पाठीचा कणा निरोगी ठेवण्यासाठी उत्तम पोषण
Dr. Ravindra Patil
on
ऑगस्ट 26, 2024

पाठीचा कणा निरोगी ठेवण्यासाठी उत्तम पोषण
पाठीचा कणा मानव जातीला ताठ मुद्रा देतो. आपला पाठीचा कणा आपल्या स्पायनल कॉर्डचे रक्षण करतो आणि आपल्या बहुतेक हालचाली पाठीच्या कण्या भोवती केंद्रित असतात. बोलल्या जाणाऱ्या भाषेतही आपल्या पाठीच्या कण्याला खूप महत्त्व आहे. “पाठीचा कणा मजबून असणे” म्हणजे सामर्थ्यवान आणि सचोटीची व्यक्ती.
म्हणून, पाठीच्या मणक्यांना निरोगी राखणे हे आपल्या आरोग्यासाठी आवश्यक आहे, कारण शेवटी पाठीचा कणा शरीराला आधार देतो, स्पायनल कॉर्डचे संरक्षण करतो आणि हालचाली सुलभ करतो. मणक्याच्या आरोग्यासाठी व्यायाम आणि चांगली मुद्रा महत्त्वाची आहे तेवढीच पोषणाची भूमिका देखील महत्त्वाची आहे. संतुलित आहार मणक्याला मजबूत आणि लवचिक ठेवण्यासाठी, जळजळ व सूज कमी करण्यासाठी आणि दुखत असले तर बरे होण्यास प्रोत्साहन देण्यासाठी आवश्यक पोषक प्रदान करतो. पाठीच्या आरोग्यास समर्थन देण्यासाठी येथे काही महत्त्वाच्या पोषणाबद्दल टिपा आहेत.
By Dr. Ravindra Patil
Table of Contents
1. मजबूत हाडांसाठी कॅल्शियम
– हाडांच्या आरोग्यासाठी कॅल्शियम हे सर्वात महत्त्वाचे खनिज आहे. हे कशेरुकाची संरचनात्मक अखंडता राखण्यास मदत करते आणि ऑस्टियोपोरोसिस सारख्या परिस्थितीस प्रतिबंध करते. ऑस्टियोपोरोसिस मुळे पाठीचा कणा फ्रॅक्चर होऊ शकतो.
– स्रोत: दुग्धजन्य पदार्थ जसे की दूध, दही आणि चीज कॅल्शियमचे उत्कृष्ट स्रोत आहेत. जे दुग्धशर्करा असहिष्णु (लॅक्टोज इन्टॉलरन्ट) किंवा शाकाहारी आहेत त्यांच्यासाठी फोर्टिफाइड वनस्पती-आधारित दूध (जसे की बदाम, सोया किंवा ओट मिल्क), हिरव्या पालेभाज्या (जसे की केल, ब्रोकोली आणि बोक चॉय), बदाम आणि टोफू हे चांगले पर्याय आहेत.
– आदर्श सेवन: प्रौढांनी वय आणि लिंगानुसार, दररोज 1,000 ते 1,200 मिलीग्राम कॅल्शियम घेण्याचे लक्ष्य ठेवले पाहिजे.
2. कॅल्शियम शोषणासाठी व्हिटॅमिन डी
– शरीरात पोटातून व आतड्यांतून कॅल्शियम शोषले जाण्यासाठी व्हिटॅमिन डी आवश्यक असते. पुरेशा व्हिटॅमिन डी शिवाय कॅल्शियम प्रभावीपणे शोषले जाऊ शकत नाही, मग तुम्ही कितीही कॅल्शियमचे सेवन करा.
– स्रोत: जेव्हा त्वचा सूर्यप्रकाशाच्या संपर्कात येते तेव्हा शरीर व्हिटॅमिन डीचे संश्लेषण करते. आहारातील स्त्रोतांमध्ये फॅटी मासे (जसे की सॅल्मन, मॅकरेल आणि सार्डिन), अंड्यातील पिवळा बलक, संत्र्याचा रस आणि तृणधान्ये आणि पूरक आहार यांचा समावेश होतो.
– आदर्श सेवन: प्रौढांनी दररोज 600 ते 800 IU (15 ते 20 मायक्रोग्राम) व्हिटॅमिन डी घेण्याचे लक्ष्य ठेवले पाहिजे. मर्यादित सूर्यप्रकाश असलेल्या लोकांना जास्त डोसची आवश्यकता असू शकते.
3. हाडांच्या निर्मितीसाठी मॅग्नेशियम
– हाडांच्या निर्मितीमध्ये आणि हाडांची घनता निर्माण करणाऱ्या प्रथिनांच्या संश्लेषणामध्ये मॅग्नेशियम महत्त्वपूर्ण भूमिका बजावते. हे कॅल्शियमची पातळी नियंत्रित करण्यास आणि व्हिटॅमिन डी सक्रिय करण्यास देखील मदत करते.
– स्रोत: मॅग्नेशियम-समृद्ध पदार्थांमध्ये नट्स आणि बिया (जसे की बदाम, सूर्यफूल बिया आणि भोपळ्याच्या बिया), शेंगा (जसे काळे बीन्स आणि चणे), संपूर्ण धान्य, हिरव्या पालेभाज्या आणि काळे चॉकलेट यांचा समावेश होतो.
– आदर्श सेवन: प्रौढांनी वय आणि लिंगानुसार दररोज 310 ते 420 मिलीग्राम मॅग्नेशियम घेण्याचे लक्ष्य ठेवले पाहिजे.
4. हाडांच्या खनिजीकरणासाठी व्हिटॅमिन के
– व्हिटॅमिन के हाडांच्या खनिजीकरणासाठी आवश्यक आहे, जी हाडे तयार करण्यासाठी खनिजे घालण्याची प्रक्रिया आहे.
– स्रोत: हिरव्या पालेभाज्या (जसे की पालक, काळे आणि ब्रसेल्स स्प्राउट्स), ब्रोकोली आणि आंबवलेले पदार्थ जसे की नट्टो (सोया पासून बनविलेला जापानीज खोराक) हे व्हिटॅमिन केचे उत्कृष्ट स्रोत आहेत.
– आदर्श सेवन: प्रौढांनी दररोज 90 ते 120 मायक्रोग्रॅम व्हिटॅमिन के घेण्याचे लक्ष्य ठेवले पाहिजे.
5. जळजळ व सूज कमी करण्यासाठी ओमेगा -3 फॅटी ऍसिडस्
– ओमेगा -3 फॅटी ऍसिडस् दीर्घकाळ जळजळ व पाठदुखी असली आणि झीज असली तर स्थितीत मदत करू देऊ शकते. ओमेगा-३ फॅटी ऍसिडमध्ये दाहक-विरोधी गुणधर्म असतात.
– स्रोत: फॅटी मासे (जसे की सॅल्मन, मॅकरेल आणि सार्डिन), फ्लेक्ससीड्स, चिया सीड्स, अक्रोड आणि फिश ऑइल सप्लिमेंट्समध्ये ओमेगा-३ भरपूर प्रमाणात असतात.
– आदर्श सेवन: प्रौढांनी दररोज किमान 250 ते 500 mg EPA आणि DHA (ओमेगा-3 चे दोन मुख्य प्रकार) रोज घेण्याचे लक्ष्य ठेवले पाहिजे.
6. स्नायू आणि ऊतक दुरुस्तीसाठी प्रथिने
– मणक्याला आधार देणाऱ्या स्नायूंच्या ऊतींच्या दुरुस्ती आणि वाढीसाठी प्रथिने (प्रोटीन्स) आवश्यक असतात. हाडांची घनता राखण्यातही त्याची भूमिका असते.
– स्रोत: जनावराचे मांस (जसे की चिकन आणि टर्की), मासे, अंडी, दुग्धजन्य पदार्थ, शेंगा, नट आणि बिया हे प्रथिनांचे चांगले स्रोत आहेत. वनस्पती-आधारित पर्यायांमध्ये बीन्स, मसूर, टोफू आणि क्विनोआ यांचा समावेश आहे.
– आदर्श सेवन: प्रौढ व्यक्तींनी दररोज शरीराच्या वजनाच्या प्रति किलोग्रॅम 0.8 ग्रॅम प्रथिने खावीत. म्हणजे 100 किलोच्या माणसाने रोज 80 ग्राम प्रथिने खावीत. ऍथलीट्स आणि जड शारीरिक काम करणार्यांसाठी प्रोटीन्सची जास्त आवश्यकता असू शकते.
7. ऑक्सिडेटिव्ह तणाव कमी करण्यासाठी अँटिऑक्सिडंट्स
– अँटिऑक्सिडंट्स ऑक्सिडेटिव्ह तणावाचा सामना करण्यास मदत करतात, ज्यामुळे पाठीचा ऱ्हास आणि जळजळ होऊ शकते.
– स्रोत: रंगीबेरंगी फळे आणि भाज्या, जसे की बेरी, लिंबूवर्गीय फळे, टोमॅटो, भोपळी मिरची आणि हिरव्या पालेभाज्यामध्ये अँटिऑक्सिडंट्स जास्त असतात. नट, बिया आणि ग्रीन टी देखील फायदेशीर आहे.
– आदर्श सेवन: अँटिऑक्सिडंट्सचे चांगले सेवन सुनिश्चित करण्यासाठी दररोज आपल्या आहारात विविध रंगीबेरंगी फळे आणि भाज्या समाविष्ट करण्याचे लक्षात ठेवा.
8. डिस्क आरोग्यासाठी हायड्रेशन
– इंटरव्हर्टेब्रल डिस्क, ज्या दर दोन मणक्यांच्या मध्ये उशी म्हणून काम करतात, प्रामुख्याने पाण्याने बनलेल्या असतात. त्यांची लवचिकता आणि कार्य टिकवून ठेवण्यासाठी योग्य हायड्रेशन महत्त्वपूर्ण आहे.
– स्त्रोत: भरपूर पाणी पिणे हा हायड्रेटेड राहण्याचा सर्वोत्तम मार्ग आहे. इतर हायड्रेटिंग पर्यायांमध्ये हर्बल टी आणि पाण्याने समृद्ध फळे आणि भाज्या (जसे की टरबूज, काकडी आणि संत्री) यांचा समावेश होतो.
– आदर्श सेवन: दररोज किमान 8 ग्लास (सुमारे 2 लिटर) पाणी पिण्याचे लक्ष्य ठेवा. जर तुम्ही शारीरिकदृष्ट्या खूप सक्रिय असाल (व्यायाम करता किंवा खूप कष्टाची कामे करता) किंवा गरम हवामानात रहात असाल तर पाणी किमान ३ लिटर प्यावे.
9. दाहक पदार्थ टाळणे
काही खाद्यपदार्थ जळजळ वाढवू शकतात, ज्यामुळे पाठदुखी आणि पाठीच्या समस्या वाढू शकतात.
– मर्यादित अन्न: प्रक्रिया केलेले पदार्थ, साखरयुक्त स्नॅक्स, रिफाइन्ड कार्बोहायड्रेट्स आणि ट्रान्स फॅट्सचे सेवन कमी करा. अल्कोहोल आणि कॅफीन जास्त प्रमाणात घेणे टाळा, कारण ते शरीराचे निर्जलीकरण करू शकतात आणि पोषक तत्वांचा ऱ्हास करू शकतात.
– निरोगी पर्याय: फळे, भाज्या, संपूर्ण धान्य, पातळ प्रथिने आणि निरोगी चरबी यासारख्या संपूर्ण अन्नावर लक्ष केंद्रित करा.
10. एकूणच आरोग्यासाठी संतुलित आहार
विविध प्रकारच्या पोषक तत्वांचा समावेश असलेला संतुलित आहार राखणे ही संपूर्ण पाठीच्या आरोग्याची गुरुकिल्ली आहे. जीवनसत्त्वे, खनिजे, निरोगी चरबी आणि पुरेशी प्रथिने यांनी समृध्द असलेला आहार मणक्यासह आरोग्याच्या सर्व पैलूंना आधार देतो.
– जेवणाचे नियोजन: जेवणाचे नियोजन करा ज्यामध्ये विविध खाद्य गटांचा समावेश असावा. उदाहरणार्थ, संतुलित जेवणामध्ये ग्रील्ड सॅल्मन (प्रोटीन आणि ओमेगा-3), वाफवलेल्या ब्रोकोलीची एक बाजू (डी आणि के जीवनसत्त्वे), क्विनोआ सॅलड (मॅग्नेशियम आणि प्रथिने) आणि एक ग्लास फोर्टिफाइड बदाम दूध यांचा समावेश असू शकतो. यात मिळते कॅल्शियम आणि व्हिटॅमिन डी).
11. मणक्याचे व्यायाम
व्यायामाविषयी माहिती दिल्याशिवाय पोषणाविषयीचा कोणताही निबंध पूर्ण होत नाही. केवळ चांगल्या पोषणामुळे मणक्याचे आरोग्य कधीही चांगले होत नाही. व्यायामाशिवाय योग्य पोषणामुळे वजन वाढू शकते. नियमित व्यायामामुळे मणक्याला आधार देणारे स्नायू मजबूत होतात, लवचिकता सुधारते आणि पाठदुखीचा धोका कमी होतो. निरोगी मणक्यासाठी येथे काही आवश्यक व्यायाम टिपा आहेत:
- कोअर स्ट्रेंथनिंग: कोअर स्नायु बळकट केल्याने मणक्याला आधार मिळतो. प्लॅंक, ब्रिज आणि ओटीपोटाचे क्रंच यांसारखे व्यायाम उदर, पाठ आणि ओटीपोटाच्या स्नायूंना बळकट करतात.
- स्ट्रेचिंग: नियमित स्ट्रेचिंगमुळे लवचिकता सुधारते आणि स्नायूंचा ताण कमी होतो. हॅमस्ट्रिंग्स, हिप फ्लेक्सर्स आणि पाठीच्या खालच्या भागासाठी स्ट्रेच तुमच्या व्यायामात समाविष्ट करा. पाठीची लवचिकता आणि एकूण स्नायूंचा समतोल वाढवण्यासाठी योग आणि पीलाटे उत्कृष्ट व्यायाम आहेत.
- कमी ताणाचे देणारे एरोबिक व्यायाम: चालणे, पोहणे आणि सायकल चालवणे यासारख्या क्रियाकलापांमुळे मणक्यामध्ये रक्त प्रवाह वाढतो व दुखणे बरे होण्यास प्रोत्साहन मिळते आणि पाठीवर ताण न पडता पाठीचा कडकपणा कमी होतो.
- आसन प्रशिक्षण: चांगल्या पवित्रा वाढवणाऱ्या व्यायामांवर लक्ष केंद्रित करा. पंक्ती आणि छाती स्ट्रेच यांसारखे व्यायाम स्नायूंचे संतुलन राखण्यास आणि स्लाउचिंग (कुबड काढून चालणे) टाळण्यास मदत करतात. संतुलन न ठेवल्यास व वाकून चालल्यास पाठीच्या समस्या उद्भवू शकतात.
कोणतीही नवीन व्यायाम पद्धत सुरू करण्यापूर्वी फिजिकल थेरपिस्टचा सल्ला घेणे उत्तम असते.
निष्कर्ष
निरोगी पाठीचा कणा संपूर्ण आरोग्य आणि कल्याणासाठी पायाभूत आहे. मणक्याची अखंडता राखण्यात, जळजळ कमी करण्यात आणि उपचारांना प्रोत्साहन देण्यासाठी योग्य पोषण महत्त्वपूर्ण भूमिका बजावते. कॅल्शियम, व्हिटॅमिन डी, मॅग्नेशियम, ओमेगा -3 फॅटी ऍसिडस् आणि अँटिऑक्सिडंट्स सारख्या आवश्यक पोषक तत्वांनी समृद्ध संतुलित आहारावर लक्ष केंद्रित करून आणि भरपूर पाणी प्यून आपण पाठीच्या आरोग्यास उत्तम करू शकता आणि पाठदुखी आणि पाठीच्या विकारांचा धोका कमी करू शकता. तुमच्या विशिष्ट गरजा आणि आरोग्य परिस्थितीनुसार वैयक्तिकृत आहारविषयक सल्ल्यासाठी नेहमी आरोग्य सेवा प्रदात्याशी किंवा पोषणतज्ञांचा सल्ला घ्या.
न्यूरो-आयसीयूमधील कोमॅटोज रुग्णांची ऑपरेशनच्या आधी, ऑपरेशन दरम्यान व ऑपरेशन नंतरची काळजी
Dr. Ravindra Patil
on
मे 6, 2024

न्यूरो-आयसीयूमधील कोमॅटोज रुग्णांची ऑपरेशनच्या आधी, ऑपरेशन दरम्यान व ऑपरेशन नंतरची काळजी
By Dr. Ravindra Patil
Table of Contents
आयसीयू म्हणजे काय
याला मराठीत अतिदक्षता विभाग म्हणता येईल. आयसीयू हा रूग्णालयाचा असा विशेष विभाग असतो जिथे गंभीरपणे आजारी रूग्णांचा किंवा जीवघेणी परिस्थिती असलेल्या रूग्णांचा उपचार होतो. आयसीयूत प्रत्येक पलंगा जवळ आयसीयू उपकरणे चालवण्यासाठी जवळपास इलेक्ट्रिक सॉकेट असतात. ऑक्सिजन, वैद्यकीय हवा आणि व्हॅक्यूम आउटलेटसाठी पाईप्ड गॅस आउटलेट जवळपास असतात. आयसीयूमध्ये बाहेरील धुळीचा प्रवेश टाळण्यासाठी कर्मचारी बाहेरचे कपडे काढून अंगात स्क्रब सूट घालतात. आयसीयूमध्ये प्रवेश करताना बूट काढून तिथल्या चपला घालाव्या लागतात. शिवाय हॉस्पिटलचे कर्मचारी कॅप्स आणि मास्क परिधान करतात. रूग्णाला भेटायला येणार्यांना पण कॅप मास्क घालावे लागतात, व तसेच त्यांच्या कपड्यांवर गाउन घालावे लागतात. आयसीयूचे काम २४ तास सात ही दिवस चालूच राहते.
आयसीयू कर्मचारी
आयसीयू कर्मचार्यांच्या टीममध्ये विविध आरोग्यसेवा व्यावसायिकांचा समावेश असतो. उदाहरणार्थ इंटेंसिव्हिस्ट (फिजिशियन किंवा अॅनेस्थेटीस्ट आणि क्रिटिकल केअस विशेषज्ञ), क्रिटिकल केअर नर्स, रेस्पिरेटरी थेरपिस्ट, फार्मासिस्ट, न्यूट्रिशनिस्ट, फिजिकल थेरपिस्ट आणि पेशंट केअर अधिकारी. योग्य उपचार सुनिश्चित करण्यासाठी आणि रुग्णाच्या परिणामांना अनुकूल करण्यासाठी टीम सदस्यांमध्ये खूप सहकार्य असावे लागते.
आयसीयूची उपकरणे
आयसीयू मध्ये ही उपकरणे वापरली जातात: व्हेंटिलेटर, मॉनिटर्स, सिंरिज पंप, इन्फ्युजन पंप, बेडसाइड अल्ट्रासाऊंड मशीन, ट्रान्स-क्रॅनियल डॉपलर, मेडिकल गॅस आउटलेट्स, लॅरींगोस्कोप, पाच ते सात प्रकारे हलु शकणारी इलेक्ट्रिकली ऑपरेटेड बेड आणि सेंट्रल एअर कंडिशनिंग. पेशंटला स्ट्रेचरवरून बेडवर सरकवण्यासाठी पेशंट ट्रान्सफर सिस्टीमचा वापर रुग्णाला होणारा त्रास टाळण्यासाठी आणि आयसीयू कर्मचाऱ्यांचा त्रास कमी करण्यासाठी केला जातो. डिफिब्रिलेटर, डीप वेन थ्रोम्बोसिस प्रतिबंधक पंप, एअर बेड, वजनाचा तराजू गादीत असलेले इनपेशंट बेड, ग्लुकोमीटर, बीपी उपकरणे आणि नेब्युलायझर या इतर आवश्यक आयसीयूच्या बायोमेडिकल वस्तू आहेत.
आयसीयू मध्ये उपचारांची उद्दिष्टे आणि प्रकार
कुठल्याही आयसीयूचे प्राथमिक उद्दिष्ट हे असते की ज्या रुग्णांवर मोठ्या शस्त्रक्रिया झाल्या आहेत, ज्यांना गंभीर आजार आहेत किंवा ज्यांना दुखापतीं झाल्या आहेत व महत्वाच्या अवयवाच्या रोगांसाठी आधाराची आवश्यकता आहे अशा रोग्यांना बरे होई पर्यंत मदत करणे. त्याच बरोबर वरील उपचार करतांना शरीरावर पुढील बिघाड टाळणे हे देखील आयसीयूचे एक महत्त्वाचे उद्दीष्ट असते.
आयसीयूचे अनेक प्रकार असतात. उपचार प्रकारावर आधारित मेडिकल आयसीयू, म्हणजे एमआयसीयू, सर्जिकल आयसीयू म्हणजे एसआयसीयू, कार्डियाक आयसीयू म्हणजे सीआयसीयू आणि न्यूरोलॉजिकल आयसीयू म्हणजे एनआयसीयू असे वेगवेगळे आयसीयू असतात.
न्यूरो-आयसीयू किंवा एनआयसीयू
एनआयसीयूमध्ये साध्या आयसीयू मधील उपकरणांशिवाय इलेक्ट्रोएन्सेफॅलोग्राफी (ईईजी), इंट्राक्रॅनियल प्रेशर (आयसीपी) मॉनिटरिंग आणि ट्रान्स-क्रॅनियल डॉप्लर अल्ट्रासाऊंड सारखी प्रगत उपकरणे असु शकतात. सीटी-स्कॅन आणि एमआरआय सुविधा एनआयसीयूच्या जवळपास असणे आवश्यक आहे.
एनआयसीयू रुग्णांवर क्रॅनिओटॉमी शस्त्रक्रिया, डोके दुखापत सर्जरी, ट्यूमर शस्त्रक्रिया वगैरे झालेली असु शकते. तसेच स्ट्रोक (पक्षघात) किंवा सेरेब्रल हॅमरेजच्या रुग्णांना देखील एनआयसीयूमध्ये दाखल करून उपचार केले जाऊ शकतात.
कोमॅटोज रुग्ण म्हणजे काय?
कोमॅटोज पेशंट म्हणजे असा रूग्ण की जो प्रकाश, आवाज किंवा स्पर्श यासारख्या बाह्य उत्तेजनांना प्रतिसाद देत नाही, हेतूपूर्ण हालचाली करत नाही, त्याच्यात जागरुकतेची चिन्हे नसतात व रुग्णाला जागृत करता येत नाही.
रूग्ण कोम्यात जाण्याची अनेक कारणे आहेत, जसे की, डोक्याला दुखापत, पक्षाघात, मेंदूत रक्तस्त्राव, काही अंमली पदार्थांचा दुष्परिणाम, नशा किंवा दीर्घकाळापर्यंत ऑक्सिजनची कमी (हायपोक्सिया).
अशा कोमॅटोज रुग्णांवर शस्त्रक्रियेपूर्वी, शस्त्रक्रियेदरम्यान आणि शस्त्रक्रियेनंतर उपचार करणे हा या ब्लॉगचा विषय आहे. वरील तीन गोष्टींना पेरिऑपरेटिव्ह मॅनेजमेंट म्हणून ओळखले जाते.
पेरीऑपरेटीव्ह व्यवस्थापन म्हणजे काय?
ही शस्त्रक्रिया करण्यापूर्वी, दरम्यान आणि नंतर रुग्णांची सर्वसमावेशक काळजी आहे. चला त्याचे तीन भाग करूया:
शस्त्रक्रियापूर्व:
रुग्ण शस्त्रक्रियेसाठी ‘फिट’ आहे की नाही हे प्रथम तपासले जाते. याचा अर्थ रक्त चाचण्या, क्ष-किरण, सीटी, एमआरआय, हृदयाची इको तपासणी, भूल देणे, उच्च रक्तदाब, मधुमेह आणि विद्यमान संसर्ग आहे का नाही ते तपासणे अशी एक लांबलचक यादी असते. ते सर्व रीपोर्ट चांगले असले तर मग एक फिझिशियन रूग्णाला फिटनेस देतो.
बऱ्याच वेळा मेंदूच्या शस्त्रक्रियेत, रुग्ण शस्त्रक्रियेसाठी ‘फिट’ नसतो, तरीही शस्त्रक्रिया केली जाते कारण रुग्णाला ‘शस्त्रक्रियेसाठी अयोग्य’ बनवणारी परिस्थिती शस्त्रक्रियेनेच बरी होणार असते. कोमॅटोज होणे ही अशीच एक स्थिती आहे जिथे डॉक्टर म्हणू शकतात की रुग्ण ‘शस्त्रक्रियेसाठी फीट नाही’. परंतु न्यूरोसर्जन त्या स्थितीवर शस्त्रक्रियेने उपचार करेल. रुग्णाला तोंडी किंवा ट्यूबद्वारे अन्न दिले जात नाही. याला NBM किंवा Nil By Mouth म्हणतात. शेवटी, रुग्णाची ॲनेस्थेटिस्टद्वारे तपासणी केली जाते. आदर्शपणे शस्त्रक्रियेच्या एक दिवस आधी आणि ॲनेस्थेशिया देण्याच्या पाच मिनिटे आधी ॲनेस्थेटिस्ट तपासणी करतात. रुग्णाने वरील सर्व चाचण्या आणि निकष पूर्ण केले तरच शस्त्रक्रिया केली जाते.
इंट्राऑपरेटिव्ह:
म्हणजे शस्त्रक्रियेदरम्यान. यावेळी रूग्णाच्या शरीरात अनेक लाईन्स (म्हणजे नळ्या) असतात. त्या असतात औषधे वितरीत करण्यासाठी, लघवी काढण्यासाठी, दाब मोजण्यासाठी किंवा रक्ताचे नमुने घेण्यासाठी इंट्राव्हेनस लाईन, सेंट्रल वेनस लाईन, फॉलीज कॅथेटर, ICP मॉनिटरींग लाइन, आर्टेरियल लाइन इत्यादी विविध लाईन्स [खरेतर त्या नळ्या असतात] ऍनेस्थेसिया टीमद्वारे घातल्या जातात. मग भूलतज्ज्ञ रुग्णाला ‘इन्ड्युस’ करतो, म्हणजे रुग्णाला बेशुद्ध आणि वेदनामुक्त करतो. बीपी, पल्स, प्रति मिनिट श्वासोच्छवासाचा दर, ऑक्सिजनचे सॅच्युरोशन SPO2 आणि तापमान यांसारख्या रुग्णाच्या महत्त्वाच्या लक्षणांचे सतत निरीक्षण केले जाते. अत्यावश्यक लक्षणांमधील कोणतेही प्रतिकूल बदल झाले तर न्यूरोसर्जनशी सल्लामसलत करून ऍनेस्थेटिस्टद्वारे त्यावर त्वरित उपचार केले जातात. अनपेक्षित रक्तस्त्राव झाल्यास, रक्त दिले जाऊ शकते. (ब्लड ट्रान्सफ्युजन).
शस्त्रक्रियेनंतर:
रुग्णाला त्याच्या शस्त्रक्रियेच्या जखमांमधून बरे होण्यास मदत करण्याची आणि त्याची सामान्य स्थिती परत आणण्याची ही वेळ असते. कोमॅटोज रुग्णामध्ये ऍनेस्थेसिया नंतर शुद्ध येण्यास वेळ लागू शकतो. त्यामुळे अशा रुग्णांचे अतिशय काळजीपूर्वक निरीक्षण करणे आवश्यक असते. रूग्णाच्या शरीरात किती प्रवाही पदार्थ जात आहेत व किती बाहेर येत आहेत (आउटपुट), त्यांचे प्रतिजैविक (अॅन्टीबायोटीक्स), त्यांचे रक्त गोठू नये म्हणून जरूर असल्यास औषधे, त्यांचे इंट्राक्रॅनियल प्रेशर, त्यांची व्हायटल चिन्हे आणि त्यांच्या सामान्य परिस्थितींसह त्यांचे जीसीएस [जीसीएस खाली समजावले आहे.] निरीक्षण महत्त्वपूर्ण असते. प्रेशर सोर्स टाळण्यासाठी कोमॅटोज रुग्णाला हलवावे लागते, परंतु न्यूरोसर्जन त्याला हलवण्याची परवानगी नाकारू शकतात आणि अशा आव्हानात्मक परिस्थिती सुपर स्पेशालिस्ट्समध्ये वारंवार चर्चा करून योग्ये प्रकारे हाताळल्या जातात.
वरील सर्व एकत्रितपणे पेरीऑपरेटिव्ह रुग्ण व्यवस्थापन म्हणतात.
जीसीएस
न्यूरोलॉजिकल मॉनिटरिंगसाठी जीसीएस स्कोअर हे एक महत्त्वाची तपासणी पद्धत आहे. जीसीएस म्हणजे ‘ग्लासगो कोमा स्केल’. प्रशिक्षित हॉस्पिरटल कर्मचाऱ्यांकडून इमरजन्सी रूम व आयसीयू मध्ये ही प्रणाली वापरून रूग्णाच्या परिस्थितीचा अंदाज बांधला जातो. जीसीएस चा वापर रुग्णालयात दाखल झालेल्या रुग्णांच्या वाचण्याच्या (जीवंत राहण्याच्या) शक्यतेचा अंदाज लावण्यासाठी केला जातो. हे जीसीएस तीन घटकांच्या गुणांची बेरीज आहे: ते तीन घटक म्हणजे डोळे उघडणे, तोंडी प्रतिसाद आणि मोटर प्रतिसाद हे होय. जागत्या तंदुरुस्त व्यक्तिमध्ये जीसीएसचा सर्वोच्च स्कोअर १५ असतो, आणि मृत्यूमुखी पडलेल्या रूग्णाचा स्कोर सर्वात कमी म्हणजे ३ असतो. १५ चा स्कोअर हे सूचित करतो की रुग्ण पूर्णपणे जागृत आहे, प्रतिसाद देत आहे आणि त्याला स्मृती किंवा विचार यांच्या समस्या नाहीत. स्कोअर जितका कमी असेल तितका कोमा अधिक खोल असेल, आणि रूग्णाची एकूण परिस्थिती बीकट असेल.
कोमॅटोज रुग्णाचा ग्लासगो कोमा स्केल (GCS) स्कोअर सहसा 8 किंवा त्याहून कमी असतो.
एनआयसीयू मध्ये गंभीर काळजी
पेरीऑपरेटिव्ह कालावधीत रूग्णाची सतत काळजी घेण्याचे व्यवस्थापन सतर्क न्यूरोलॉजिकल मॉनिटरिंग आणि जरुर पडल्यास त्वरित हस्तक्षेप करणे या भोवती फिरते. न्यूरोलॉजिकल स्थितीचे सतत मूल्यांकन, ज्यामध्ये डोळ्यातील बाहुल्यांची उजेडाला प्रतिक्रिया, मोटर प्रतिसाद आणि जीसीएस समाविष्ट असतात. सेरेब्रल परफ्यूजन योग्य करण्यासाठी आणि शरीराला दुसरी कुठली इजा टाळण्यासाठी वरील गोष्टी मार्गदर्शक असतात. वरील गोष्टींनुसार सिडेशन किती द्यायचे, व्हेंटिलेटर सेटिंग्ज काय ठेवाव्यात आणि औषधीय हस्तक्षेप कधी व काय करावेत याबद्दल निर्णय घेण्यासाठी वरील मार्गदर्शक खूप उपयोगाचे असतात.
सारांश
एनआयसीयू मधील कोमॅटोज रूग्णांच्या पेरीऑपरेटिव्ह मॅनेजमेंटसाठी सर्वसमावेशक आणि मल्टी-डिसीप्लीनरी दृष्टीकोन असणे आवश्यक आहे. त्यामध्ये न्यूरोसर्जिकल उपचार, ऍनेस्थेसिया, उत्कृष्ट नर्सिंग काळजी घेणे आणि न्यूरो-पुनर्वसन यांचा समावेश असतो.
अनेक लोकांना आयसीयूची भीती वाटते. वास्तविक रूग्णांना बरे करण्यासाठी चांगल्या हॉस्पिटलमधील आयसीयू म्हणजे सर्वोत्तम ठिकाण. जर एखादा रुग्ण इंट्यूबेटेड असेल आणि तो व्हेंटिलेटरवर असेल तर त्याचा अर्थ असा नाही की ती व्यक्ती मरणार आहे. क्रिटीकल केअर तज्ज्ञ रुग्णाची तब्बेत स्थिर करतात व त्यानंतर ते व्हेंटिलेटरने दिलेल्या प्राणवायुचे प्रमाण हळूहळू कमी करून पाहतात आणि शेवटी रुग्ण स्वतःहून श्वास घेऊ शकतो. या प्रक्रियेला ‘विनिंग’ म्हणतात. हे करतांना रुग्णाचा व्हेन्टीलेटर द्वारा ऑक्सिजनचा पुरवठा हळूहळू कमी होतो. अशा प्रकारे सर्जिकल कोमॅटोज रुग्णांवर चांगल्या रुग्णालयात एनआयसीयू मध्ये उपचार केले जातात.
सेरेब्रल व्हॅस्कुलर एन्युरीझम्स: लक्षणे आणि उपचार पर्याय
Dr. Ravindra Patil
on
एप्रिल 27, 2024

सेरेब्रल व्हॅस्कुलर एन्युरीझम्स: लक्षणे आणि उपचार पर्याय
By Dr. Ravindra Patil
Table of Contents
1. सेरेब्रल व्हॅस्कुलर एन्युरिझम:
सेरेब्रल व्हॅस्कुलर एन्युरिझम्स त्या परिस्थितीत म्हणतात जेव्हा मेंदूतील रक्तवाहिनीच्या भिंतीच्या कमकुवत भागामुळे रक्तवाहिनीला फुगा येतो. हे एन्युरिझम मेंदूमध्ये कुठेही विकसित होऊ शकतात आणि त्यांचा आकार बदलू शकतो. एन्युरिझममध्ये उद्भवणारी सर्वात वाईट गोष्ट म्हणजे ती फुटू शकते. यामुळे सेरेब्रल रक्तस्त्राव होतो आणि सेरेब्रोव्हस्क्युलर स्ट्रोक किंवा ब्रेन स्ट्रोक नावाची गंभीर वैद्यकीय स्थिती होऊ शकते.
2. ब्रेन एन्युरिझमची लक्षणे:
ब्रेन एन्युरिझम्स बहुतेक वेळा ते फुटेपर्यंत लक्षणे उद्भवत नाहीत. तथापि, जेव्हा लक्षणे आढळतात तेव्हा त्यात गंभीर डोकेदुखी, मळमळ, उलट्या, मानदुखी, अंधुक किंवा दुहेरी दृष्टी, प्रकाशाला संवेदनशीलता आणि चेतना नष्ट होणे यांचा समावेश असू शकतो. जरका कमकुवत भिंतीचा धमनी फुटली तर लक्षणे गंभीर असू शकतात आणि त्यात अचानक, तीव्र डोकेदुखी, मळमळ, उलट्या, मान ताठ व कडक होणे, गोंधळ होणे, फेफरे येणे आणि चेतना नष्ट होणे हे सर्व होऊ शकते.
3. एन्युरीझम उपचार पर्याय:
सेरेब्रल व्हॅस्कुलर एन्युरिझमसाठी उपचार पर्याय विविध घटकांवर अवलंबून असतात, ज्यामध्ये एन्युरिझमचा आकार आणि स्थान तसेच व्यक्तीचे एकूण आरोग्य यांचा समावेश होतो. उपचार पर्यायांमध्ये निरीक्षण, लक्षणे नियंत्रित करण्यासाठी आणि गुंतागुंत टाळण्यासाठी औषधोपचार, एन्युरिझमचे फाटणे टाळण्यासाठी सर्जिकल क्लिपिंग, एन्युरिझम बंद करण्यासाठी एंडोव्हस्कुलर कॉइलिंग वगैरे पद्धतींचा समावेश असू शकतो. लक्षात ठेवा, सेरेब्रल एन्युरिझम्स मेंदूच्या आत असल्याने, कोणत्याही शस्त्रक्रिया किंवा हस्तक्षेपामध्ये त्यांना क्लिप किंवा दुरुस्त करण्यासाठी मेंदूची शस्त्रक्रिया समाविष्ट असू शकते, जी स्वतःच एक अतिशय धोकादायक प्रक्रिया आहे.
4. फाटलेले ब्रेन एन्युरिझम:
रक्तवाहिनीच्या भिंतीतील कमकुवत भाग जेव्हा रक्ताचा दबाव सहन करू शकत नाही तेव्हा मेंदूतील धमनी फाटते. त्यामुळे मेंदूच्या आसपासच्या ऊतींमध्ये रक्तस्राव होतो. ही एक वैद्यकीय आणीबाणी आहे ज्यात पुढील नुकसान आणि गुंतागुंत टाळण्यासाठी त्वरित उपचार करवणे आवश्यक आहेत. अशा रूग्णांचा इंट्राक्रॅनियल प्रेशर [ICP] वाढतो आणि यामुळे अनेक लक्षणे दिसतात. जशी की…
- व्हिज्युअल गडबड: अंधुक दृष्टी, दुहेरी दृष्टी (डिप्लोपिया), किंवा तात्पुरती दृष्टी कमी होणे.
- मानसिक स्थितीत बदल: गोंधळ, चिडचिड, तंद्री लागणे किंवा लक्ष केंद्रित करण्यात अडचण.
- मळमळ आणि उलट्या अनेकदा डोकेदुखीच्या संयोगाने होतात.
- वाढलेले ICP कधीकधी फेफरे आणू शकतो, जे मेंदूतील असामान्य विद्युत स्त्रावामुळे होतात व ज्यामुळे चेतना नष्ट होणे आणि इतर न्यूरोलॉजिकल लक्षणे येऊ शकतात.
- पॅपिलेडेमा: कवटीच्या आत दाब वाढल्यामुळे ऑप्टिक डिस्कला सूज येते.
- काही प्रकरणांमध्ये, रक्तदाब वाढणे, हृदय गती बदलणे, किंवा अनियमित श्वासोच्छवासाच्या पद्धती यासारख्या महत्त्वाच्या व गंभीर लक्षणांमध्ये वाढ होते.
5. सेरेब्रल एन्युरिझम चिन्हे:
सेरेब्रल एन्युरिझमच्या लक्षणांमध्ये अचानक आणि तीव्र डोकेदुखी, मळमळ, उलट्या, मान दुखणे किंवा जडपणा, अंधुक किंवा दुहेरी दृष्टी, प्रकाशाची संवेदनशीलता आणि चेतना नष्ट होणे यांचा समावेश होतो. ही चिन्हे फाटलेली एन्युरिझम दर्शवू शकतात आणि त्वरित वैद्यकीय लक्ष देणे आवश्यक आहे.
6. एन्युरीझम जोखीम घटक:
अनेक घटकांमुळे सेरेब्रल व्हॅस्कुलर एन्युरिझम विकसित होण्याचा धोका वाढू शकतो, ज्यामध्ये एन्युरिझमचा कौटुंबिक इतिहास, उच्च रक्तदाब, धूम्रपान, जास्त मद्यपान, मादक पदार्थांचे सेवन (विशेषतः कोकेन) आणि पॉलीसिस्टिक किडनी रोग आणि मज्जातंतूंचे ऊतक विकार यासारख्या काही अनुवांशिक परिस्थितींचा समावेश आहे.
7. सेरेब्रल एन्युरीझम निदान:
सेरेब्रल व्हॅस्कुलर एन्युरिझमचे निदान करताना विशेषत: इमेजिंग चाचण्यांचा समावेश असतो, जसे की चुंबकीय अनुनाद इमेजिंग (MRI), संगणित टोमोग्राफी (CT) स्कॅन, सेरेब्रल अँजिओग्राफी आणि लंबर पंक्चर. या चाचण्या एन्युरिझमचा आकार, स्थान आणि तीव्रता निर्धारित करण्यात मदत करतात.
8. एन्युरीझम होऊ नये या साठी सल्ले:
सर्व सेरेब्रल व्हॅस्कुलर एन्युरिझम्स रोखणे शक्य नसले तरी जीवनशैलीतील काही बदल केल्यास जोखीम कमी करण्यात मदत होऊ शकते. यामध्ये रक्तदाब प्रमाणात राखणे, धूम्रपान आणि जास्त मद्यपान टाळणे, तणावाचे व्यवस्थापन करणे आणि शारीरिकरित्या सक्रिय राहणे समाविष्ट आहे.
9. ब्रेन एन्युरिझम जागरूकता:
सेरेब्रल व्हॅस्कुलर एन्युरिझमची चिन्हे, लक्षणे आणि जोखीम घटकांबद्दल जागरूकता वाढवणे हे लवकर ओळखण्यासाठी आणि हस्तक्षेप करण्यासाठी महत्त्वपूर्ण आहे. शैक्षणिक प्रयत्नांमुळे व्यक्तींना चेतावणीची चिन्हे ओळखण्यात आणि आवश्यक असल्यास त्वरित वैद्यकीय मदत घेण्यास मदत होऊ शकते.
10. एन्युरीझम शस्त्रक्रिये नंतर बरे होणे:
एन्युरिझम शस्त्रक्रिये नंतर बरे होणे अनेक घटकांवर अवलंबून असते, ज्यामध्ये केलेल्या प्रक्रियेचा प्रकार, एन्युरिझमचा आकार आणि स्थान आणि व्यक्तीचे एकूण आरोग्य यांचा समावेश होतो. सर्वसाधारणपणे, बरे होण्यात रुग्णालयातील मुक्काम, त्यानंतर शक्ती आणि कार्य पुन्हा मिळविण्यासाठी विश्रांती आणि पुनर्वसन म्हणजे फिझियोथेरपी यांचा समावेश असू शकतो.
11. सेरेब्रल हॅमरेजची लक्षणे:
सेरेब्रल रक्तस्राव सेरेब्रल एन्युरिझममुळे होऊ शकतो. सेरेब्रल हॅमरेजच्या लक्षणांमध्ये अचानक आणि तीव्र डोकेदुखी, मळमळ, उलट्या, शरीराच्या एका बाजूला अशक्तपणा किंवा बधीरपणा, बोलण्यात किंवा समजण्यास अडचण आणि भान गमावणे यांचा समावेश होतो. सेरेब्रल रक्तस्त्राव झाल्यास त्वरित वैद्यकीय लक्ष देणे आवश्यक आहे.
12. इंट्राक्रॅनियल एन्युरीझम उपचार:
कवटीच्या आत उद्भवणाऱ्या इंट्राक्रॅनियल एन्युरिझम्सवरील उपचारांमध्ये सर्जिकल क्लिपिंग, एंडोव्हस्कुलर कॉइलिंग किंवा फ्लो डायव्हर्शन तंत्राचा समावेश असू शकतो ज्यामुळे फाटणे टाळण्यासाठी आणि गुंतागुंत होण्याचा धोका कमी होतो.
13. एन्युरिझम स्क्रीनिंग मार्गदर्शक तत्त्वे:
सेरेब्रल व्हस्कुलर एन्युरिझमसाठी स्क्रीनिंग मार्गदर्शक तत्त्वे वैयक्तिक जोखीम घटक आणि वैद्यकीय इतिहासावर अवलंबून बदलू शकतात. तथापि, एन्युरिझमचा कौटुंबिक इतिहास किंवा काही जोखीम घटक असलेल्या व्यक्तींना नियमित तपासणी आणि निरीक्षणाचा फायदा होऊ शकतो.
14. एन्युरिझम फाटणे व त्याची कॉम्प्लिकेशन्स:
एन्युरिझम फाटण्याची कॉम्प्लिकेशन्स गंभीर असू शकते आणि त्यात सेरेब्रल हॅमरेज, ब्रेन स्ट्रोक, मेंदूचे नुकसान, न्यूरोलॉजिकल कमतरता आणि मृत्यू देखील होऊ शकतो. गुंतागुंत होण्याचा धोका कमी करण्यासाठी आणि परिणाम सुधारण्यासाठी त्वरित निदान आणि उपचार आवश्यक आहेत.
एन्युरिझम फुटणे ही सहसा जीवघेणी घटना असते. सर्वोत्कृष्ट वैद्यकीय किंवा शस्त्रक्रिया उपचार उपलब्ध आहे की नाही आणि तेही कमी कालावधीत यावरच रुग्णाच्या जगण्याची शक्यता अवलंबून असते.
15. एन्युरिझम एम्बोलायझेशन प्रक्रिया:
एन्युरिझम एम्बोलायझेशन ही कमीत कमी आक्रमक प्रक्रिया आहे ज्यामध्ये रक्तवाहिन्यामध्ये कॅथेटर घालणे आणि एन्युरिझम बंद करण्यासाठी आणि पुढील रक्तस्त्राव रोखण्यासाठी कॉइल, गोंद किंवा इतर सामग्री वापरणे हे सर्व करतात. ही प्रक्रिया अनेकदा विशिष्ट प्रकारच्या एन्युरिझमसाठीच्या शस्त्रक्रिया क्लिपिंग ऐवजी पर्याय म्हणून वापरली जाते.
थोडक्यात म्हणजे सेरेब्रल व्हॅस्कुलर एन्युरिझम ही एक गंभीर वैद्यकीय स्थिती आहे ज्यात ती फाटणे आणि सेरेब्रल हेमरेज (रक्तस्त्राव) होणे यांसारखी कॉम्प्लिकेशन्स टाळण्यासाठी त्वरित निदान आणि उपचार आवश्यक आहेत.
ब्रेन ट्यूमर आहार आणि पोषण
Dr. Ravindra Patil
on
एप्रिल 4, 2024

ब्रेन ट्यूमर आहार आणि पोषण
By Dr. Ravindra Patil
Table of Contents
उपचारादरम्यान आरोग्यास आधार देणे
कोणत्याही आजाराच्या वेळी, योग्य आहार खरोखर आवश्यक आहे. चांगले आरोग्य असतानाही कोणते पदार्थ आणि पेये ‘वाईट’ मानली जातात ती तर नक्कीच टाळली पाहिजेत. ब्रेन ट्यूमर उपचार घेत असलेल्या रुग्णासाठी सर्वोत्तम आहार शोधणे हा या ब्लॉगचा उद्देश आहे.
खरोखरी ब्रेन ट्यूमर साठी आहार असतो का?
ब्रेन ट्यूमरच्या रुग्णांसाठी पौष्टिक मार्गदर्शक तत्त्वे आहेत का?
असा प्रश्न पहिले मनात येतो. ब्रेन ट्यूमर एक गंभीर स्थिती आहे आणि त्यात उपचार आवश्यक आहेत. ब्रेन ट्यूमरच्या उपचारादरम्यान विशेष पोषणाची आवश्यकता आहे का?
ब्रेन ट्यूमर असलेल्या सर्व व्यक्तींना सार्वत्रिकपणे लागू होणारा विशिष्ट “ब्रेन ट्यूमर आहार” नाही. पण, एक संतुलित आणि पौष्टिक आहार सामान्यत: संपूर्ण आरोग्य आणि कल्याणास समर्थन देण्यासाठी योग्य असतो. असा आहार ब्रेन ट्यूमरसाठी उपचार घेत असलेल्या व्यक्तींसाठी विशेषतः महत्वाचा व उपयुक्त असू शकते.
ब्रेन ट्यूमर दरम्यान पोषणासाठी खालील टिपा आहेत
- संतुलित पोषण: फळे, भाज्या, संपूर्ण धान्ये, प्रथिने आणि निरोगी स्निग्ध पदार्थांसह विविध पौष्टिक-दाट पदार्थांचे सेवन करण्यावर लक्ष केंद्रित करा. ब्रेन ट्यूमरच्या रुग्णांसाठी हे सर्व आरोग्यदायी आहार आहेत.
- हायड्रेशन: दिवसभर भरपूर पाणी पिऊन चांगले हायड्रेटेड रहा. संपूर्ण आरोग्यासाठी योग्य हायड्रेशन आवश्यक आहे आणि थकवा आणि बद्धकोष्ठता यासारख्या उपचारांचे दुष्परिणाम व्यवस्थापित करण्यात मदत करू शकते.
- प्रक्रिया केलेले अन्न मर्यादित करा किंवा खाऊच नका: प्रक्रिया (प्रोसेस्ड फूड) केलेले पदार्थ, साखरयुक्त स्नॅक्स आणि जास्त साखर असलेले पेये यांचा वापर कमी करा. हे पदार्थ पौष्टिक मूल्य खूप कमी देतात आणि जळजळ आणि इतर आरोग्य समस्यांमध्ये वाढ करवू शकतात. ब्रेन ट्यूमरच्या रुग्णांसाठी असा आहार अजिबात चांगला नसतो.
- हेल्दी फॅट्स: एवोकॅडो, नट, बिया आणि फॅटी फिश (जसे साल्मन आणि ट्यूना) यांसारख्या निरोगी चरबीचे स्रोत तुमच्या आहारात समाविष्ट करा. निरोगी चरबीचे प्रकार मेंदूच्या आरोग्यास समर्थन देऊ शकतात आणि त्यात दाहक-विरोधी गुणधर्म असू शकतात. ते ब्रेन ट्यूमरच्या उपचारासाठी पोषक आधार देतील.
- फायबर-युक्त अन्न: पचन आणि एकूणच आतड्यांच्या आरोग्यासाठी संपूर्ण धान्य, फळे, भाज्या आणि शेंगा यासारख्या भरपूर फायबरयुक्त पदार्थांचा समावेश करा.
- मध्यम कॅफिन आणि अल्कोहोल: कॅफीन आणि अल्कोहोलचे सेवन मर्यादित करा, कारण हे पदार्थ हायड्रेशनच्या पातळीवर दुष्परिणाम करू शकतात आणि औषधांच्या प्रभावावर विपरीत असर करू शकतात. ब्रेन ट्यूमरच्या रुग्णांसाठी हे चांगले पदार्थ नाहीत.
- वैयक्तिक गरजा विचारात घ्या: तुमच्या विशिष्ट परिस्थितीनुसार, उपचारांच्या दुष्परिणामांमुळे किंवा आरोग्याच्या इतर परिस्थितींमुळे तुम्हाला आहारातील निर्बंध किंवा आवश्यकता असू शकतात. डायेटीशियन किंवा फॅमिली डॉक्टरसह कार्य करणे महत्वाचे आहे जे वैयक्तिकृत आहार मार्गदर्शन प्रदान करू शकतात.
तुमच्या आहारात महत्त्वपूर्ण बदल करण्यापूर्वी नेहमी तुमच्या हॉस्पटल टीमशी सल्लामसलत करा, खासकरून जर तुम्ही ब्रेन ट्यूमरवर उपचार घेत असाल. ते तुमच्या वैयक्तिक गरजा आणि वैद्यकीय इतिहासाच्या आधारे तयार केलेला सल्ला देऊ शकतात.
ब्रेन ट्यूमरच्या उपचारादरम्यान आहारासह आरोग्याला आधार देणे ही नवीन गोष्ट नाही. आहार हा आपल्या जगण्याचा एक अविभाज्य घटक असल्यामुळे तो आदर्शच असला पाहिजे. याशिवाय प्रत्येक मोठ्या आजाराचा डाएट प्लॅन असतो. आपल्याकडे ब्रेन ट्यूमर आहार योजना असणे आवश्यक आहे. या ब्लॉगमध्ये ब्रेन ट्यूमरच्या रुग्णांसाठी आहाराचे नियोजन करण्यासाठी सामान्य मार्गदर्शक तत्त्वे दिली आहेत.
ब्रेन ट्यूमर उपचारांच्या दुष्परिणामांचे व्यवस्थापन
ब्रेन ट्यूमर शस्त्रक्रियेचे दुष्परिणाम व त्यासाठी आदर्श आहार
हे दुष्परिणाम कोणत्याही शस्त्रक्रियेच्या दुष्परिणामांसारखेच असतील. नैसर्गिक जीवनसत्त्वांनी भरलेला सामान्य उच्च प्रथिने असलेला पौष्टिक आहार मेंदूच्या शस्त्रक्रियेच्या जखमांना मदत करेल (जी शस्त्रक्रिया कदाचित क्रॅनियोटॉमीही असू शकते) आणि जखम लवकर बरी होईल.
ब्रेन ट्यूमर केमोथेरपीचे दुष्परिणाम व त्यासाठी आदर्श आहार
ब्रेन ट्यूमर केमोथेरपीचे काही दुष्परिणाम, परंतु सर्वच नाही, योग्य पोषणाने कमी केले जाऊ शकतात.
- मळमळ आणि उलट्या: केमोथेरपीच्या सर्वात सामान्य दुष्परिणामांपैकी एक म्हणजे मळमळ आणि उलट्या. भरपूर इलेक्ट्रोलाइट्स असलेले द्रव दिले पाहिजेत, उदा. नारळ पाणी आणि फळांचे रस. तथापि, रुग्णांच्या इतर रोगांचा विचार करणे आवश्यक आहे.
- थकवा: केमोथेरपीमुळे थकवा येऊ शकतो, जो संपूर्ण उपचार कालावधीत आणि उपचार संपल्यानंतरही कायम राहू शकतो. गोड पदार्थांमुळे थकवा दूर होण्यास मदत होईल, पण डायाबिटीस नसल्यास.
- भूकेत बदल: केमोथेरपीमुळे भूकेवर परिणाम होतो, ज्यामुळे चव बदलते किंवा भूक कमी होते. लिंबूवर्गीय फळे रुग्णांची भूक व जीभेची चव वाढवू शकतात.
- पेरिफेरल न्यूरोपॅथी: काही केमोथेरपी औषधांमुळे हात आणि पायांमधील नसांना नुकसान होऊ शकते, ज्यामुळे मुंग्या येणे, सुन्न होणे किंवा वेदना यांसारखी लक्षणे दिसू शकतात. व्हिटॅमिन समृध्द अन्न दिल्यास ही लक्षणे कमी होण्यास मदत होईल.
ब्रेन ट्यूमर रेडिएशन थेरपीचे दुष्परिणाम व त्यासाठी आदर्श आहार
रेडिएशन थेरपी, केमोथेरपी सारखी, ब्रेन ट्यूमरसाठी एक सामान्य उपचार आहे. हे निरोगी ऊतींचे नुकसान कमी ठेऊन कर्करोगाच्या पेशींना लक्ष्य करून नष्ट करण्यासाठी उच्च-ऊर्जाच्या किरणांचा वापर करते. रेडिएशन थेरपी ब्रेन ट्यूमरवर उपचार करण्यासाठी प्रभावी ठरू शकते, परंतु त्याचे विविध दुष्परिणाम देखील होऊ शकतात. योग्य पोषण दिल्यास रेडिएशन थेरपीच्या लक्षणांपासून काही प्रमाणात मुक्त होण्यास मदत मिळेल.
- थकवा: रेडिएशन थेरपी घेत असलेल्या अनेक रुग्णांना थकवा जाणवतो, जो सौम्य ते गंभीर असू शकतो. विश्रांती आणि उच्च कॅलरी सहज पचण्याजोगे अन्न थकवा कमी करण्यास मदत करू शकते.
- त्वचेतील बदल: उपचार केलेल्या क्षेत्रातील त्वचा कोरडी होणे, खाज सुटणे किंवा संवेदनशील होऊ शकते. काही रुग्णांना पुरळ किंवा त्वचेच्या रंगद्रव्यात बदल होऊ शकतो. व्हिटॅमिन समृद्ध अन्न अशा वेळी मदत करू शकते.
- मळमळ आणि उलट्या: मेंदूवर रेडिएशन थेरपी दिल्यामुळे कधीकधी मळमळ आणि उलट्या होऊ शकतात, विशेषतः जर मेंदूत जिथे उपचार देत असतात तेच क्षेत्र जर मळमळ आणि उलट्या नियंत्रित करण्यासाठी जबाबदार असले नक्कीच उलट्या होऊ शकाता. उलट्या प्रतिबंधक औषधांसह तोंडी द्रवपदार्थ दिले तर ते मदत करतात.
रेडिएशन थेरपीचे आणखी बरेच दुष्परिणाम आहेत आणि दुर्दैवाने त्या सर्वांचे व्यवस्थापन आहारातील बदलांद्वारे केले जाऊ शकत नाही.
मग ब्रेन ट्यूमरच्या रुग्णाचा आहार कसा असावा? खालील मजकूर काही सामान्य मार्गदर्शक तत्त्वे देतो.
ब्रेन ट्यूमर रुग्णांसाठी आहार चार्ट :
ब्रेन ट्यूमरच्या रूग्णांसाठी आहार तक्ता म्हणजे मेंदूतील ट्यूमर असलेल्या लोकांसाठी सामान्यतः आरोग्यदायी पदार्थांची यादी. रूग्ण प्रक्रिया केलेले किंवा कृत्रिम रंग किंवा चव असलेले पदार्थ खाऊ शकत नाहीत कारण या रसायनांमुळे ट्यूमर वेगाने वाढतो. खालील बाबी फायदेशीर आहेत.
ब्रोकोली:
ब्रोकोलीमध्ये कर्करोगविरोधी गुणधर्म असल्याचे आढळून आले आहे आणि ते कर्करोग होण्याचा धोका कमी करण्यास देखील मदत करते. त्यात व्हिटॅमिन सी, व्हिटॅमिन बी6, फोलेट, कॅल्शियम, मॅग्नेशियम, फॉस्फरस आणि पोटॅशियम असते.
लसूण:
लसूण हे सामान्यतः खाल्ले जाणारे अन्न आहे ज्यामध्ये कर्करोगविरोधी गुणधर्म असल्याचे आढळून आले आहे.
हळद:
हळद हा एक मसाला आहे व जी शतकानुशतके भारतीय पाककृतीमध्ये वापरली जाते. यात औषधी गुणधर्म आहेत.
आले:
आले हे एक असे अन्न आहे जे शतकानुशतके मळमळ आणि उलट्या या लक्षणांमध्ये मदत करण्यासाठी वापरात आहे. आता शास्त्रज्ञांना आढळले आहे की आले ब्रेन ट्यूमरमध्ये देखील मदत करू शकते.
चिकन मटनाचा रस्सा:
ज्यांना उच्च-कॅलरी आहार घेणे आवश्यक आहे त्यांच्यासाठी चिकन मटनाचा रस्सा एक उत्कृष्ट पर्याय आहे. त्यामध्ये भरपूर प्रथिने, पोषक आणि खनिजे असतात जे कर्करोगाशी लढण्यास मदत करतात.
दाणे:
दाणे हे असे अन्न आहे ज्यात अँटिऑक्सिडंट्स आणि ओमेगा-३ फॅट्स भरपूर असतात. ते प्रथिने, फायबर आणि निरोगी चरबीचे देखील चांगले स्त्रोत आहेत.
अंडी:
ब्रेन ट्यूमरच्या रुग्णांच्या आहारात अंडी हे एक उत्तम अन्न आहे. त्यांत अशी पोषक तत्वे आहेत की जी मेंदूच्या आरोग्यास मदत करतात आणि अंड्याचे अनेक भिन्न पदार्थ बनवता येतात.
इतर चांगले पदार्थ
ब्रेन ट्यूमर उपचारासाठी पोषण समर्थनामध्ये समाविष्ट केले जाणारे इतर चांगले पदार्थ आहेत:
- पालेभाज्या
- दूध
- अननस
- टोमॅटो
- लिंबूवर्गीय फळे
स्पाइन ट्यूमर जागरूकता: तथ्ये, मिथक आणि रुग्ण संसाधने
Dr. Ravindra Patil
on
मार्च 19, 2024

स्पाइन ट्यूमर जागरूकता: तथ्ये, मिथक आणि रुग्ण संसाधने
By Dr. Ravindra Patil
योग्य उपचार न केल्यास मणक्यातील ट्यूमर ही एक मोठी समस्या आहे. या ब्लॉगचे हेतु आहेत: स्पाइन ट्यूमर विषयी चुकीच्या मान्यता दूर करणे, स्पाइन ट्यूमर विषयी खरी माहिती देणे, रुग्णांना स्पाइन ट्यूमरच्या संसाधनांशी जोडणे आणि मणक्याचा ट्यूमर या रोगाबद्दलची अधिक माहिती देणे.
Table of Contents
परिचय:
कर्करोगाच्या क्षेत्रात, स्पाइनल ट्यूमर बहुतेक वेळा इतर ट्यूमर्सच्या मागे झाकलेले राहतात. पण अने व्यक्तींच्या जीवनावर त्यांचा प्रभाव सखोल असू शकतो, त्यासाठी अधिक जागरूकता, समज आणि समर्थन प्रणाली आवश्यक आहे. या ब्लॉगमध्ये, आम्ही मणक्याच्या ट्यूमरच्या गुंतागुंतीच्या पार्श्वभुमीत गैरसमजातून तथ्ये उलगडणार आहोत आणि रुग्ण आणि त्यांचे उपचार करणार्यांसाठी मौल्यवान संसाधनां विषयी माहिती देणार आहोत.
स्पाइन ट्यूमर जागरूकता:
मानव जातीत स्पाइन ट्यूमरच्या अनेक केसेस होत असूनही बहुतेक सामान्य लोकांना मणक्याच्या ट्यूमरबद्दल फारशी माहिती नसते. कुटुंबातील किंवा जवळच्या व्यक्तीला मणक्यातील गाठीचा त्रास झाल्यानंतरच लोकांना या स्थितीची अचानक जाणीव होते. समाजाला स्पाइन ट्यूमरचे अस्तित्व, लक्षणे आणि त्याच्या उपचारासाठी उपलब्ध संसाधनांबद्दल शिक्षित करणे गरजेचे आहे कारण यामुळे स्पाइन ट्यूमरचे लवकर निदान होऊ शकेल आणि उपचार अधीक परिणामकारक होऊ शकतील.
स्पाइनल ट्यूमर तथ्ये:
स्पाइनल ट्यूमरमध्ये विविध प्रकारचे निओप्लाझम समाविष्ट असतात जे मणक्यातील विविध ऊतकांपासून उद्भवू शकतात. ते सौम्य किंवा घातक असू शकतात, त्यांच्या स्थानावर आणि आकारानुसार, पाठदुखीपासून ते न्यूरोलॉजिकल कमतरता यासारख्या लक्षणांसह. स्पाइन ट्यूमर हाडांपासून तसेच पाठीच्या कण्यातील मज्जातंतूंच्या ऊतीपासून सुरू होऊ शकतात.
सौम्य असो वा घातक, मणक्यातील ट्यूमरमुळे अनेक समस्या उद्भवतात कारण ते मज्जातंतूंच्या संकुचिततेस कारणीभूत ठरतात ज्यामुळे कार्य कमी होते आणि घातक ट्यूमर पसरू शकतात.
काही मणक्याचे ट्यूमर मेटास्टॅसिस असू शकतात, म्हणजे कर्करोग इतरत्र उद्भवला आणि नंतर मणक्यामध्ये पसरला.
स्पाइन ट्यूमर विषयीच्या चुकीच्या मान्यता:
स्पाइनल ट्यूमर रुग्ण संसाधने:
स्पाइनल ट्यूमरचे निदान झाले आणि उपचारांच्या गुंतागुंतांवर विचार करून पुढे जाणे रुग्ण आणि त्यांच्या कुटुंबियांसाठी खूप अवघड असू शकते. सुदैवाने, ऑनलाइन सहाय्य गट, माहिती देणाऱ्या वेबसाइट्स आणि स्पाइनल ट्यूमर रूग्णांसाठी बनवलेल्या संस्थांसह अनेक रिसोर्सीस अमूल्य मार्गदर्शन आणि भावनिक समर्थन देतात.
उत्तम हॉस्पिटल्सच्या अनेक वेबसाइट्स आणि ब्लॉगमध्ये स्पाइनल ट्यूमर आणि त्यांच्या उपचारांबद्दल माहिती उपलब्ध असते.
स्पाइनल ट्यूमरची सचोट माहिती:
अचूक आणि विश्वासपात्र माहिती रुग्णांना त्यांच्या रोगाविषयी पूर्ण समजून निर्णय घेण्यास सक्षम करते. अनिश्चिततेच्या पार्श्वभूमीवर, ट्यूमरचे विविध प्रकार समजून घेण्यापासून ते उपचार पर्याय आणि संभाव्य दुष्परिणामांचा शोध घेण्यापर्यंत, सर्व प्रकारची माहिती असल्यास, रुग्ण आणि त्यांच्या कुटुंबामध्ये उपचार करण्यात आत्मविश्वास वाढतो.
स्पाइन ट्यूमर सपोर्ट:
मणक्याच्या ट्यूमरशी लढण्याचा प्रवास शारीरिक आणि भावनिकदृष्ट्या कठीण असू शकतो. या साठी हॉस्पिटल कर्मचारी (जसे की डॉक्टर, नर्स व वैद्यकिय सल्लागार) व तसेच कुटुंब, मित्र आणि स्पाइन ट्यूमर होऊनही बरे झालेले रूग्ण या सर्वांचे समर्थन नेटवर्क स्थापन केले पाहिजे. हे नेटवर्क अमूल्य प्रोत्साहन देते आणि आणि मानसिक सामर्थ्य देते.
कोणताही आजार सहन करणे वाईटच असते, पण तो आजार एकट्याने सहन करणे फारच वाईट असते. स्पाइन ट्यूमरच्या रुग्णांनी त्यांची माहिती व अनुभव इतर स्पाइन ट्यूमरच्या रुग्णांशी शेअर केले तर सर्वांना बरीच मदत होते.
शेअर केल्याने त्यांना खूप मदत होते.
स्पाइन ट्यूमरचे निदान:
स्पाइन ट्यूमरच्या उत्तम परिणामाच्या उपचारासाठी लवकरात लवकर निदान होणे महत्त्वपूर्ण आहे. एम.आर.आय. आणि सी.टी. स्कॅन सारख्या इमेजिंग अभ्यासापासून ते कमीतकमी कापकूप करून केलेल्या बायोप्सी तंत्रांपर्यंत सर्व चाचण्यांच्या मदतीने त्वरित आणि अचूक निदान हे योग्य उपचार योजनांसाठी पाया घालते.
एम.आर.आय. स्कॅन आणि सी.टी. स्कॅन हे स्पाइन ट्यूमरच्या निदानाचे आधारस्तंभ आहेत.
स्पाइनल ट्यूमरचे उपचार पर्याय:
स्पाइनल ट्यूमरसाठी उपचारांच्या वेगवेगळ्या पर्यायांमध्ये शस्त्रक्रिया, रेडिएशन थेरपी, केमोथेरपी आणि लक्ष्यित उपचार यांचा समावेश होतो. उपचाराची निवड अवलंबून असते या गोष्टींवर…. ट्यूमरचा प्रकार, स्थान आणि रुग्णाची एकूण आरोग्य स्थिती.
स्पाइन ट्यूमरची लक्षणे:
स्पाइन ट्यूमरची नेहमीचची लक्षणे म्हणजे पाठदुखी, न्यूरोलॉजिकल कमतरता आणि मूत्राशय किंवा आतड्यांचे बिघडलेले कार्य. यासारख्या स्पाइन ट्यूमरच्या वैशिष्ट्यपूर्ण लक्षणांद्वारे स्पाइन ट्यूमरचे निदान होणे आणि जमेल तितक्या लवकर उपचार सुरू करणे रूग्णासाठी खूप हितावह असते. उपचार सुरू करताना होणारा विलंब टाळण्यासाठी वरील लक्षणांची जाणीव असणे गरजेचे आहे.
स्पाइनल ट्यूमर प्रतिबंध:
स्पाइनल ट्यूमरसाठी काही जोखीम घटक, जसे की अनुवांशिक घटक आपल्या नियंत्रणाबाहेर असतात. पण निरोगी जीवनशैलीचा अवलंब करणे आणि योग्य प्रकारचा शारीरिक व्यायाम केल्याने विशिष्ट प्रकारचे स्पाइनल निओप्लाझम विकसित होण्याचा धोका काही अंशी कमी होऊ शकतो.
खरे म्हणजे, हे सर्व रोगांच्या आरोग्य जोखीम घटक कमी करण्यासाठी लागू होते. निरोगी जीवन जगा, योग्य व्यायाम करा आणि निरोगी अन्न खा हे बहुतेक रोग टाळण्यासाठी महत्वाचे आहे.
स्पाइन ट्यूमर संशोधन:
स्पाइन ट्यूमरवर चालू असलेल्या संशोधनाचा उद्देश स्पाइनल ट्यूमरच्या विकासास आणि प्रगतीसाठी कारणीभूत असलेल्या मूलभूत यंत्रणेचा उलगडा करणे यावर केंद्रीत केलेला आहे. नाविन्यपूर्ण उपचार पद्धतीं, भविष्यसूचक बायोमार्कर्स वगैरे सर्व संशोधन स्पाइनल ट्यूमरने पीडित व्यक्तींचे जीवनमान सुधारणे यासाठी असते.
स्पाइनल ट्यूमर विशेषज्ञ:
स्पाइनल ट्यूमरचे उपचार परिणाम चांगले आणण्यासाठी स्पाइनल ऑन्कोलॉजिस्ट, न्यूरोसर्जन, रेडिएशन ऑन्कोलॉजिस्ट आणि इतर विशेषज्ञ की जे स्पाइनल ट्यूमरचे व्यवस्थापन करण्यात निष्णात असतात, अशा सर्जनकडून तपासणी व उपचार करून घेणे आवश्यक असते.
अनेक कुशल ऑर्थोपेडिक सर्जन देखील स्पाइनल ट्यूमरचे उपचार करतात.
स्पाइन ट्यूमर सपोर्ट ग्रुप्स:
कुठल्याही रोगासाठी समर्थन गट बनवणे किंवा असणे ही संकल्पना भारतात फारशी विकसित झालेली नाही. यू.एस.ए., यू.के., कॅनडा आणि ऑस्ट्रेलियासारख्या देशांमध्ये, जवळजवळ प्रत्येक आजारासाठी एखादा समर्थन गट असतो. समर्थन गट काय करतात? ते रूग्ण आणि रूग्ण व तसेच रूग्ण आणि वैद्यकीय तज्ञ यांच्यातील परस्पर संवादासाठी एक जागा देतात. समर्थन गटांमध्ये, जे रूग्ण स्पाइन ट्यूमरमुळे पीडित आहेत अशा व्यक्तींना त्यांचे अनुभव शेअर करण्यासाठी, स्पाइन ट्यूमरचा सामना करण्याच्या धोरणांची देवाणघेवाण करण्यासाठी आणि समवयस्कांकडून भावनिक समर्थन गोळा करण्यासाठी एक पाया बनवते. या मंचातील सभासद त्यांच्यासमोरील आव्हाने समजून घेतात व त्यांचे उपचार करवून घेण्यात मदतरूप असतात.
स्पाइनल ट्यूमर जागरूकता महिना:
स्पाइन ट्यूमर जागृतीसाठी विशिष्ट महिना नियुक्त करणे हे त्या विषयी माहिती प्रसारण करण्याच्या प्रयत्नांसाठी, सार्वजनिक शिक्षण मोहिमेसाठी आणि संशोधनाला पाठिंबा देण्यासाठी आणि रुग्णांची काळजी सुधारण्याच्या उद्देशाने निधी उभारणीच्या उपक्रमांसाठी एक मध्यवर्ती बींदू म्हणून काम करतो. ब्रेन ट्यूमर जागरुकते साठी दरवर्षी मे महिना असतो. हाडांच्या कर्करोगाच्या जागरुकते साठी जुलै महिना असतो. सध्या तरी स्पाइनल ट्यूमर जागरूकते साठी कुठलाही महिना नियुक्त केलेला नाही.
स्पाइन ट्यूमर शस्त्रक्रिया:
न्यूरोलॉजिकल फंक्शन आणि स्पाइनल स्थिरता टिकवून ठेवून जास्तीत जास्त ट्यूमर काठणे साध्य करण्यासाठी, स्पाइन ट्यूमरच्या अनेक प्रकाच्या व्यवस्थापनांमध्ये सर्जरी महत्त्वपूर्ण भूमिका बजावते. शस्त्रक्रिया तंत्र आणि ऑपरेशन नंतरच्या काळजीमधील झालेली प्रगती परिणाम चांगले आणते आणि कॉम्प्लिकेशन्स कमी करते.
स्पाइन ट्यूमरमध्ये नेव्हिगेशन शस्त्रक्रियेचा वापर केल्यास परिणाम खूपच सुधारतात.
स्पाइनल ट्यूमर पुनर्वसन:
स्पाइन ट्यूमरच्या शस्त्रक्रियेनंतर गतिशीलता, कार्य आणि जीवनाची गुणवत्ता पहिल्यासारखी करण्यासाठी ऑपरेशन नंतरचे पुनर्वसन अविभाज्य आहे. फिझियोथेरपी, ऑक्युपेशनल थेरपी आणि वेदना कमी करणे व व्यवस्थापन धोरण हे सर्व पुनर्वसन कार्यक्रमांचा आधारस्तंभ असतात.
स्पाइन ट्यूमर होऊन वाचलेल्यांच्या कथा:
स्पाइन ट्यूमर असूनही त्याचा शौर्याने सामना करून जीव वाचलेल्या रूग्णांच्या विजयाच्या वैयक्तिक कथा सर्वांना वाचण्यास अथवा पाहण्यास उपलब्ध केल्याने बाकी स्पाइन ट्यूमरचे रुग्ण आणि रुग्णालयातील कर्मचाऱ्यांना आशा आणि प्रेरणा निर्माण होतात. स्पाइन ट्यूमर असूनही वाचलेल्या व्यक्तिंच्या कथा केवळ त्या रूग्णावर आलेल्या आव्हानांवरच फक्त प्रकाश टाकत नाहीत तर मानवी मनाचे शौर्य व दृढता देखील दाखवतात व इतर रूग्णांना प्रेरीत करतात.
स्पाइनल ट्यूमर जोखीम घटक:
अनेक प्रकारच्या स्पाइन ट्यूमरची कारणे अस्पष्ट आहेत. काही जोखीम घटक, जसे की अनुवांशिक पूर्वस्थिती, रेडियेशन किरणांशी संपर्क आणि रोगप्रतिकारक प्रणाली (इम्यून सिस्टम) विकार, स्पाइन ट्यूमरची कारणे असतील अशी शंका आहे. पण जे जोखीम घटक आपण ओळखू शकतो आणि कमी करू शकतो ते मात्र जरूर कमी करून कर्करोगची शक्यता आपण कमी करू शकतो.
स्पाइन ट्यूमर काळजी:
सर्वसमावेशक आणि संवेदनापूर्वक काळजी म्हणजे वैद्यकीय औषधोपचार, सर्जरी, केमोथेरपी किंवा रेडियेशन थेरपी या सर्वांहून जास्त असायला हवी. त्यासाठी रूग्णाचे मनोबळ वाढवणे, त्याला सामाजिक समर्थन देणे, त्याची लक्षणे कमी करणे आणि हे सर्व नाही जमले तर जीवनाच्या शेवटच्या काळाच्या नियोजनाची तयारी असायला हवी. संपूर्ण आजारपणात रुग्ण आणि त्यांच्या कुटुंबियांच्या विविध गरजा पूर्ण व्हावयास हव्यात.
स्पाइनल ट्यूमर शिक्षण:
आरोग्यसेवा व्यावसायिकांना, रुग्णांना आणि सामान्य जनतेला या सर्वांसाठी स्पाइन ट्यूमर विषयी शैक्षणिक उपक्रम असायला हवा. हे शिक्षण स्पाइन ट्यूमरने पीडित व्यक्तींसाठी जागरूकता, समज आणि दर्जेदार काळजी वाढविण्यात महत्त्वपूर्ण भूमिका बजावतात.
थोडक्यात...
स्पाइन ट्यूमरच्या सर्व माहितीवर प्रकाश टाकून, गैरसमजुतींचे खंडन करून, अचूक माहितीचा प्रसार करून आणि सहाय्यक समुदायाला प्रोत्साहन देऊन, आपण रोगी आणि हॉस्पिटल कर्मचाऱ्यांना, रोगनिदान, उपचार आणि जगण्याची आशा देण्यात सक्षम करू शकतो. समाजाने एकत्रितपणे स्पाइन ट्यूमरविषयी जागरूकता वाढवण्याचा, त्याचे निदान लवकर मिळण्यात प्रोत्साहन देण्यासाठी आणि या अनेकदा या दुर्लक्षित असलेल्या, परंतु रूग्णाच्या आयुष्यावर खूप विपरीत परिणाम करणाऱ्या, स्पाइन ट्यूमरच्या कर्करोग झालेल्या व्यक्तींसाठी उपचार परिणाम सुधारण्यासाठी प्रयत्न करू शकतो.
ब्रेन ट्यूमरसह जगणे: मानसिक तयारी आणि मनाचा भक्कमपणा
Dr. Ravindra Patil
on
फेब्रुवारी 24, 2024
ब्रेन ट्यूमरसह जगणे: मानसिक तयारी आणि मनाचा भक्कमपणा
By Dr.Ravindra Patil

परिचय:
“तुम्हाला ब्रेन ट्यूमर आहे” ही बातमी स्वीकारणे हे एक जबरदस्त, जीवन बदलणारे आव्हान असते. शारीरिक रोगाच्या आव्हानापलीकडे, अशा रूग्णांना होणारा भावनिक आणि मानसिक त्रास सहन करून कसे जगायचे हे शिकणे आवश्यक असते. या ब्लॉगमध्ये ब्रेन ट्यूमरचे निदान व त्याचे उपचार यांचा सामना करण्यासाठी धोरणे, मानसिक शौर्य आणि व्यावहारिक सल्ले देऊ. लक्षात ठेवा, ब्रेन ट्यूमरसह जगणे सोपे नाही. ब्रेन ट्यूमरचे निदान आहे हे माहित असूनही धैर्याने जगणे खरोखर कठीण आहे.
Table of Contents
निदान समजून घेणे: ब्रेन ट्यूमर निदानाचा सामना करणे
तुम्हाला ब्रेन ट्यूमर आहे ही एक विनाशकारी बातमी आहे, ज्याचा सामना करणे खूप कठीण आहे. परंतु यावेळी, निदान, उपचार पर्याय आणि दैनंदिन जीवनावर होणारे संभाव्य परिणाम समजून घेण्यासाठी वेळ काढणे महत्त्वाचे आहे. हे ज्ञान रुग्णांना त्यांच्या काळजीमध्ये सक्रियपणे सहभागी होण्यासाठी, चिंता आणि अनिश्चितता कमी करण्यास मदत करते.
ट्यूमरमुळे कार्यशीलता किती कमी होईळ आणि मृत्यूच्या होण्याची किती शक्यता आहे हे जाणून घेणे देखील आवश्यक आहे. तथापि, हे रुग्णाचे व्यक्तिमत्त्व, त्याचे शिक्षण, त्याच्या/तिच्या कुटुंबासाठी त्याची गरज आणि इतर अनेक घटकांवर अवलंबून असते.
ब्रेन ट्यूमरची बातमी हा एक जीवन बदलणारा क्षण आहे जो भावना, प्रश्न आणि अनिश्चिततेची लाट आणतो. निदान समजून घेणे हे रूग्णांना त्यांच्या उपचारांमध्ये सक्रियपणे भाग घेण्यासाठी आणि पुढे असलेल्या आव्हानांचा सामना करण्यासाठी सक्षम बनवण्याचे एक महत्त्वपूर्ण पाऊल आहे. येथे आपण ब्रेन ट्यूमर निदानच्या विविध पैलूंचा शोध घेत आहोत.
ट्यूमरचा प्रकार आणि श्रेणी:
डायग्नोस्टिक इमेजिंग:
बायोप्सी:
ट्यूमरचा एक छोटा नमुना काढून सूक्ष्मदर्शकाखाली तपासला जाऊ शकतो. त्यासाठी बायोप्सी केली जाऊ शकते. ही प्रक्रिया ट्यूमरची संरचना निश्चित करण्यात व त्याच्या प्रकार समजून घेण्यात मदत करते आणि योग्य उपचार योजना आखण्यात मदत करते. ट्यूमरचे उपचार करण्यासाठी बायोप्सी हा अतिशय महत्त्वाचा भाग आहे.
निदानानंतर, ब्रेन ट्यूमरमध्ये उपचाराचे पर्याय काय आहेत ते समजून घेऊ.
शस्त्रक्रिया:
शस्त्रक्रिया करायची की नाही हे ट्यूमरचे स्थान आणि प्रकार यावर अवलंबून असते. ट्यूमरचा संपूर्ण किंवा काही भाग काढून टाकण्यासाठी शस्त्रक्रियेचा सल्ला दिला जाऊ शकतो. शस्त्रक्रिया करावी की नाही हे ट्यूमरचा आकार, दर्जा आणि ट्यूमर मेंदूच्या महत्त्वाच्या संरचनेच्या किती जवळ आहे या वरती आवलंबून असते.
रेडिएशन थेरपी:
रेडिएशन थेरपी बरोब्बर ट्यूमरवर नेम धरून उच्च-ऊर्जा किरणांचा वापर करते. याने ट्यूमरचा आकार संकुचित होतो. हा उपचार प्राथमिक उपचार म्हणून किंवा शस्त्रक्रिया किंवा केमोथेरपीच्या संयोगाने वापरले जाऊ शकते.
केमोथेरपी:
लक्षणे आणि साइड इफेक्ट्स:
दीर्घकालीन काळजी आणि देखरेख:
डॉक्टरांशी सतत संपर्क ठेवा:
डॉक्टरांशी सतत संपर्क ठेवणे सर्वोपरि हितावह व आवश्यक आहे. हे सुनिश्चित करते की व्यक्तींना त्यांचे निदान, उपचार पर्याय आणि संभाव्य आव्हानांबद्दल चांगली माहिती आहे. आणि डॉक्टर व त्यांची टीम रोगा विषयी शंकांचे समर्थन करतील आणि गैरसमज दूर करतील.
प्रियजनांचा समावेश करणे:
दुसऱ्या डॉक्टरचे मत जरूर घ्या
ब्रेन ट्यूमरचे निदान अचूक आहे की नाही आणि सांगितलेला औषधोपचार योजना बरोबर आहे की नाही आणि रुग्णाला मदत करेल अशी आहे की नाही याची खात्री करण्यासाठी दुसऱ्या विशारद डॉक्टरचे मत घेणे केवळ योग्य च नाही आहे तर आवश्यक आहे. भिन्न दृष्टीकोन मौल्यवान माहिती देऊ शकतात.
मानसिक तंदुरुस्ती: ब्रेन ट्यूमरच्या रुग्णांसाठी आधार
उपचारांचा सामना करणे: ब्रेन ट्यूमर पेशंट केअर टिप्स
निदान स्वीकारून जगणे: ब्रेन ट्यूमरचा सामना करण्याच्या धोरणे
समुदाय समर्थन: ब्रेन ट्यूमर रुग्णांना भावनिक आधार
सारांश:
सायनुसायटिस कायमचा बरा कसा करावा
Dr. Ravindra Patil
on
नोव्हेंबर 11, 2023

सायनुसायटिस कायमचा बरा कसा करावा
By Dr.Ravindra Patil
सायनसचा रोग कायमचा बरा करणे शक्य आहे का?
आम्ही प्रथम या प्रश्नाचे उत्तर देण्याचा प्रयत्न करू. बर्याच लोकांना ऍलर्जी असते ज्यामुळे बर्याचदा सर्दी होते. सर्दी हा विषाणूजन्य संसर्ग आहे. ते सायनसच्या आतपर्यंत वाढू शकतो. सर्दीचे वारंवार होणारे हल्ले सायनुसायटिस क्रॉनिक बनवू शकतात. क्रॉनिक म्हणजे दीर्घकाळ चालणारा रोग. अशा परिस्थितीत इम्युनोथेरपीद्वारे ऍलर्जीवर उपचार करणे आवश्यक आहे. शरीरातील ऍलर्जीक प्रतिक्रिया कमी करणारी इंजेक्शन्स सर्दी आणि सायनुसायटिसचे हल्ले कमी करू शकतात.
बहुतेक सायनस संक्रमणे प्रतिजैविकां (अॅन्टीबायोटीक्स) शिवाय बरे होतात.
शस्त्रक्रिया सर्वात उत्तम उपचार आहे असे मानले जाते. तथापि, तो शेवटचा उपाय आहे हे लक्षात घेणे.
सायनुसायटिसची बहुतेक प्रकरणे बरी होऊ शकतात परंतु जर ते पुन्हा पुन्हा उद्भवले तर शस्त्रक्रिया करावी लागते. बुरशीजन्य सायनुसायटिस बरा करणे कधीकधी कठीण असते.
Table of Contents
सायनुसायटिस म्हणजे काय?
सायनुसायटिस किंवा सायनस संसर्ग हा असा एक रोग आहे ज्यामध्ये पॅरानेसल सायनस फुगतात. पातळ श्लेष्माचे उत्पादन अनुनासिक मार्ग ओलसर करण्यास मदत करते. तथापि, जेव्हा श्लेष्माचे जास्त उत्पादन होते तेव्हा सायनसच्या आत सूज येऊ शकते. बॅक्टेरिया, ऍलर्जी, बुरशी आणि विषाणू (व्हायरस) यासारख्या विविध कारणांमुळे सायनुसायटिस होऊ शकते.
सायनुसायटिसचे अनेक प्रकार आहेत, प्रत्येकाची स्वतःची लक्षणे आहेत. काही लोकांना क्रॉनिक सायनुसायटिस, तीव्र सायनुसायटिस, वारंवार सायनुसायटिस किंवा सबएक्यूट सायनुसायटिस होतो. जरी या स्थितीमुळे अप्रिय संवेदना आणि वेदना होतात, तरीही तो सहसा वैद्यकीय मदतीशिवाय बरा होतो. तथापि, लक्षणे अधिक तीव्र झाल्यास, आपल्याला डॉक्टरांना भेटण्याची आवश्यकता असू शकते.
सायनसच्या समस्या कशामुळे होतात?
सायनुसायटिस हा विषाणू, बॅक्टेरिया किंवा बुरशीमुळे होऊ शकतो ज्यामुळे सायनसना आतून सूज येते आणि त्यातील नाकात उघडणारी छीद्रे बंद होतात. सामान्य सर्दीची होण्याची अनेक संभाव्य कारणे आहेत, ज्यात सर्दी विषाणू देखील आहेत. नाकातील ऍलर्जी आणि बूरशीची ऍलर्जी अनेकांना होते.
सायनुसायटिसचा धोका कोणाला आहे?
सायनसचा संसर्ग कोणालाही होऊ शकतो. परागकण, श्लेष्मा किंवा हवेतील इतर पदार्थांची ऍलर्जी, दमा किंवा नाकाची असामान्य रचना असलेल्या लोकांना सायनुसायटिस होण्याची शक्यता असते. याव्यतिरिक्त, धूम्रपानामुळे सायनस संसर्ग होण्याची शक्यता वाढते.
सायनुसायटिसचे निदान
तुमचे डॉक्टर खालील तपासणी प्रणाली द्वारे क्रॉनिक सायनुसायटिसचे निदान करू शकतात:
- तुमच्या लक्षणांबद्दल विचारणे
- तुमच्या नाकात आणि चेहऱ्यावर दाबल्यास दूखते का ते पाहणे
- फायबरऑप्टिक एंडोस्कोपद्वारे तुमच्या नाकाच्या आत तपासणी करणे
- सी.टी. स्कॅन किंवा एम.आर.आय. सारख्या इमेजिंग चाचण्या वापरणे
बॅक्टेरिया किंवा बुरशी तुमच्या मेंदू, डोळे किंवा जवळच्या हाडांमध्ये पसरल्यास उपचार न केलेल्या सायनस संसर्गामुळे जीवघेणा संसर्ग होऊ शकतो.
तीव्र सायनुसायटिसची लक्षणे
- चेहऱ्यावर वेदना किंवा दाब
- वाहणारे नाक
- चोंदलेले नाक
- वासाची जाणीव कमी होणे
- खोकला किंवा छातीत कफ
- ताप
- श्वासाची दुर्घंधी
- थकवा
- दातदुखी
जर तुम्हाला दोन किंवा अधिक लक्षणे असतील किंवा नाकातून जाड, हिरवा किंवा पिवळा स्त्राव असेल तर तुम्हाला तीव्र सायनुसायटिस असू शकतो.
क्रॉनिक सायनुसायटिसची लक्षणे
तुमची सायनुसायटिस 12 आठवडे किंवा त्याहून अधिक काळ राहिल्यास तुम्हाला ही क्रॉनिक सायनुसायटिस असु शकतो व ही लक्षणे दिसू शकतात:
- तुमच्या चेहऱ्यावर रक्तसंचय किंवा सूज जाणवणे
- चोंदलेले नाक
- अनुनासिक पोकळी मध्ये पू
- ताप
- वाहणारे नाक किंवा अनुनासिक स्त्रावाचा रंग बदलणे
तुम्हाला डोकेदुखी, श्वासाची दुर्गंधी आणि दातदुखीचा त्रास होऊ शकतो. तुमच्या आजारपणामुळे तुम्हाला खूप थकवा जाणवू शकतो. या लक्षणांची अनेक संभाव्य कारणे आहेत.
सायनुसायटिसचा संसर्ग एका व्यक्तीकडून दुसऱ्या व्यक्तीकडे जाऊ शकतो का?
बॅक्टेरियल सायनुसायटिस हा संसर्गजन्य नाही, परंतु व्हायरसमुळे संसर्ग पसरू शकतो. दूषित हातांद्वारे इतर लोकांना संसर्ग होऊ नये म्हणून हात धुण्याच्या चांगल्या पद्धतींचे अनुसरण करा. जर तुम्हाला शिंक किंवा खोकला येत असेल तर, इतरांपासून तोंड दूर ठेवा किंवा तुमचा चेहरा रुमालाने झाका.
सायनुसायटिससाठी उपचार
1. कॉर्टिकोस्टिरॉईड्सच्या गोळ्या घेणे
कॉर्टिकोस्टिरॉईड्सच्या गोळ्यांचा वापर गंभीर लक्षणे उद्भवल्यावर लवकर आराम होण्यासाठी केला जातो. ज्या रुग्णांना नाकातील पॉलीप्स आहेत ते देखील गोळ्या घेऊ शकतात. पण जर या गोळ्या जास्त काळ वापरल्या गेल्या तर त्यांचे दुष्परिणाम होऊ शकतात. कॉर्टिकोस्टिरॉईड्स फक्त तेव्हाच लिहून दिली जातात जेव्हा इतर उपचार जसे की नाकातील कॉर्टिकोस्टिरॉईड्सचा फवार अयशस्वी होतो.
2. नाकातील कॉर्टिकोस्टिरॉईड्सचा फवारा
नाकातील कॉर्टिकोस्टिरॉईड्स हे फवारण्याचे द्रव असतात व ते सूज कमी करण्यास मदत करतात. डॉक्टर विविध कॉर्टिकोस्टिरॉईड्स लिहून देऊ शकतात, जसे की बुडेसोनाइड, फ्लुटिकासोन इ. जर वैद्यकीय तज्ञांना असे वाटत असेल की नाक स्वच्छ धुवून मदत होत नाही, तर ते उपचारांच्या इतर पद्धती सुचवू शकतात. डॉक्टर एक उपाय लिहून देऊ शकतात ज्यामध्ये खारट आणि औषधे आहेत.
3. अनुनासिक फवारे
हे फवारण्या प्रत्येक फार्मसीमध्ये उपलब्ध आहेत आणि नाकातील रक्तसंचय दूर करण्यासाठी वापरले जातात. ते ड्रेनेज कमी करण्यात मदत करू शकतात आणि सूज दूर करण्यात मदत करू शकतात.
4. प्रतिजैविक
जर तुमच्या संसर्गाचे कारण जीवाणू असेल तर प्रतिजैविक मदत करू शकतात. कधीकधी, डॉक्टर या औषधासह इतर औषधे लिहून देतात. त्यामुळेच अनेक निदान चाचण्या केल्या जातात जेणेकरून योग्य मूल्यमापन करता येईल.
5. इम्युनोथेरपी
जर ऍलर्जी सायनुसायटिसचे कारण असेल तर त्या साठी इम्युनोथेरपी एक संभाव्य उपचार आहे. ऍलर्जीच्या कमी करण्याची इन्जेक्शने घेतल्यास तुम्हाला तुमच्या लक्षणांमध्ये घट दिसू शकते कारण तुमचे शरीर त्या नंतर ऍलर्जिनवर तितकी तीव्र प्रतिक्रिया देत नाही.
सायनुसायटिस बरा करण्यासाठी घरगुती उपाय
1. विश्रांती
तुम्हाला आराम करणे आवश्यक आहे जेणेकरून तुमचे शरीर संक्रमणाशी लढू शकेल. जेव्हा तुम्ही झोपायला जाता तेव्हा डोके वर करण्यासाठी उशीचा वापर करा. निरोगी फुफ्फुसांसाठी श्वास घेणे महत्वाचे आहे.
2. वाफ
स्टीम इनहेलेशन हे तुमचे सायनस स्वच्छ करण्याचा एक उत्तम मार्ग आहे. तुमचा सायनसच्या साफसफाईचा अनुभव अधिक आनंददायी बनवण्यासाठी तुम्ही वाफेच्या भांड्यात काही आवश्यक तेले घालू शकता. दुसरा पर्याय म्हणजे गरम शॉवर घेणे. तुमचा चेहरा थंड होण्यासाठी तुम्ही उबदार टॉवेल वापरू शकता.
3. अनुनासिक सिंचन
खारट द्रावणासह अनुनासिक सिंचन हा अनुनासिक जागा स्वच्छ करण्याचा एक चांगला मार्ग आहे. रक्तसंचय यांसारख्या श्वसनाच्या समस्यांसाठी तुम्ही नेटी पॉट, सलाईन कॅनिस्टर किंवा ह्युमिडिफायर वापरू शकता. पाणी स्वच्छ आहे याची खात्री करा आणि उपकरणे निर्जंतुक आहेत का ते तपासा.
4. मसालेदार पदार्थ
आपल्या आहारात मसालेदार पदार्थ खाऊन आपली भूक कमी होते आणि समाधान वाढते. मसालेदार पदार्थ खाल्ल्याने तुमचा नाकाचा मार्ग साफ होण्यास मदत होऊ शकते तथापि, जर तुमच्या इतर रोगांमुळे तुम्हाला मसालेदार पदार्थ खाण्यास मनाई असेल तर तुम्ही मसालेदार पदार्थ खाऊ नयेत.
5. उबदार कॉम्प्रेस
चेहेर्यावरील सूज कमी करण्यासाठी उबदार कॉम्प्रेसचा वापर केला जाऊ शकतो. हे अस्वस्थता आणि वेदनापासून आराम देईल.
6. द्रवपदार्थ
भरपूर द्रव पिणे आवश्यक आहे. हायड्रेटेड राहण्यासाठी अधिक रस आणि पाणी प्या. हे श्लेष्माचा थर कमकुवत करण्यास मदत करेल. तथापि, आपण अल्कोहोलयुक्त पेये पिणे टाळावे.
मी माझे सायनस जलद कसे बरे करू शकतो?
- खूप पाणी प्या
- बॅक्टेरियाविरोधी गुणधर्म असलेले पदार्थ खा
- ओलावा जोडा
- सायनस तेलाने स्वच्छ करा
- नेटी पॉट वापरा
- उबदार कॉम्प्रेसने चेहर्यावरील वेदना कमी करा
- ओव्हर-द-काउंटर (OTC) औषधे वापरा
घरी सायनुसायटिसचा उपचार कसा करावा?
- उष्णता वापरा.
- अनुनासिक खारट द्रावण वापरून पहा. त्यात औषध नसले तरी (खारट हे खारट पाणी असते), ते तुमच्या अनुनासिक परिच्छेद ओलसर ठेवण्यास मदत करू शकतात.
- तुमचे सायनस बाहेर काढा.
- भरपूर द्रव प्या.
डॉक्टरांना कधी भेटायचे
तीव्र सायनुसायटिस असलेल्या बहुतेक लोकांना डॉक्टरांना भेटण्याची आवश्यकता नसते, परंतु तुमच्याकडे खालीलपैकी काही असल्यास तुमच्या डॉक्टरांशी संपर्क साधा:
- एक आठवड्यापेक्षा जास्त काळ टिकणारी लक्षणे.
- बरे झाल्यासारखे दिसू लागल्यानंतर आणखी वाईट होणारी लक्षणे.
- सतत राहणारा ताप.
- पुनरावृत्ती किंवा तीव्र सायनुसायटिसचा इतिहास.
तुम्हाला गंभीर संसर्गाची लक्षणे आढळल्यास ताबडतोब आरोग्य सेवा प्रदात्याला भेटा:
- डोळ्यांभोवती वेदना, सूज किंवा लालसरपणा
- खूप ताप
- गोंधळ
- दुहेरी दृष्टी किंवा इतर दृष्टी बदल
- सतत मान ताठ राहणे
घरी डोके दुखणे ताबडतोब कसे थांबवायचे
Dr. Ravindra Patil
on
नोव्हेंबर 9, 2023
घरी डोके दुखणे ताबडतोब कसे थांबवायचे
By Dr.Ravindra Patil

Table of Contents
विशेष प्रकारच्या डोकेदुखी
या डोकेदुखीसाठी डॉक्टरांच्या सल्ल्याची आवश्यकता असते:
- तणाव डोकेदुखी
- क्लस्टर डोकेदुखी
- मायग्रेन डोकेदुखी
- हेमिक्रानिया सतत
- थंडरक्लॅप डोकेदुखी
- ऍलर्जी किंवा सायनस डोकेदुखी
- हार्मोनल डोकेदुखी (मासिक पाळीतील मायग्रेन म्हणूनही ओळखले जाते)
- कॅफिन डोकेदुखी
- परिश्रम डोकेदुखी
- उच्च रक्तदाब डोकेदुखी
- रिबाऊंड डोकेदुखी, जी औषधाचा परिणाम संपल्यावर परत येणे
- आघातानंतरची डोकेदुखी
- पाठीचा कण्याच्या रोगामुळे होणारी डोकेदुखी
जर तुमची डोकेदुखी तीव्र असेल आणि ती पुन्हा पुन्हा येत असेल, तर ती वरीलपैकी एक असू शकते आणि तुम्ही डॉक्टरांचा सल्ला घ्यावा.
आता गंभीर नसलेल्या डोकेदुखीवर घरगुती उपाय पाहू
तुमच्या टाळूवर किंवा डोक्यावरील दाब कमी करा
हे खालीलपैकी कोणत्याही पद्धतीद्वारे केले जाऊ शकते. तुम्हाला अनुकूल असलेली आणि तुम्ही सहजपणे अंमलात आणू शकता अशी पद्धत निवडा.
हीटिंग पॅड वापरा
इलेक्ट्रिकल हीटिंग पॅड किंवा गरम पाण्याची रबरी पिशवी कपाळावर किंवा मंदिरांना लावल्याने अनेकदा तुमची डोकेदुखी दूर होऊ शकते. तापमान सेटिंग ‘सौम्य’ ठेवा, ‘गरम’ नाही.
कोल्ड कॉम्प्रेस लावा
विरोधाभास म्हणजे, डोके किंवा मानेवर कोल्ड कॉम्प्रेस देखील वेदना कमी करू शकते! तुम्ही थंड शॉवर किंवा कोमट पाण्याचा शॉवर देखील घेऊ शकता. किंवा स्नान करा.
आपल्या मानेच्या मागील बाजूस मालिश करा
तुम्ही ते स्वतः करू शकता. तर्जनीने मानेच्या मागील बाजूस दाबल्याने डोकेदुखीपासून आराम मिळू शकतो. हे उपयुक्त ठरते कारण जेव्हा तुम्ही तणाव अनुभवता तेव्हा या भागातील स्नायू घट्ट होतात. तुमच्या कपाळ, मान आणि डोक्याच्या बाजुला काही मिनिटे मालिश केल्याने तणावामुळे होणारी डोकेदुखी कमी होण्यास मदत होते. किंवा वेदनादायक भागावर हलका, फिरणारा दाब लावा.
एक्यूप्रेशर
हातावर मागच्या बाजूला काही दाब बिंदू दाबल्याने डोकेदुखी दूर होऊ शकते. हा बिंदू तुमच्या अंगठ्याच्या मुळाच्या आणि तर्जनीच्या मध्ये स्थित असतो. तथापि, प्रशिक्षित एक्यूप्रेशर व्यक्तीचा सल्ला घ्या.
पाणी खूप प्या
पाणी किंवा हर्बल चहा प्यायल्याने डोकेदुखी दूर होऊ शकते.
दिवे मंद करा
दिवे बंद केल्याने डोकेदुखी कमी होण्यास मदत होते.
थोडी विश्रांती घ्या
तुम्ही एक लहानशी डुलकी घेतल्यानंतर, तुम्ही ताजेतवाने जागे व्हाल!
इतर घरगुती उपचारांमध्ये हे समाविष्ट आहे ...
काहीही पदार्थ किंवा जेवण न चावण्याचा प्रयत्न करा
अन्न चावून खाल्ल्या मुळे काहीवेळा विशिष्ट प्रकारची डोकेदुखी वाढते.
थोडे कॅफीन घ्या
चहा किंवा कॉफीचा जुना उपाय विसरता येणार नाही.
विश्रांतीचा सराव करा
शरीराचे स्ट्रेचींग करा, योग, ध्यान किंवा प्रगतीशील स्नायू शिथिलता आणून डोकेदुखी कमी होते. तसेच, शांत कसे राहायचे हे शिकणे वेदना कमी करण्यास मदत करू शकते. जर तुमच्या मानेमध्ये स्नायूंचा त्रास होत असेल तर तुम्ही तुमच्या डॉक्टरांशी फिजिकल थेरपीबद्दल बोलू शकता.
थोडे आले घ्या
नुकत्याच झालेल्या एका लहानशा अभ्यासात असे आढळून आले आहे की नियमित ओव्हर-द-काउंटर वेदनाशामक औषधांव्यतिरिक्त आल्याचे सेवन केल्याने मायग्रेन असलेल्या लोकांच्या वेदना कमी होतात. दुसर्याला आढळले की आले जवळजवळ प्रिस्क्रिप्शन मायग्रेन औषधांप्रमाणेच काम करते. अनेक भारतीय कुटुंबांमध्ये, नेहमीच्या चहामध्ये आले घालण्याची पध्दत असते.
हर्बल चहा वापरून पहा
डोकेदुखी दूर करण्यासाठी अनेक खास हर्बल चहा उपलब्ध आहेत. ते पिऊन बघा.
औषधांचा वापर संयमाने करा
डोकेदुखीसाठी भरपूर औषधे उपलब्ध आहेत परंतु त्यांचा वापर शक्य तो कमी प्रमाणात करा. कमीत कमी जोखमीसह जास्तीत जास्त फायदा मिळवण्यासाठी, लेबलवरील सुचनांचे तंतोतंत अनुसरण करा:
- तुम्हाला हृदयाचा रोग असला किंवा तुमची मूत्रपिंड निकामी झाल्यास इबुप्रोफेन आणि इतर नॉनस्टेरॉइडल अँटी-इंफ्लेमेटरी ड्रग्स (NSAIDs) टाळा.
- १८ वर्षांखालील मुलास ऍस्पिरिन देऊ नका.
- दुखायला लागताच गोळी घ्या. तुम्ही गोळी घेण्यास उशीर लावलात तर तुम्हाल जास्त डोस घ्यावा लागेल.
- जेव्हा तुम्हाला डोकेदुखी होत असतांनाच तुमच्या पोटात बरे वाटतत नसल्यास कुठले औषध घ्यायचे ते तुमच्या डॉक्टरांना विचारा.
- रिबाउंड डोकेदुखी टाळण्यासाठी काय घ्यायचे ते तुमच्या डॉक्टरांना विचारा. रिबाउंड डोकेदुखी म्हणजे जी वेदना औषधे बंद केल्यावर काही दिवसांनी वेदना सुरू होते ती.
- आणि डोकेदुखीच्या कोणत्या लक्षणांवर तुम्ही घरी उपचार करू नये याबद्दल तुमच्या डॉक्टरांशी बोला.
वेदनांचे प्रकार
तुमच्या वेदनांचे प्रकार जाणून घेतल्याने निदान करण्यात मदत होते. चार प्रकारचे वेदना आहेत जे वैयक्तिकरित्या उपस्थित असू शकतात किंवा एकाच वेळी अनेक प्रकारच्या वेदना असू शकतात. अनेक प्रकारच्या वेदनांसह, प्रत्येक प्रकारच्या गुंतागुंतीनुसार विविध उपचार पर्याय आहेत. वेदनांचे चार प्रमुख प्रकार आहेत…
नोसिसेपटीव्ह वेदना
सामान्यत: ऊतकांच्या दुखापतीचा परिणाम. सामान्य प्रकारची नोसिसेपटीव्ह वेदना म्हणजे संधिवात वेदना, पाठदुखी किंवा पोस्ट-सर्जिकल वेदना.
दाहक वेदना
शरीराच्या रोगप्रतिकारक प्रणालीच्या अनुचित प्रतिसादामुळे उद्भवणारी एक असामान्य जळजळ. या श्रेणीतील स्थितींमध्ये गाउट आणि संधिवात यांचा समावेश होतो.
न्यूरोपथिक वेदना:
मज्जातंतूंच्या सुजेमुळे होणारी वेदना. यामध्ये न्यूरोपॅथी, रेडिक्युलर वेदना आणि ट्रायजेमिनल न्यूराल्जिया यासारख्या परिस्थितींचा समावेश होतो.
कार्यात्मक (फंक्शनल) वेदना:
म्हणजे स्पष्ट कारणाशिवयच्या वेदना. अशा परिस्थितीची उदाहरणे म्हणजे फायब्रोमायल्जिया आणि इरिटेबल बोवेल सिंड्रोम.
तुम्ही तुमच्या वेदनांचे तंतोतंत वर्णन तुमच्या डॉक्टरांना केल्यास ते तुम्हाला तुमच्या स्थितीचे निदान आणि उपचार करण्यात मदत करू शकतील. तसेच, आपल्या डॉक्टरांना आपल्या वेदनांचे वर्णन करताना, हे लक्षात ठेवा:
कशामुळे वेदना वाढतात किंवा कमी होतात
सुरुवातीला तुम्ही काय करत होता? तुमच्या वेदना कशामुळे वाढतात असे तुम्हाला वाटते? तुमच्या मते काय केले की वेदना कमी होतात?
गुणवत्ता/प्रमाण
वेदना कशासारखे वाटते आणि किती वेळ राहते? ती तीक्ष्ण, निस्तेज, वार झाल्यासारखी, चिरडल्या सारखी, धडधडल्य सारखी की मळमळल्या सारखी असते?
कुठे होते/किती पसरते
वेदना कुठे आहे? वेदनांचे अचूक स्थान दर्शवा किंवा ते चेहर्यावरील आकृतीवर काढा. वेदना कुठेही पसरते का? असल्यास, कुठे, कशी आणि कोणत्या बाजूने? डोक्याच्या दोन्ही बाजूंना सारखे दुखते का? तुम्ही जितकी अधीक व अचूक माहिती देऊ शकता तितके डॉक्टरांना निदान करणे सोपे जाते.
तीव्रतेचे प्रमाण (स्केल)
1-10 च्या स्केलवर किती दुखापत होते?
टायमिंग
दिवसाची वेळ, क्रियाकलाप, हवामान, वर्षाची वेळ किंवा स्थितीनुसार वेदनांची तीव्रता किंवा वर्ण बदलतो का?
तुमच्या डॉक्टरांना भेटायचे ?
तुम्ही सर्व घरगुती उपाय करून पाहिले आहेत पण तुमची डोकेदुखी कमी झालेली नाही किंवा ती आणखीनच वाढत आहे. तेव्हा डॉक्टरांना भेटायची वेळ आली आहे. तसेच, खालील गोष्टींसाठी त्वरित वैद्यकीय मदत घ्या:
- डोक्याला दुखापत झाल्यानंतर डोकेदुखी
- चक्कर येणे, बोलण्यात समस्या, गोंधळ किंवा इतर न्यूरोलॉजिकल लक्षणांसह डोकेदुखी
- तीव्र डोकेदुखी जी अचानक येते
- अशी डोकेदुखी जी तुम्ही औषधे घेतल्यानंतरही वाढते
आपत्कालीन (इमरजन्सी) वैद्यकीय उपचार केव्हा आवश्यक असतात ?
काही प्रकरणांमध्ये, डोकेदुखीसाठी त्वरित वैद्यकीय मदतीची आवश्यकता असू शकते. तुम्हाला तुमच्या डोकेदुखीसोबत खालीलपैकी कोणतीही लक्षणे जाणवत असल्यास तत्काळ वैद्यकीय मदत घ्या:
- मान कडक राहणे व दुखणे
- पुरळ
- तुम्हाला आयुष्यात झालेली सर्वात वाईट डोकेदुखी
- सोबत उलट्या होणे
- मनाचा गोंधळ होणे
- अचानक तोतरे बोलणे
- १००.४° फॅ. (३८° से.) किंवा त्याहून अधिक ताप
- तुमच्या शरीराच्या कोणत्याही भागात अर्धांगवायू
- द्रष्टी कमी होणे
सामान्यतः असे मानले जाते की डोकेदुखीसारख्या साध्या लक्षणासाठी समर्थ न्यूरो आणि सूपरस्पेशालिटी हॉस्पिटल, मिरज, (जिल्हा सांगली) सारख्या सुपर स्पेशालिटी हॉस्पिटलमध्ये न्यूरोसर्जनचा सल्ला घेणे आवश्यक नसते. आश्चर्याची गोष्ट म्हणजे काही डोकेदुखीसाठी त्या हॉस्पिटलच्या सेवेची आवश्यकता असू शकते आणि त्या हॉस्पिटलचे संस्थापक डॉ रवींद्र पाटील यांच्यासारख्या तज्ञ न्यूरोसर्जनचा सल्ला घेणे देखील आवश्यक असू शकते.
मानेचा (म्हणजे सर्व्हायकल) स्पॉन्डिलायसिस कायमचा कसा बरा करावा
Dr. Ravindra Patil
on
सप्टेंबर 23, 2023
मानेचा (म्हणजे सर्व्हायकल) स्पॉन्डिलायसिस कायमचा कसा बरा करावा
By Dr.Ravindra Patil
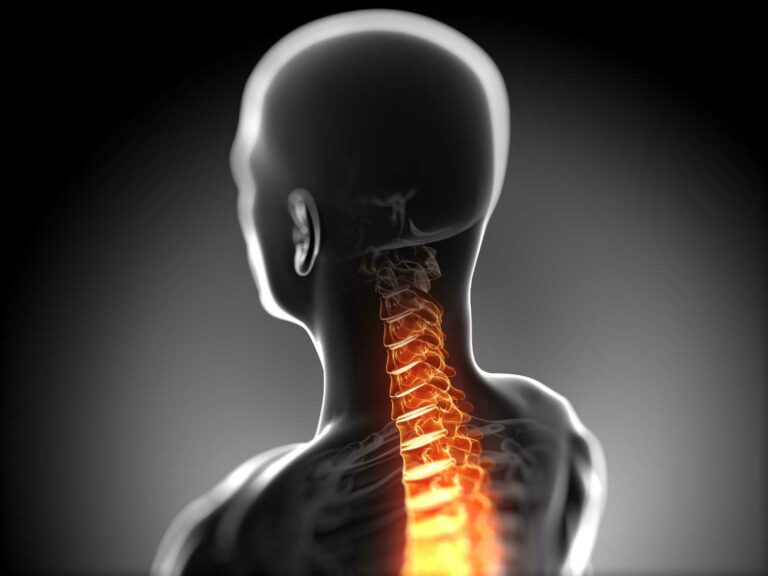
सर्व्हायकल स्पॉन्डिलायसिस म्हणजे काय
सर्व्हायकल स्पॉन्डिलोसिस हा मानेच्या मणक्याचा एक सामान्य, वय-संबंधित विकार आहे जो मानेच्या मणक्यांत असतो. या स्थितीला मान संधिवात किंवा सर्व्हायकल ऑस्टियोआर्थराइटिस असेही म्हणतात. वयानुसार, मानेच्या चकत्या हळूहळू ढासळतात आणि परिणामी मानेची संरचना बिघडते. सर्व्हायकल चकतींमधील द्रवपदार्थ गमावला जातो ज्यामुळे मान कडक बनते, व ज्यामुळे सर्व्हायकल भागात ग्रीवेचा वेदना होतात. यामुळे मानेच्या मणक्यातील हाडे, चकत्या आणि सांधे यामध्ये बदल होतात.
फ्लुइड डिहायड्रेशन आणि डिस्क्स आणि कूर्चा आजूबाजूच्या भागात झीज झाल्यामुळे, ऑस्टियोफाइट्स नावाच्या हाडांची असामान्य वाढ किंवा हाडांचे “स्पर्स” उद्भवू शकतात ज्यामुळे जिथे पाठीच्या नसा स्पायनल कॉर्डमधून बाहेर पडतात तिथले रस्ते अरुंद होऊ शकतात, व ज्यामुळे सर्व्हायकल स्पाइनल स्टेनोसिस नावाची स्थिती उद्भवते.Table of Contents
स्पॉन्डिलायसिस म्हणजे काय?
स्पॉन्डिलायसिस हा शब्द पाठीच्या कण्यातील कोणत्याही ऱ्हासाचे वर्णन करण्यासाठी वापरला जातो. स्पॉन्डिलायसिसच्या लक्षणांमध्ये म्हातारपणात मान आणि पाठीत तीव्र वेदना होतात. सर्व्हायकल स्पॉन्डिलोसिस मध्यमवयीन आणि वृद्ध लोकांमध्ये प्रचलित असतो.
स्पॉन्डिलायटिस वि स्पॉन्डिलायटिस – फरक काय ?
स्पॉन्डिलायटिस आणि स्पॉन्डिलायटिस या दोन्हींचा मणकायंच्या माळेवर दुष्परिणाम होतो परंतु दोघांमध्ये मूलभूत फरक आहे. स्पॉन्डिलायटिसचा अर्थ असा आहे की ही एक किंवा अधिक सर्व्हायकल मणक्यांच्यात इन्फ्लेमेशन होणे व ज्यामुळे मणक्यामध्ये वेदना होतात. तर सर्व्हायकल स्पॉन्डिलोसिस हा वाक्प्रचार मुख्यतः मणक्याच्या कोणत्याही प्रकारच्या ऱ्हासाची स्थिती संदर्भित करतो. त्यामुळे, दोन्ही रोगांची लक्षणे व परिणाम सारखे असले तरी त्यांचे मूळ आणि कारणे पूर्णपणे वेगळी आहेत.
सर्व्हायकल स्पॉन्डिलायसिसची लक्षणे
सर्व्हायकल स्पॉन्डिलोसिसची लक्षणे प्रत्येक व्यक्तीमध्ये वेगळी असु शकतात आणि सर्व्हायकल मणक्याचे दुखणे रूग्णाच्या वयावर अवलंबून असते. स्पॉन्डिलोसिसची काही सामान्य लक्षणे आहेत:
- मानेमध्ये जास्त कडकपणामुळे मानदुखी होणे
- सर्व्हायकल स्पॉन्डिलोसिस मुळे डोकेदुखी होते, जी मुख्य सर्व्हायकल स्पॉन्डिलोसिसच्या वेदनांच्या भागात उद्भवू शकते
- खांदा आणि हात दुखणे
- डोके व्यवस्थित वळवण्यात अयशस्वी होणे
- मान वळवण्याचा प्रयत्न करताना पीसण्याचा आवाज किंवा संवेदना
- सकाळी आणि रात्री झोपण्यापूर्वी मानेतील वेदना तीव्र असतात
- जर सर्व्हायकल स्पॉन्डिलोसिसमुळे स्पॉन्डिलोटिक मायलोपॅथी झाली, तर खालील लक्षणे दिसू शकतात:
- दंड, हात, पोटर्या आणि पाय या मध्ये असामान्य मुंग्या येणे, सुन्नपणा आणि अशक्तपणा होणे
- चालतांना समतोल आणि समन्वयाचा अभाव
- असामान्य रीफ्लेक्स क्रिया, अचानक स्नायुंमध्ये पेटके येणे
मूत्राशय आणि आतड्यांवरील नियंत्रण गमावणे
सर्व्हायकल स्पॉन्डिलायसिसची कारणे
आधी मणक्यांच्या माळेची झीज होते आणि झीजेमुळे डीजेनेरेटिव्ह स्पॉन्डिलोसिस होतो. इतर कारणे आहेत:
- हाडांची असामान्य वाढ होऊन ऑस्टिओफाईट्स नावाचे हाडांचे बारीक तुकडे बनतात.
- स्पाइनल डिस्क निर्जलित होते
- हर्निएटेड डिस्क्स- मणक्यांमधील चकती हलते व तिची जागा सोडते
- मानेला दुखापत होणे
- अस्थिबंधन (लिगामेन्ट) कडक होणे
- मानेवर जास्त ताण आणि अतिवापर
सर्व्हायकल स्पॉन्डिलायसिसचे जोखीम घटक
मानेच्या स्पॉन्डिलोसिसचा सर्वात मोठा जोखीम घटक म्हणजे वृद्धत्व. इतर जोखीम घटक आहेत:
- अवघड शारीरिक क्रिया जसे जड वजने उचलणे
- जे लोक बैठे काम करतात व ज्यांची बसण्याची मुद्रा अयोग्य असते
- अनुवांशिक घटक आणि कौटुंबिक इतिहास
- धूम्रपान
- जास्त वजन असणे आणि निष्क्रिय असणे
गर्भाशय ग्रीवाचा स्पॉन्डिलोसिस कसा टाळावा
- डोक्यावर किंवा मानेवर जड वस्तू ठेवणे टाळा. जाड उशीवर झोपू नका.
- बैठे काम करीत असलेल्या लोकांनी बसतांना योग्य पवित्रा ठेवावा
- अधून मधून आपले डोके मागे टेकवा.
- पोहणे हा सर्व्हायकल वेदनेसाठी आरामशीर व्यायाम मानला जातो
- सामान्य शारीरिक क्रियाकलाप करत रहा.
- दीर्घकाळ निष्क्रिय राहू नका, व्यायाम करा
सर्व्हायकल स्पॉन्डिलायसिसचे निदान
- शारीरिक तपासणी
- रुग्णाच्या रिफ्लेक्सेसची तपासणी आणि स्नायूंच्या कमकुवतपणाची आणि संवेदी मज्जातंतूंच्या कार्यामध्ये कमतरता असल्याची तपासणी केली जाते.
- मानेच्या हालचालीची श्रेणी निश्चित करण्यासाठी चाचण्या केल्या जातात
- एकूण चालण्याची हालचाल व समतोलपणा तपासला जातो
- इमेजिंग चाचण्या
- क्ष-किरण
- सीटी स्कॅन
- MRI स्कॅन
- मायलोग्राम
- मज्जातंतू कार्य चाचण्या:
- इलेक्ट्रोमायोग्राम (इ.एम.जी.) मज्जातंतूंच्या विद्युत क्रियाकलापांचे मोजमाप करून शरीरातील मज्जातंतूंमधील संकेतांच्या नोंद करतो.
- नर्व्ह कंडक्शन स्टडी – शरीरातील मज्जातंतूंच्या टोकांनी पाठवलेल्या सिग्नलचा वेग आणि तीव्रता तपासली जाते.
सर्व्हायकल स्पॉन्डिलायसिसचा उपचार
स्पॉन्डिलायसिस उपचार प्रामुख्याने सर्व्हायकल स्पॉन्डिलोसिस कायमचा कसा बरा करायचा, वेदना कायमच्या कमी कशा करायच्या आणि तुमच्या मणक्यांना मोठ्या प्रमाणात नुकसान होण्याचा धोका कमी कसा करायचा यावर लक्ष केंद्रित करतात.
फिझिओथेरपी
- सर्व्हायकल स्पॉन्डिलोसिससाठी फिजिओथेरपी हा वेदना कमी करण्याचा एक उत्तम मार्ग आहे. एक प्रशिक्षित फिजिकल थेरपिस्ट सर्व्हायकल स्पॉन्डिलोसिससाठी सर्व व्यायाम शिकवू शकतो.
- मानेचे ट्रॅक्शन: हे मानेच्या सांध्यामधील जागा वाढवण्यासाठी आणि मानेच्या डिस्क आणि मज्जातंतूंच्या मुळांवर निर्माण होणारा दबाव कमी करण्यासाठी वजन वापरून देतात.
औषधे
ग्रीवाच्या स्पॉन्डिलायसिसच्या उपचारांसाठी सामान्यतः ही औषधे आहेत:
- स्नायू शिथिल करणारे मसल रिलॅक्संट औषधे
- गंभीर मानदुखीसाठी अंमली पदार्थांचा (नार्कोटीक्स चा) वापर केला जातो
- जप्तीविरोधी औषधे मज्जातंतूंच्या नुकसानीमुळे होणारे वेदना कमी करण्यास मदत करतात
- स्टिरॉइड्स: ऊतींचे इन्फ्लेमेशन कमी करण्यासाठी आणि वेदना कमी करण्यासाठी वापरली जातात
- नॉन-स्टेरॉइडल अँटी-इंफ्लेमेटरी ड्रग्स [यांना एन.एस.ए.आय.डी. असे म्हणतात]
- एंटिडप्रेसेंट औषधे गंभीर मान आणि खांद्याच्या वेदना कमी करण्यास मदत करतात
- काही होमिओपॅथिक औषधे देखील मदत करतात
ग्रीवाच्या स्पॉन्डिलायसिससाठी घरगुती उपचार
- पुरेशी विश्रांती घ्या
- योग्य पवित्रा ठेवा
- ज्या लोकांना लहान वयात स्पॉन्डिलोसिस होतो ते सामान्यतः अभ्यासाच्या वाईट सवयींमुळे होतो असे मानतात
- उष्ण आणि थंड उपचारांमुळे आराम मिळण्यास मदत होते आणि मानेच्या आणि खांद्याच्या दुखापतीच्या स्नायूंना आराम देण्यास देखील मदत होते. गरम शेक किंवा कोल्ड शेक घेणे सर्व्हायकल स्पॉन्डिलोसिससाठी एक चांगला घरगुती उपाय आहे.
- कायरोप्रॅक्टिक मॅनिप्युलेशन – हे जे सर्व्हायकल स्पॉन्डिलोसिसमुळे अधिक तीव्र वेदनांच्या घटनांवर नियंत्रण ठेवण्यासाठी मदत करू शकते. तथापि, कायरोप्रॅक्टरकडे मान हाताळण्याचे आवश्यक कौशल्ये असणे आवश्यक आहे
- सर्व्हायकल स्पॉन्डिलोसिससाठी मानेवर कडक कॉलर घातल्याने मानेच्या हालचाली मर्यादित होण्यास मदत होते आणि मान आणि खांद्यांना आधार मिळतो. तथापि, हे नेक कॉलर जास्त काळ घालू नये कारण यामुळे स्नायू कमकुवत होऊ शकतात.
- अनेक लोक गर्भाशयाच्या ग्रीवेच्या स्पॉन्डिलोसिससाठी आयुर्वेदिक औषधे आणि पतंजली औषधांचा आजार बरा करण्यासाठी उपयोग करतात.
गर्भाशय ग्रीवाच्या स्पॉन्डिलायसिस शस्त्रक्रियेची गरज
सर्व्हायकल स्पॉन्डिलोसिस हा प्रगतीशील रोग जरी नसला तरीही रुग्णांना आयुष्यभर तीव्र वेदना सहन कराव्या लागतात कारण ही अनेक वर्ष चालणारा रोग आहे. सर्व्हायकल स्पॉन्डिलायसिस शस्त्रक्रियेचा सल्ला डॉक्टरांनी केवळ क्वचित प्रसंगी देतील. त्या वेळी जेव्हा इतर उपचार पद्धती वेदना कमी करण्यास निरूपयोगी ठरतात. ज्या लोकांना दंड, हात आणि पाय यांच्या कार्यक्षमतेत प्रगतीशील रीते घट होते अशा लोकांसाठी ज्या बिंदूवर दोष आहे तो दूर करण्यासाठी शस्त्रक्रिया आवश्यक असू शकते. हे असे आहे कारण स्पायनल कॉर्डवर कोणत्याही प्रकारचे कॉम्प्रेशन आल्यास कायमस्वरूपी कार्यक्षम अपंगत्व येऊ शकते.
शस्त्रक्रियेमध्ये, पाठीचा कणा आणि मज्जातंतूंच्या टोकांवर अतिरिक्त दबाव आणणारे क्षेत्र किंवा स्त्रोत काढून टाकणे हे ध्येय असते. शस्त्रक्रियेच्या काही विस्तृत प्रकारांमध्ये स्थिरीकरण करण्यासाठी इम्प्लांट किंवा हाडांच्या कलमांचा (बोन ग्राफ्ट) उपयोग केला जाऊ शकतो. डॉक्टर सर्व्हायकल स्पॉन्डिलोसिसवर उपचार म्हणून विकृत डिस्क कायमची पण जोडू देखील शकतात.
ऑपरेशन नंतरची काळजी व बरे होण्याचा रस्ता
६० वर्षे ओलांडलेल्या लोकांमध्ये सर्व्हायकल स्पॉन्डिलोसिस असामान्य नाही. या रोगाचे लवकर निदान केल्याने डॉक्टरांना वेदना कमी करण्यासाठी ऑपरेशन शिवायच्या उपचारांची मदत होऊ शकते. माने दुखणे कायमचे कमी करता येत नसले तरी, योग्य काळजी, घरगुती उपचार आणि जीवनशैलीच्या पद्धतींच्यात योग्य बदल करून रूग्ण मानेचा कडकपणा आणि सतत होणार्या बारीक दुखण्यावर मात करू शकतात.
सर्व्हायकल स्पॉन्डिलोसिस कायमचा कसा बरा करावा?
या प्रश्नाचे उत्तर देणे खूप कठीण आहे. वर नमूद केल्याप्रमाणे, सर्व्हायकल स्पॉन्डिलोसिसचा उपचार प्रामुख्याने फिजिओथेरपी आणि औषधांद्वारे वेदना कमी करण्यासाठी केला जातो. मानेच्या व्यायामाचा उद्देश वेदना कमी करणे हा असतो. या अवस्थेत शस्त्रक्रिया तेव्हाच केली जाते जेव्हा पाठीच्या कण्यावर हाडांच्या स्पर दाबतो, किंवा मज्जातंतूंवर दाबणारी हर्निएटेड डिस्क किंवा कॉम्प्रेस्ड डिस्कमुळे मज्जातंतू ‘पिंच’ होतात म्हणजे चिमटीत पकडले जातात किंवा स्पाइनल कॅनाल अरुंद होतो. स्पायनल स्टेनोसिसचे व सर्व्हायकल स्पॉन्डिलोसिससाठी मिरजेतील समर्थ न्यूरो आणि सुपर स्पेशालिटी हॉस्पिटल वैद्यकीय आणि फिजिओथेरपी उपचार देते. तसेच गरज भासल्यास, गर्भाशय ग्रीवाच्या स्पॉन्डिलोसिसची शस्त्रक्रिया दक्षीण महाराष्ट्रातील मिरज येथील समर्थ हॉस्पिटलमध्ये करवता येते.



