भारतात ब्रेन ट्यूमर शस्त्रक्रियेचाअंदाजे खर्च
Dr. Ravindra Patil
on
ऑगस्ट 26, 2022

भारतात ब्रेन ट्यूमर शस्त्रक्रियेचाअंदाजे खर्च
By Dr. Ravindra Patil
जेव्हा ब्रेन ट्यूमरचे निदान होते, तेव्हा पहिली भीती मृत्यूची असते आणि दुसरी भीती उपचारांच्या खर्चाची असते.
ट्यूमरचे उपचार सामान्यतः तीन प्रकारचे असतात, औषधे [केमोथेरपी म्हणतात], ब्रेन ट्यूमर शस्त्रक्रिया आणि रेडिएशन थेरपी.
प्रत्येक व्यक्ती शस्त्रक्रियेशिवाय ब्रेन ट्यूमरचा उपचार घेण्याचा प्रयत्न करेल कारण प्रत्येकजण शस्त्रक्रियेला घाबरतो. होय, ब्रेन ट्यूमरवर शस्त्रक्रियेशिवाय उपचार करणे शक्य आहे, परंतु सौम्य ट्यूमरचा [कर्करोग नसलेला ट्यूमरचा] शस्त्रक्रियेद्वारेच सर्वोत्तम उपचार होतो कारण सर्जन सौम्य ट्यूमर पूर्णपणे काढून टाकू शकतो.
ब्रेन ट्यूमरवर शस्त्रक्रियेशिवाय उपचार करणे खूप आकर्शक आहे. कारण त्यात कवटी कापून शस्त्रक्रियेची जरूर नसते. कवटी कापतांना मेंदूला इजा होण्याच्या शक्यता असते ती टळते.
शस्त्रक्रियेशिवाय ब्रेन ट्यूमरचे उपचार कोणत्या प्रकारचे आहेत?
Table of Contents
केमोथेरपी
ब्रेन ट्यूमरवर शस्त्रक्रियेशिवाय औषधाच्या उपचारांना केमोथेरपी म्हणतात. यात ब्रेन ट्यूमर पेशी नष्ट करण्यासाठी कर्करोगविरोधी (सायटोटॉक्सिक) औषधे वापरते. पण लक्षात ठेवा, औषधे इन्जेक्शनने टोचली किंवा तोंडी घेतली तरी ती तुमच्या शरीरात रक्तप्रवाहात फिरतात. अशा प्रकारे सायटोटॉक्सिक औषधे शरीराच्या इतर भागांना हानी पोहोचवू शकतात. याशिवाय, काही केमोथेरपी औषधांनी मेंदूच्या गाठींवर उपचार करणे कठीण होऊ शकते कारण औषधे “रक्त मेंदूचा अडथळा” (blood brain barrier) नावाचा अडथळा ओलांडू शकत नाहीत.
केमोथेरपी उपचारांचा एक कोर्स 6-12 महिने टिकू शकतो, ज्यामध्ये 6-12 चक्रे असतात. रुग्णांना दर काही आठवड्यांनी, काही दिवस केमोथेरपी दिली जाते.
रेडिएशन थेरपी
यात तीन मुख्य प्रकारचे उपचार आहेत. तुम्हाला एकापेक्षा जास्त प्रकारच्या उपचारांची आवश्यकता असू शकते.
- पहिला प्रकार म्हणजे बाह्य बीम रेडिएशन थेरपी (EBRT) आहे. या प्रकारातएक मशीन ट्यूमरमध्ये उर्जेचे किरण पाठवते. हे उपचार सामान्यतः दर रोज देतात व काही आठवडे चालतात.
- अंतर्गत विकिरण (ब्रेकीथेरपी). याला इंटरस्टिशियल थेरपी देखील म्हणतात. किरणोत्सर्गाच्या लहान बिया थोड्या काळासाठी ट्यूमरच्या आत किंवा जवळ ठेवल्या जातात. काही प्रकारच्या उपचारांमध्ये बिया काढून टाकाव्या लागतात.
- गामा चाकू (knife) विकिरण. यामध्ये गामा किरण नावाच्या रेडिएशन बीमचा वापर केला जातो. किरण मशीनमधून पाठवले जातात आणि एकाच वेळी शेकडो कोनातून ट्यूमरवर केंद्रित केले जातात. उपचार सहसा एकदाच करावा लागतो. पण याच्यात कोणताही खरा चाकू नसतो.गामा किरणांच्या अचूक हॅमरिंगमुळे कदाचित हे नाव दिले गेले आहे: गामा चाकू (knife).
ब्रेन ट्यूमर ऑपरेशन
अर्थातच सौम्य [कर्करोग नसलेल्या] ब्रेन ट्यूमरमध्ये उपचारांचा हा मुख्य आधार आहे. ट्यूमर काढून टाका आणि रोग विसरा.
परंतु बर्याच प्रकरणांमध्ये ब्रेन ट्यूमरवर उपचार करण्यासाठी तीन्ही प्रकारचे उपचार वापरले जातात. सर्जन ट्यूमर काढून टाकतो, रेडिएशन ऑन्कोलॉजिस्ट कोणत्याही अवशिष्ट ट्यूमर पेशींवर उपचार करण्यासाठी रेडिएशन देतो आणि वैद्यकीय ऑन्कोलॉजिस्ट कोणत्याही कर्करोगाच्या पेशी पूर्णपणे नष्ट करण्यासाठी कर्करोग-विरोधी सायटोटॉक्सिक औषधे देतात.
कुठे होते ब्रेन ट्यूमर शस्त्रक्रिया?
ब्रेन ट्युमरच्या शस्त्रक्रिया फक्त मोठ्या शहरांमध्ये आणि मोठ्या कॉर्पोरेट हॉस्पिटलमध्येच करता येतात हे उघड आहे. अशा रुग्णालयांमध्ये सर्वोत्तम उपकरणे आणि सर्वोत्तम डॉक्टर एकाच छताखाली असतात. पण ते खूप पैसे घेतात. भारतात किंवा कोठेही मेंदूच्या शस्त्रक्रियेचा खर्च नेहमीच जास्त असतो. पण त्यासाठी कारणे आहेत.
ब्रेन ट्यूमरच्या उपचारांसाठी अनेक निदानात्मक चाचण्या कराव्या लागतात. सीटी स्कॅन, एमआरआय स्कॅन आणि पीईटी स्कॅन सारखी इमेजिंग आवश्यक आहे. मग ब्रेन ट्यूमर ऑपरेशनसाठी खूप महाग उपकरणे लागतात. ऑपरेशन थिएटर मध्ये खास HEPA फिल्टर्स आणि लॅमिनार एअरफ्लो बसवलेले असतात.
ब्रेन सर्जरी ऑपरेशन थिएटरमधील उपकरणांमध्ये ऑपरेशन थिएटर लाइट्स, ऑपरेशन थिएटर टेबल, ऍनेस्थेसिया ट्रॉली आणि याशिवाय स्टिरिओटॅक्टिक फ्रेम, सर्जिकल नेव्हिगेशन आणि इमेजिंग स्क्रीन असणे आवश्यक आहे. CUSA [Cavitronic Ultrasonic Surgical Aspirator] सारखी विशेष उपकरणे आवश्यक असू शकतात, जे पुन्हा खर्चात भर घालतात.
ब्रेन ट्यूमर ऑपरेशननंतर बरे होण्यासाठी काही दिवसांसाठी अतिदक्षता विभाग [ICU] मध्ये रोग्याला ठेवणे आवश्यक आहे. नंतर रुग्णाला हॉस्पिटलच्या स्पेशल खोलीत हलवले जाऊ शकते. त्याला/तिला सामान्य वॉर्डमध्ये ठेवता येत नाही कारण ब्रेन ट्यूमरच्या रूग्णांना विशेष काळजीची आवश्यकता असते. सांगायचा उद्देश हा की या सर्वांमुळे खर्च वाढत जातो.
ब्रेन ट्यूमरच्या ऑपरेशननंतर फिजिओथेरपी आवश्यक आहे. प्रशिक्षित फिजिओथेरपिस्टच्या देखरेखीखाली योग्य सौम्य व्यायामाने कार्यात्मक पुनर्प्राप्ती हळूहळू प्राप्त करणे आवश्यक आहे.
कधीकधी स्पीच थेरपीची (बोलण्याचे प्रशिक्षण) आवश्यकता असू शकते. ऑक्यूपेशनल थेरपीची आवश्यकता असू शकते.
कधीकधी इम्प्लांट किंवा उपकरणे कवटीत किंवा मेंदूमध्ये टाकली जातात आणि ती कायमस्वरूपी मेंदूमध्येच राहतात. अशी उपकरणे खूप महाग असतात. ते मेंदूच्या शस्त्रक्रियेच्या खर्चात भर घालतात.
शेवटी पण अतिशय महत्त्वाची गोष्ट म्हणजे, महानगर किंवा कॉस्मोपॉलिटन शहरांमधील रुग्णालये अतिशय उच्च किंमतीच्या जमीनीवर बांधलेली असतात.यामुळे पण प्रत्येक ब्रेन ट्यूमर उपचार रूग्णाच्या खर्चात वाढ होते. मुंबईसारख्या शहरात नवीन हॉस्पिटल बांधणे हे मोठ्या कॉर्पोरेट्ससाठीही अकल्पनीय आहे कारण तिथे जमिनीची किंमत अतिशय जास्त आहे.
एका छोट्या गावात चांगलं हॉस्पिटल
एखाद्या लहान शहरात जर वैद्यकीय आणि पॅरामेडिकल व्यावसायिकांची चांगली टीम असलेले एक चांगले रुग्णालय असेल तर ओव्हरहेड खर्च खूप कमी होतो.
समर्थ न्यूरो आणि सुपरस्पेशालिटीहॉस्पिटल हे महाराष्ट्राच्या दक्षिणेकडील मिरज आणि सांगली या छोट्या जुळ्या शहरांमधील कॉर्पोरेट हॉस्पिटलचे एक उत्तम उदाहरण आहे.
समर्थ न्यूरो आणि सुपरस्पेशालिटीहॉस्पिटलचे संस्थापक व प्रमुख म्हणजेसुवर्णपदक विजेते न्यूरो सर्जन डॉ. रवींद्र पाटील. ते तेथे ब्रेन ट्यूमरच्या अनेक शस्त्रक्रिया करतात. त्यांनी केलेली ऑपरेशन्सभारतात इतर कुठल्याही मोठ्या हॉस्पिटल मध्ये केलेल्या ब्रेन ट्यूमरच्या ऑपरेशन इतकीच चांगली होतात.
आणि समर्थ न्यूरो आणि सुपरस्पेशालिटीहॉस्पिटल कॉस्मोपॉलिटन किंवा महानगरांमध्ये ब्रेन ट्यूमर ऑपरेशनच्या खर्चाच्या तुलनेत खूपच कमी शुल्क आकारते.
भारतात ब्रेन ट्यूमर शस्त्रक्रियेचा खर्च लहान शहरे आणि शहरांमध्ये कमी असल्याची अनेक कारणे आहेत. हे जमिनीची कमी किंमत, कमी जमीन महसूल, शहराच्या मध्यभागी पर्यंत जाण्यास कमी अंतर आणि तुलनेने पोहोचण्यासाठी सुलभ.
डॉ. रवींद्र पाटील यांनी मोठ्या शहरांमध्ये प्रशिक्षण घेतले आणि मिरज आणि सांगली या छोट्या शहरांमध्ये स्थायिक होण्याचा निर्णय घेण्यापूर्वी त्यांनी हजारो शस्त्रक्रिया केल्या. आपल्या सहकारी नागरिकांची सेवा करणे आणि गर्दीपासून दूर जाणे हा त्यांचा उद्देश होता. पण सर्वात मोठे कारण म्हणजे त्यांनाया छोट्या टियर टू शहरांमध्ये एक शाश्वत रुग्णालय बांधता आले. अशा प्रकारे डॉ रवींद्र यांच्या शस्त्रक्रिया कौशल्यासह समर्थ न्यूरो आणि सुपरस्पेशालिटी हॉस्पिटलसुरू झाले.
त्यांनीब्रेन ट्यूमरच्या छोट्या ऑपरेशन्सपासून सुरुवात केली आणि लवकरच डोक्याला दुखापत आणि रस्ते अपघात आणि इतर अनेक मेंदूच्या विकारांसाठी शस्त्रक्रिया करण्यासाठी त्याच्या सेवा वाढवल्या. आज डॉ. रवींद्र दक्षिण महाराष्ट्रातील आघाडीच्या न्यूरोसर्जनपैकी एक आहेत आणि समर्थ न्यूरो आणि सुपरस्पेशालिटीहॉस्पिटलमध्ये जवळजवळ प्रत्येक ब्रेन ट्यूमर ऑपरेशनसाठी उत्कृष्ट उपकरणे आहेत. सीटी स्कॅनर आणि लॅमिनार एअर फ्लो आणि हिपा फिल्टरसह सुसज्ज ऑपरेशन थिएटर्स व्यतिरिक्त, त्याच्या हॉस्पिटलमध्ये विविध प्रकारच्या अल्ट्रा-प्रिसिजन ब्रेन ट्यूमर ऑपरेशन्ससाठी सर्जिकल नेव्हिगेशन सिस्टम आहे.
पण खर्च काय?
भारतातील वैद्यकीय पर्यटनाला प्रोत्साहन देणार्या एका वेबसाइटने भारतात वेगवेगळ्या शहरांमध्ये ब्रेन ट्यूमर ऑपरेशन किंवा शस्त्रक्रियांचे खालील दर दर्शविले आहेत. लक्षात घ्या की आकडेवारी फक्त जाहिरातींसाठी आहे. ब्रेन ट्यूमर शस्त्रक्रियेसाठी भारतात किंवा कोठेही खर्च ब्रेन ट्यूमर ऑपरेशनच्या प्रकारावर अवलंबून असेल.
- बेंगळुरू INR 1,25,000 – INR 3,60,000
- नवी दिल्ली INR 1,20,000 – INR 3,95,000
- मुंबई INR 1,30,000 – INR 4,90,000
- गुडगाव INR 1,25,000 – INR 3,60,000
- चेन्नई INR 1,35,000 – INR 3,10,000
- हैदराबाद INR 1,15,000 – INR 3,80,000
- वरील शहरांमध्ये प्रवासाचा खर्च तसेच सोबत असलेल्या व्यक्ती/व्यक्तींचा भोजन आणि राहण्याचा खर्च जोडा
हे पाहिले जाऊ शकते की भारतातील बहुतेक शहरांमध्ये ब्रेन ट्यूमर शस्त्रक्रियेचा खर्च मुंबई वगळता काहीसा समान आहे, जेथे ब्रेन ट्यूमर शस्त्रक्रियेचा खर्च सर्वात जास्त आहे. पण त्याचं कारण म्हणजे मुंबई हे राहण्यासाठी सर्वात महागड्या शहरांपैकी एक आहे.
नमूद केल्याप्रमाणे, पायाभूत सुविधा, जमिनीची किंमत, कर्मचार्यांच्या पगाराची किंमत, स्थानिक कर, विजेची किंमत, सीएनजीची किंमत, औषधे, वैद्यकीय वायू आणि उपभोग्य वस्तूंची किंमत या सर्वांमुळे प्रमुख शहरांमध्ये ब्रेन ट्यूमर शस्त्रक्रियेचा खर्च वाढतो. या सर्व खर्चांवर अतिरिक्त अधिभार चढतोच.
ब्रेन ट्यूमरची माहिती
Dr. Ravindra Patil
on
जुलै 27, 2022
ब्रेन ट्यूमरची माहिती
By Dr. Ravindra Patil
गुगल वर माहिती शोधणे मजेदार असते. हे उपयुक्त माहिती बरोबर निरुपयोगी माहिती पण देते. उपयुक्त माहिती गोळा करणे अर्थातच उपयुक्त आहे. ब्रेन ट्यूमरबद्दल येथे काही गुगल वरून शोधलेली माहिती आहे. पुरुष आणि स्त्रिया यांच्यातील ब्रेन ट्यूमर आणि कर्करोगाच्या आणि कर्करोग नसलेल्या ट्यूमरपासून सुरुवात करूया.
- सर्व ब्रेन ट्यूमरपैकी अंदाजे 58%ट्यूमरमहिलांमध्ये आढळतात.
- सर्व ब्रेन ट्यूमरपैकी अंदाजे ४२% ट्यूमरपुरुषांमध्ये आढळतात.
- सर्व ब्रेन ट्यूमरपैकी अंदाजे 71%ट्यूमरसौम्य [कर्करोग नसलेले] असतात.
- सर्व ब्रेन ट्यूमरपैकी अंदाजे 29%ट्यूमरघातक असतात.
ब्रेन ट्यूमरबद्दल सर्वांना काळजी असली तरी त्या अनेक गुड न्यूज पण आहेत… त्यासाठी हा लेख शेवटपर्यंत वाचा. शेवटी सगळ्यात बेस्ट न्यूज आहे.
Table of Contents
जर तुम्हाला ब्रेन ट्यूमर असेल तर तुम्ही किती काळ जगाल?
सर्व प्रकारच्या कर्करोगजन्य (घातक) ब्रेन ट्यूमर झाल्यास जगण्याची शक्यता:
- 100पैकी 40लोक (40%) 1 वर्ष किंवा त्याहून अधिक काळ त्यांच्या कर्करोगात जीवंत राहतात.
- 100पैकी 10पेक्षा जास्त लोक (10% पेक्षा जास्त) 5 वर्षे किंवा त्याहून अधिक काळ त्यांच्या कर्करोगात जगतात.
ब्रेन ट्यूमर किती गंभीर असतो?
ब्रेन ट्यूमर धोकादायक असतात कारण ते मेंदूच्या निरोगी भागांवर दबाव आणू शकतात किंवा इतर भागात पसरतात. काही ब्रेन ट्यूमर कर्करोगाचे नसूनही ते कर्करोग होऊ शकतात. जर त्यांनी मेंदूभोवती द्रवपदार्थाचा प्रवाह रोखला तर ते समस्या निर्माण करू शकतात, आणि त्यामुळे कवटीच्या आत दाब वाढू शकतो.
ब्रेन ट्यूमरपासून तुम्ही पूर्णपणे जगू शकता का?
काही ब्रेन ट्यूमर खूप हळू वाढतात (कमी दर्जाचे) आणि ते बरे होऊ शकत नाहीत. निदान करताना तुमच्या वयानुसार, ट्यूमरमुळे तुमचा मृत्यू होऊ शकतो. किंवा तुम्ही पूर्ण आयुष्य जगू शकता आणि दुसर्या कशामु मृत्यू पावाल. तुमच्या ट्यूमरचा प्रकार, तो मेंदूमध्ये कुठे आहे आणि उपचारांना कसा प्रतिसाद देतो यावर ते अवलंबून असतो.
बहुतेक ब्रेन ट्यूमर घातक असतात का?
सौम्य ट्यूमर असलेल्या रूग्णांचे जगणे सामान्यतः बरेच चांगले असते परंतु, सर्वसाधारणपणे, सर्व प्रकारच्या मेंदूच्या कर्करोगासाठी, सौम्य आणि घातक, जगण्याचे दर आहेत: मुलांमध्ये सुमारे 70%. प्रौढांसाठी, जगणे वयाशी संबंधित आहे.
लोकांना ब्रेन ट्यूमर का होतो?
जेव्हा सामान्य पेशी त्यांच्या डीएनएमध्ये बदल (म्युटेशन) विकसित करतात तेव्हा प्राथमिक मेंदूच्या गाठी सुरू होतात. सेलच्या डीएनएमध्ये सूचना असतात, ज्या सेलला काय करावे हे सांगतात. उत्परिवर्तन पेशींना वेगाने वाढण्यास आणि विभाजित करण्यास सांगतात आणि निरोगी पेशींनी मरायला पाहिजे तेव्हाही जिवंत राहण्यास सांगतात. आणि म्हणून सतत रोगीष्ट वाढ होत राहते.
आनंदाची बातमी क्र. १… जास्त विचार केल्याने ब्रेन ट्यूमर होऊ शकतो का?
नाही, तणावामुळे कर्करोगाचा धोका वाढत नाही. सर्वोत्तम दर्जाच्या अभ्यासाने अनेक वर्षांपासून अनेक लोकांचा पाठपुरावा केला आहे. ज्यांना जास्त ताण येतो त्यांना कर्करोग होण्याची शक्यता जास्त असते याचा कोणताही पुरावा त्यांना सापडलेला नाही.
त्यामुळे विचार करणे थांबवू नका, आपल्या मनाचा सर्जनशील गोष्टींसाठी वापर करा.
ब्रेन ट्यूमरची पहिली चिन्हे कोणती असतात?
- डोकेदुखी, जी तीव्र असू शकते आणि क्रियाकलापाने किंवा पहाटे खराब होऊ शकते.
- दौरे. लोकांना वेगवेगळ्या प्रकारचे दौरे येऊ शकतात. काही औषधे त्यांना रोखण्यात किंवा नियंत्रित करण्यात मदत करू शकतात. …
- व्यक्तिमत्व किंवा स्मृती बदल.
- मळमळ किंवा उलट्या.
- थकवा.
- तंद्री.
- झोपेच्या समस्या.
- स्मरणशक्ती समस्या.
मुलांमध्ये ब्रेन ट्यूमर कोणत्या वयात होऊ शकतो?
ते बहुतेकदा 5 ते 8 वयोगटातील मुलांमध्ये विकसित होतात. त्यांना निम्न-श्रेणीचे ग्लिओमा देखील म्हणतात, हे मुलांमध्ये सर्वात सामान्य ब्रेन ट्यूमर आहेत. मेडुलोब्लास्टोमास हा बालपणातील मेंदूच्या कर्करोगाचा सर्वात सामान्य प्रकार आहे. बहुतेक मेडुलोब्लास्टोमा 10 वर्षापूर्वी होतात.
तुम्हाला ब्रेन ट्यूमर आहे हे जाणवू शकते का?
सुरुवातीच्या टप्प्यात ब्रेन ट्यूमरमध्ये लक्षणीय लक्षणे नसतात. जेव्हा ते मेंदूवर किंवा मेंदूच्या मज्जातंतूंवर दबाव आणण्यासाठी पुरेसे मोठे होते तेव्हा डोकेदुखी होऊ शकते. ब्रेन ट्यूमर डोकेदुखीचे स्वरूप तणाव किंवा मायग्रेन डोकेदुखीपेक्षा काही लक्षणीय मार्गांनी वेगळे असते.
ब्रेन ट्यूमर वेदनादायक असतात का?
त्यांचे वर्णन अनेकदा मंद “दबाव-असल्यासारखी” डोकेदुखी असे केले जाते, जरी काही रुग्णांना तीक्ष्ण किंवा “दाभण घुसल्यासारख्या” वेदना देखील होतात. ते विशिष्ट क्षेत्रामध्ये होते किंवा डोक्याच्या सर्व ठिकाणी होते. खोकणे, शिंकणे किंवा ताणणे यामुळे ही डोकेदुखी आणखी वाईट होऊ शकते.
कोणते पदार्थ ब्रेन ट्यूमर कमी करतात?
गडद, हिरव्या पालेभाज्या. पालक आणि अरुगुला हे सर्व जळजळ कमी करणारे खनिजांचे उत्तम स्रोत आहेत, जे रोगाशी लढणाऱ्या पेशींना तुमच्या रोगप्रतिकारक शक्तीला मदत करण्यासाठी मदत करतात. फॅटी नट्स आणि तेलांसह जोडल्यास, ते आपल्या सिस्टममध्ये द्रुतपणे शोषले जाऊ शकतात. हा चांगला सल्ला असला तरी ब्रेन ट्यूमर रोखण्याची ही खात्रीची पद्धत नाही.
तुम्हाला नकळत अनेक वर्ष ब्रेन ट्यूमर असू शकतो का?
मेंदूचे वेगवेगळे भाग शरीराच्या वेगवेगळ्या कार्यांवर नियंत्रण ठेवतात, जिथे ट्यूमर असतो त्या भागांवर परिणाम होतो. काही ट्यूमर मोठे होईपर्यंत कोणतीही लक्षणे नसतात आणि नंतर आरोग्यामध्ये गंभीर, जलद घट निर्माण करतात. इतर ट्यूमरमध्ये हळूहळू विकसित होणारी लक्षणे असू शकतात.
ब्रेन ट्यूमर बरा होऊ शकतो का?
घातक ब्रेन ट्यूमरचे भविष्य तो मेंदूमध्ये कुठे आहे, त्याचा आकार कसा आहे आणि तो कोणत्या दर्जाचा आहे यासारख्या गोष्टींवर अवलंबून असते. काहीवेळा ट्यूमरचे लवकर निदान झाले तर तो बरा होऊ शकतो, परंतु मेंदूतील ट्यूमर अनेकदा परत होतो आणि काहीवेळा तो काढणे शक्य नसते.
ब्रेन ट्यूमरसाठी सर्वात सामान्य ठिकाण कोठे आहे?
त्यांची सर्वात सामान्य स्थाने म्हणजे कवटीचा पाया आणि मणक्याचा खालचा भाग. जरी हे ट्यूमर सौम्य असले तरी ते जवळच्या हाडांवर आक्रमण करू शकतात आणि जवळच्या न्यूरल टिश्यूवर दबाव आणू शकतात.
एंड-स्टेज ब्रेन कॅन्सरची लक्षणे काय आहेत?
- वारंवार डोकेदुखी.
- आंदोलन आणि उन्माद.
- एगोनल श्वासोच्छ्वास (एखाद्या व्यक्तीला श्वास घेण्यास त्रास होत असताना होणारे श्वासोच्छ्वास)
- दीर्घकाळ गोंधळ.
- भ्रम.
- भूक न लागणे.
- दृष्टी कमी होणे.
- अनैच्छिक हालचाली.
चांगली बातमी क्र. २… फोनमुळे ब्रेन ट्यूमर होऊ शकतो का?
20 वर्षांच्या कालावधीत 420,000 हून अधिक सेल फोन वापरकर्त्यांचे अनुसरण केलेल्या एका अभ्यासात, संशोधकांना सेल फोन आणि ब्रेन ट्यूमर यांच्यातील संबंधाचा कोणताही पुरावा आढळला नाही.
ब्रेन ट्यूमरचा धोका कोणाला आहे?
ब्रेन ट्यूमर कोणत्याही वयात सुरू होऊ शकतो. परंतु जसजसे आपण मोठे होत जातो तसतसे मेंदूतील गाठीसह बहुतेक कर्करोग होण्याचा धोका वाढतो. 85 ते 89 वर्षे वयोगटातील लोकांमध्ये ब्रेन ट्यूमरचा धोका जास्त असतो.
तुम्ही ब्रेन ट्यूमर कसे टाळू शकता?
ब्रेन ट्यूमर टाळता येईल का? दुर्दैवाने, तुम्ही ब्रेन ट्यूमर रोखू शकत नाही. धुम्रपान आणि जास्त रेडिएशन एक्सपोजर यासारख्या पर्यावरणीय धोके टाळून तुम्ही ब्रेन ट्यूमर होण्याचा धोका कमी करू शकता.
चांगली बातमी क्र. ३… ब्रेन ट्यूमर कुटुंबांमध्ये चालतात का?
कुटुंबांमध्ये ब्रेन ट्यूमर चालणे अत्यंत दुर्मिळ आहे.अनुवांशिक परिस्थितींची एक लहान संख्या विशिष्ट प्रकारच्या ब्रेन ट्यूमरच्या उच्च जोखमीशी जोडलेली आहे.
ब्रेन ट्यूमरमुळे कोणत्या प्रकारची डोकेदुखी होते?
बर्याच व्यक्तींसाठी, ब्रेन ट्यूमर डोकेदुखी विशिष्ट भागात स्थानिकीकृत असते आणि विशेषत: सकाळी लवकर किंवा रात्री वाढते. ती मंद, दाबासारखे डोकेदुखी असू शकते जे खोकल्यामुळे किंवा शिंकण्याने वाढते. कालांतराने, हे डोकेदुखी ओव्हर-द-काउंटर औषधांनी बरी होत नाही.
ट्यूमर रातोरात वाढू शकतो का?
जेव्हा आपण झोपतो तेव्हा ट्यूमर वाढतात. आपण झोपतो तेव्हा ते शक्य तितक्या लवकर वाढतात आणि पसरतात. आणि ते प्राणघातक असतात. नेचर कम्युनिकेशन्समध्ये नुकत्याच प्रकाशित झालेल्या आश्चर्यकारक शोधात, वेझमन इन्स्टिट्यूट ऑफ सायन्सच्या संशोधकांनी दाखवून दिले की कर्करोग शरीरात वाढण्यासाठी आणि पसरण्यासाठी रात्रीची वेळ योग्य आहे.
चांगली बातमी क्र. ४… ब्रेन ट्यूमर कुटुंबांमध्ये चालतात का?
कुटुंबांमध्ये ब्रेन ट्यूमर चालणे अत्यंत दुर्मिळ आहे. अनुवांशिक परिस्थितींची एक लहान संख्या विशिष्ट प्रकारच्या ब्रेन ट्यूमरच्या उच्च जोखमीशी जोडलेली आहे.
त्यामुळे जर तुमचा जवळचा नातेवाईक ब्रेन ट्यूमरने ग्रस्त असेल तर याचा अर्थ असा नाही की तुम्हाला पण ब्रेन ट्यूमर होईल.
ट्यूमर कसे सुरू होतात?
जेव्हा पेशी जुन्या होतात किंवा खराब होतात तेव्हा त्या मरतात आणि नवीन पेशी त्यांची जागा घेतात. काहीवेळा ही सुव्यवस्थित प्रक्रिया खंडित होते, आणि असामान्य किंवा खराब झालेल्या पेशी वाढू शकतात आणि वाढू नयेत तेवढ्या वाढतात. अशी ऊतींचे ढेकळे असलेल्या पेशींमध्ये ट्यूमर होऊ शकतात. ट्यूमर कर्करोगाच्या असू शकतात किंवा कर्करोग नसतात (सौम्य).
20 वर्षाच्या मुलास ब्रेन ट्यूमर होऊ शकतो का?
ब्रेन ट्यूमरची लक्षणे सर्व वयोगटातील लोकांमध्ये विकसित होऊ शकतात – किशोरांसह. अलिकडच्या वर्षांत, 20 वर्षांपेक्षा कमी वयाच्या रूग्णांमध्ये जवळजवळ 13% नवीन मेंदूच्या कर्करोगाचे निदान झाले आणि आणखी 9% 20 ते 34 वयोगटातील रूग्णांमध्ये निदान झाले.
माझी डोकेदुखी ब्रेन ट्यूमर आहे का?
हा एक प्रश्न आहे जो तुम्हाला कधीकधी काळजी करवुं शकतो. लक्षात ठेवा, जर वेदना कायम राहिल्या किंवा पुन्हा पुन्हा होत राहिल्या तर तुम्हाला मेंदूतील गाठीसारखी गंभीर समस्या असुं शकते. पण, डोकेदुखी, स्वतःहून, क्वचितच ट्यूमरमुळे होते, हे एक आश्वासक सत्य आहे:.
चांगली बातमी क्र. ५, नाही, सर्वात चांगली बातमी… ब्रेन ट्यूमर दुर्मिळ आहेत का?
ब्रेन ट्यूमर दुर्मिळ आहेत – लोकसंख्येच्या 1 टक्क्यांहून कमी लोकांना त्यांच्या जीवनकाळात घातक (कर्करोग) ब्रेन ट्यूमरचे निदान झाले आहे.
परंतु ब्रेन ट्यूमर सूचित करणारी कोणतीही चिन्हे किंवा लक्षणे फॉलो अप करणे आवश्यक आहे. कारण ब्रेन ट्यूमरकडे दुर्लक्ष करणे ही सर्वात वाईट गोष्ट आहे जी तुम्ही करू शकता!
मुलांमध्ये डोक्याला गंभीर इजा
Dr. Ravindra Patil
on
जुलै 22, 2022
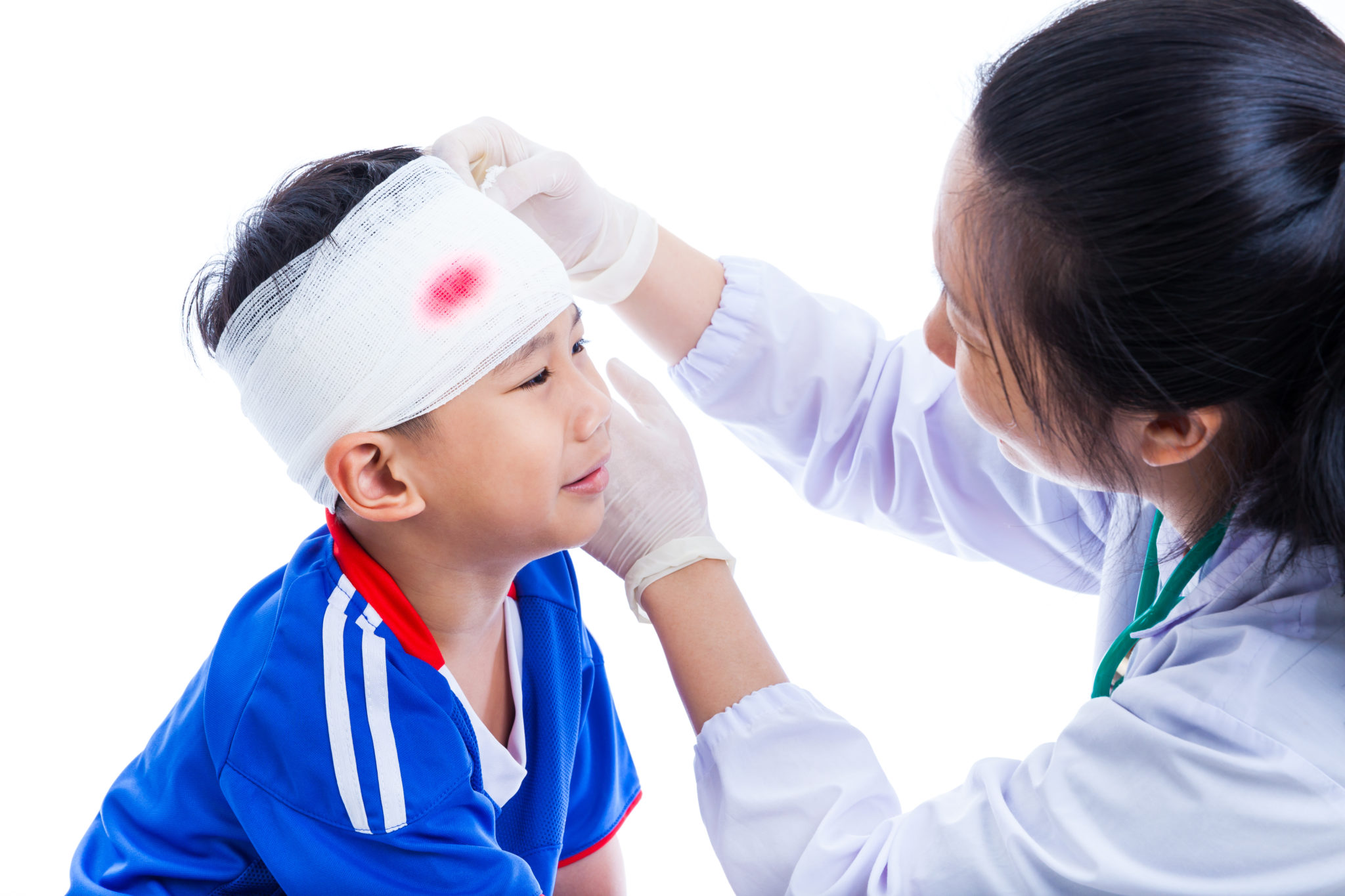
मुलांमध्ये डोक्याला गंभीर इजा
By Dr. Ravindra Patil
डोक्याला झालेली इजा अथवा दुखापत धोकादायक असते, मग ते प्रौढ व्यक्तिंमध्ये असो किंवा मुलांमध्ये असो. कधीकधी डोक्याची इजा जीवघेणी असु शकते. डोक्याच्या प्रत्येक दुखापतीचा गांभीर्याने विचार करणे आणि त्यातील धोकादायक लक्षणांकडे लक्ष देणे गरजेचे आहे. डोक्याच्या इजेची शंका असल्यास वैद्यकीय मदत जरूर घ्या.
हा लेख मुलांच्या डोक्याच्या दुखापतींवर लक्ष केंद्रित करतो. जेव्हा बाळ रांगणे, चालते आणि धावणे सुरू करते, तेव्हापासून त्याला किंवा तिला इजा होण्याची शक्यता असते. जसजशी मुले मोठी होतात, तसतसे त्यांच्या डोक्याला दुखापत होण्याची शक्यता असते कारण ते खूप सक्रिय असतात. खेळामुळे कधीकधी डोक्याला दुखापत होते. त्यामुळे तुमच्या मुलाच्या डोक्याला काही दुखापत झाल्यास, वैद्यकीय मदत घ्या. प्रस्तुत करत आहोत सामान्य प्रश्न, की जे पालक त्यांच्या मुलाच्या डोक्याला दुखापत झाल्यावर आम्हाला विचारतात.
Table of Contents
डोक्याला दुखापत झाल्यानंतर किती वेळाने लक्षणे दिसू शकतात?
डोक्याला दुखापत झाल्यामुळे संज्ञानात्मक कमजोरी होऊ शकते. चिन्हे आणि लक्षणे लगेच किंवा 24 तासांच्या आत दिसू शकतात किंवा दुखापतीनंतर काही दिवस किंवा आठवडे गेल्यावर दिसू शकतात. कधीकधी लक्षणे सूक्ष्म असतात.
डोक्यावर एखादा दणका लागला तर तो गंभीर आहे की नाही हे कसे समजेल?
जर डोक्याला लागलेला दणका गंभीर असला, तर खालील लक्षणे येऊ शकतात:
- दृष्टी कमी होणे.
- अस्पष्ट भाषण किंवा निरर्थक शब्द.
- भाषा समजण्यास असमर्थता.
- सर्वात तीव्र डोकेदुखी.
लहान मुले त्यांच्या वेदना व्यक्त करू शकत नाहीत, म्हणून ती डोक्याच्या गंभीर इजेनंतर सतत रडतील.
डोक्याला दुखापत सौम्य किंवा गंभीर आहे हे कसे कळते?
दुखापतीच्या तीन ग्रेड आहेत:
ग्रेड 1: सौम्य, 15 मिनिटांपेक्षा कमी काळ लक्षणे टिकतात, चेतना कमी होत नाही.
ग्रेड 2: मध्यम, 15 मिनिटांपेक्षा जास्त काळ लक्षणे टिकतात, चेतना नष्ट होत नाही.
ग्रेड 3: गंभीर, ज्यामध्ये बाळ किंवा मूल चेतना गमावते. कधीकधी मुले फक्त काही सेकंदांसाठी चेतना गमावतात.
मुलांमध्ये डोक्याला गंभीर दुखापत झाल्याने मानसिक आजार होतो का?
आघाताने बुद्धिमत्तेवर परिणाम होतोच असे नाही. बुद्धिमत्ता हा एक स्थिर गुणधर्म आहे ज्यामध्ये संज्ञानात्मक कार्याच्या अनेक पैलूंचा समावेश आहे. काही रूग्णांमध्ये, आघातानंतर मेंदू इजा होण्यापूर्वी जसे कार्य करू शकत होता तसे कार्य करू शकत नाही.
डोक्याला दुखापत झाल्यास मानसिक आजार होऊ शकतो का?
एका नवीन अभ्यासात असे दिसून आले आहे की 5 पैकी 1 व्यक्तींना सौम्य वेदनादायक मेंदूच्या दुखापतीनंतर सहा महिन्यांपर्यंत मानसिक आरोग्याची लक्षणे दिसू शकतात. याचा अर्थ असा की डोक्याला दुखापत झालेल्या मुलांसाठी फॉलो-अप काळजी घेणे आवश्यक आहे.
जुन्या डोक्याच्या दुखापतीमुळे समस्या उद्भवू शकतात का?
वारंवार डोके दुखापत, शारीरिक शोषण, कार अपघात आणि अनेक वेळा किंवा सतत पडणे यामुळे दुष्परिणाम होऊ शकतात. मुलाला नंतरच्या आयुष्यात क्रॉनिक ट्रॉमॅटिक एन्सेफॅलोपॅथी [CTE] होण्याचा धोका असू शकतो. CTE आणि संबंधित डोक्याच्या दुखापतीमुळे अल्पकालीन स्मृती समस्या आणि तर्कशुद्ध निर्णय आणि निर्णय घेण्यात अडचण येऊ शकते.
मंद मेंदूतील रक्तस्रावाची लक्षणे कोणती?
मेंदूमध्ये अधिक रक्त किंवा मेंदू आणि कवटीच्या मधील अरुंद जागा भरल्यामुळे, इतर चिन्हे आणि लक्षणे दिसू शकतात, जसे की: सुस्ती आणि फेफरे. डोक्याला मार लागल्यावर खालील लक्षणे असल्यास तत्काळ वैद्यकीय मदत घ्या.
- मूल चेतना गमावते.
- सतत डोकेदुखी असते.
- मुलाला सतत उलट्याहोतात, अशक्तपणायेतो, अंधुक दृष्टी होते व मूल अस्थिरता अनुभवते.
सीटी स्कॅनमध्ये डोक्याला जुनी दुखापत दिसून येईल का?
आरोग्य सेवा प्रदाते मार्गदर्शक तत्त्वांचे पालन करतात ज्यात केवळ कवटीच्या फ्रॅक्चर किंवा मेंदूमध्ये रक्तस्त्राव होण्याचा धोका जास्त असलेल्या रुग्णांसाठी सीटी स्कॅन करण्याची शिफारस केली जाते. डोक्याला दुखापत झालेल्या बहुतेक लोकांना यापैकी कोणतीही समस्या नसते आणि सीटी स्कॅनमध्ये साधे दुखापत दिसून येत नाही.
डोक्याला दुखापत झाल्यानंतर सीटी स्कॅन करावे लागेल का?
तुमची कवटी फ्रॅक्चर झाली आहे किंवा मेंदूमध्ये रक्तस्त्राव झाला आहे असे डॉक्टरांना वाटत असल्यास सीटी स्कॅन ही सामान्यतः वापरण्यासाठी सर्वोत्तम पहिली चाचणी असते. तुमच्या डॉक्टरांनी लक्षणे शोधून अपघाताबद्दल विचारले पाहिजे.
डोक्याला दुखापत झाल्यानंतर किती दिवस उलट्या होतात?
डोक्याला दुखापत झाल्यानंतर अनेक दिवस किंवा आठवडे उलट्या होऊ शकतात, हे दुखापत किती गंभीर आहे यावर अवलंबून असते. तथापि, जसजसा वेळ जातो तसतसे त्याची वारंवारता कमी झाली पाहिजे. जर ते कमी होत नसेल तर आपण ताबडतोब वैद्यकीय मदत घ्यावी.
माझे लहान मूल पडल्यानंतर ठीक आहे की नाही हे मला कसे कळेल?
जर एखाद्या मुलाचे वय दोन वर्षांपेक्षा कमी असेल आणि तीन फुटांपेक्षा जास्त उंचीवरून ते पडले असेल किंवा मुलाचे वय दोन वर्षांपेक्षा जास्त असेल आणि ते पाच फुटांपेक्षा जास्त उंचीवरून पडले असेल, तर मेंदूच्या रुग्णालयात जाण्याची शिफारस केली जाते. लक्षात ठेवा, मुलांना नेमके कसे वाटते आणि त्यांना काय होत आहे हे सांगता येत नाही.
एखाद्या लहान मुलाच्या डोक्याला मारल्याने मेंदूला इजा होऊ शकते का?
डोक्याला झालेली दुखापत ही दणका, जखम (आजळ) किंवा डोक्याला कापल्यासारखी सौम्य असू शकते. किंवा ते आघात, खोल कट किंवा उघडी जखम, कवटीची हाडे तुटणे, अंतर्गत रक्तस्त्राव किंवा मेंदूचे नुकसान असू शकते. डोके दुखापत हे मुलांमध्ये अपंगत्व आणि मृत्यूचे सर्वात सामान्य कारण आहे. त्यामुळे डोक्याला दुखापत झाल्यास त्यांना तज्ञांच्या तपासणी व उपचारांचा लाभ दिला पाहिजे.
मेंदूच्या दुखापतीमुळे व्यक्तिमत्त्वात विकार होऊ शकतो का?
आघातजन्य मेंदूच्या दुखापती [TBI – Traumatic Brain Injuries] यामुळे वर्तणुकीशी संबंधित समस्या आणि व्यक्तिमत्व विकार [PD – Personality Disorders] होऊ शकतात. टीबीआय नंतरचे सर्वात सामान्य पीडी हे होते. यात सीमारेषेवर असलेले पॅरानॉइड, ऑबसेसीव-कंपल्सिव्ह आणि नार्सिसिस्टिक असे विकार होऊ शकतात. पुरुषांना असामाजिक PD आणि नार्सिसिस्टिक PD चे निदान होण्याची शक्यता जास्त असते.
आघातानंतर तुम्हाला एडी.एच.डी. होऊ शकते का?
ADHD म्हणजे अटेन्शन-डेफिसिट हायपरएक्टिव्हिटी डिसऑर्डर. जर या रोगाची मुलामध्ये लहानपणापासूनच लक्षणे असतील आणि लहानपणापासूनच आघात होण्याचा इतिहास असेल, तर एडीएचडी आणि पोस्ट-कन्कशन सिंड्रोम दोन्ही होणे शक्य आहे. जर मुलाची लक्षणे बालपणात अस्तित्त्वात असतील परंतु प्रौढपणात डोक्याला दुखापत झाल्यानंतर ती अधिकच बिघडली, तर एडीएचडी आणि पोस्ट-कन्कशन सिंड्रोम असे दोन्ही होणे शक्य आहे.
मेंदूच्या दुखापतींचा वर्तनावर कसा परिणाम होतो?
मेंदूच्या दुखापतींचा व्यक्तिच्या वर्तनावर महत्त्वपूर्ण परिणाम होऊ शकतो. यात आवेग नियंत्रण आणि आत्म-जागरूकतेवर परिणाम होऊ शकतो. हे परिणाम मेंदूच्या त्या भागांना झालेल्या नुकसानीमुळे उद्भवतात की जे भाग भावना आणि आवेगांचे नियमन करतात आणि त्यात राग, आवेगपूर्ण वर्तन, आत्मकेंद्रितता, दुर्बल जागरूकता आणि हिंसा यांचा समावेश होतो.
डोक्याच्या दुखापतीची सर्वात सामान्य गुंतागुंत कोणती आहे?
TBIs शी संबंधित सर्वात सामान्य अल्प-मुदतीच्या गुंतागुंतींमध्ये संज्ञानात्मक कमजोरी, संवेदी प्रक्रिया आणि संप्रेषणातील अडचणी, त्वरित फेफरे, हायड्रोसेफ्लस, सेरेब्रोस्पाइनल फ्लुइड (CSF) गळणे, रक्तवहिन्यासंबंधी किंवा क्रॅनियल नर्व्हना इजा, टिनिटस, अवयव निकामी होणे आणि पॉलीट्रॉमा (अनेक इजा) यांचा समावेश होतो.
सौम्य वेदनादायक मेंदूच्या दुखापतीची किमान लक्षणे काय आहेत [TBI]?
विचार करणे आणि लक्षात ठेवणे, चक्कर येणे किंवा चालतांना समतोल समस्या, हालचाली हळु होणे, नेहमीपेक्षा जास्त झोपणे, थकवा जाणवणे, झोप न लागणे, डोकेदुखी, अल्प-किंवा दीर्घकालीन स्मरणशक्तीची समस्या, सुरुवातीच्या स्टेज मध्ये मळमळ किंवा उलट्या, स्पष्टपणे विचार करण्यास त्रास होणे वगैरे.
मेंदूच्या दुखापतींचे 4 प्रकार कोणते आहेत?
ते चार प्रकार खालील प्रमाणे असतातः
- कन्कशन –(Concussions) म्हणजेआघात. मेंदूला झालेली किरकोळ दुखापत आहे जी डोक्यावर आघात झाल्यामुळे, थरथरणाऱ्या किंवा व्हिप्लॅशसारख्या हालचालींमध्ये अचानक बदल झाल्यामुळे होते. (व्हिप्लॅश इजा म्हणजे मेंदू डोक्याच्या आत खूप जोराने हालल्याने होणारी इजा).
- मेंदूचे विकार. …
- भेदक मेंदूच्या दुखापती. …
- अनॉक्सिक मेंदूच्या दुखापती.
डोके दुखापतीची वैशिष्ट्ये काय आहेत?
- काही मिनिटांपासून काही तासांपर्यंत चेतना कमी होणे.
- सतत डोकेदुखी किंवा डोकेदुखी जी वाढत जाते.
- वारंवार उलट्या किंवा मळमळ.
- फेफरे.
- डोळ्यांच्या एक किंवा दोन्ही बाहुल्यांचा विस्तार.
- नाकातून किंवा कानातून द्रव वाहणे.
- झोपेतून जागे होण्यास असमर्थता.
डोक्याचा कोणत्या भागाला आघात होण्याची सर्वाधिक शक्यता असते?
आघातजन्य मेंदूच्या दुखापतीमध्ये सर्वाधीक प्रभावित होतात ते भाग म्हणजे फ्रंटल आणि टेम्पोरल लोब आहेत. आणि त्यामागील कारणाचा एक भाग म्हणजे ते बऱ्यापैकी कठोर आणि खडबडीत हाडांना लागून असतात.
मुलामध्ये डोक्याला आघात झाल्याचे निदान कसे करावे?
- डोकेदुखी किंवा डोक्यात दाब जाणवणे.
- मळमळ किंवा उलट्या.
- समतोल समस्या किंवा चक्कर येणे.
- दुहेरी दृष्टी किंवा अंधुक दृष्टी.
- प्रकाश किंवा आवाजाची अधिक संवेदनशीलता.
- थकवा जाणवणे, आळशीपणावाटणे.
- लक्ष देण्यात अडचण.
- स्मरणशक्तीच्यासमस्या.
मेंदूचे नुकसान कसे तपासतात?
सीटी स्कॅन मेंदूचे तपशीलवार दृश्य तयार करण्यासाठी क्ष-किरणांची मालिका वापरते. सीटी स्कॅन त्वरीत फ्रॅक्चरची कल्पना देऊ शकते आणि मेंदूतील रक्तस्त्राव (हेमरेज), रक्ताच्या गुठळ्या (हेमॅटोमा), मेंदूच्या ऊतींना जखमा (कंट्युशन), आणि मेंदूच्या ऊतींना सूज आल्याचे दाखवू शकते. चुंबकीय अनुनाद इमेजिंग (MRI) देखील वरील सर्व समस्या दाखवते.
बालपणातील डोके दुखापत झाल्यामुळे अनेक वर्षांनी समस्या उद्भवू शकतात का?
पेनसिल्व्हेनिया विद्यापीठातील पेरेलमन स्कूल ऑफ मेडिसिनच्या नेतृत्वाखालील नवीन संशोधनातून असे दिसून आले आहे की डोक्याला एकाच दुखापतीमुळे नंतरच्या आयुष्यात स्मृतिभ्रंश होऊ शकतो. एखाद्या व्यक्तीच्या डोक्याला झालेल्या दुखापतींची संख्या वाढल्याने हा धोका आणखी वाढतो.
माझ्या मुलाच्या डोक्याला झालेली दुखापत गंभीर आहे का नाही हे मला कसे कळेल?
अधिक गंभीर दुखापतीची खालील चिन्हे आहेत: सतत डोकेदुखी, विशेषत: ती आणखी वाढत जाते. अस्पष्ट भाषण किंवा गोंधळ. चक्कर येणे व येतच जाणे, वारंवार चक्कर येणे. अत्यंत चिडचिडेपणा किंवा इतर असामान्य वर्तन.
डोक्याला दुखापत झाल्यानंतर मेंदूला रक्तस्त्राव होत आहे हे कसे समजेल?
तीक्ष्ण आणि वेदनादायक डोकेदुखी, गोंधळा ही बहुतेक वेळा मेंदूच्या रक्तस्त्रावची पहिली चिन्हे असतात. तथापि, लक्षणे बहुतेक वेळा रक्तस्त्रावाच्या स्थानावर अवलंबून असतात. जर तुम्हाला नुकताच मेंदूचा आघात झाला असेल आणि तुम्हाला वेगळी किंवा बिघडणारी लक्षणे जाणवू लागल्यास, ताबडतोब आपत्कालीन वैद्यकीय मदत (इमरजन्सी ट्रीटमेन्ट) घ्या.
डोळे आघातासाठी (कन्कशन साठी) कसे तपासतात?
प्रत्येक डोळ्याच्या बाहेरील काठावरुन कमी-प्रखरतेच्या टॉर्चचा प्रकाश टाकल्यास डोळ्याची बुबुळे लगेच लहान (संकुचित) व्हायला हवीत. डोळ्यांचा प्रकाशाला प्रतिसाद हळू आला तर ते मेंदूच्या दुखापतीचे लक्षण असू शकते (हे इंट्राक्रॅनियल प्रेशर किंवा ICP वाढव्यामुळे होते).
डोक्याची मोठी दुखापत
Dr. Ravindra Patil
on
जून 18, 2022

डोक्याची मोठी दुखापत
By Dr. Ravindra Patil
डोक्याची मोठी दुखापत - मेंदूला झालेली इजा
डोक्याच्या गंभीर दुखापतींवर उपचार करण्याच्या पहिल्या तासांबद्दल (ज्याला गोल्डन अवर म्हणतात) बरेच काही लिहिले गेले आहे. जितक्या लवकर उपचार सुरू केले जातील तितके चांगले परिणाम येणार. पण वास्तविक जीवनालील परिस्थिती पूर्णपणे वेगळी असते. लोक रुग्णालयात धाव घेत नाहीत, ते प्रतीक्षा करतात आणि मते घेतात, त्यांना आशा असते की हॉस्पटलमध्ये भरती न करताच रूग्ण बरा होईल.
इथे प्रस्तुत आहे समर्थ न्यूरो हॉस्पिटलमध्ये उपचार झालेली एक खरी केस. आमच्या ट्रीटमेन्ट नंतर रुग्ण कोणत्याही न्यूरोलॉजिकल कमतरतेशिवाय जगला खरा, पण जेमतेमच!
डोक्यावर हिंसक आघात झाल्यावर काय होते ते आधी पाहू. त्याला हेड इन्जुरी म्हणतात.
Table of Contents
डोक्याला झालेल्या दुखापतीचा परिणाम
डोक्यावर कोणताही आघात म्हणजे हेड इन्जुरी. डोक्याच्या दुखापतीमुळे आपल्या मेंदूमध्ये आणि आजूबाजूला अनेक अचानक अनेक बदल होतात.
पहिले म्हणजे थेट इजा झालेली जागा. त्यामुळे मेंदूच्या कोणताही भागावर विपरीत प्रभाव होतो आणि मेंदू जखमी होऊ शकतो.
दुसरे इजा म्हणजे कॉन्ट्रापंटल [किंवा कॉन्ट्रेकू] दुखापत. ही दुखापत मेंदूच्या ज्या बाजूला डोक्यावर घाव लागला असेल त्याच्या बरोबर उलट ठिकाणी होतो. अशा मेदूच्या इजेचे स्थान मेंदूच्या विरुद्ध बाजूला असल्यामुळे अनेकदा त्याच्याकडे दुर्लक्ष केले जाते किंवा चुकीचे निदान केले जाते. जेव्हा एखाद्या आघातामुळे मेंदूला कवटीच्या बाजूने आघाताच्या बिंदूपासून विरुद्ध बाजूने आघात होतो त्या इजेला कॉन्ट्रेकू म्हणतात. हे व्हायचे कारण असे की मेंदू कवटीच्या आत व त्याच्या आवरणांच्या आत सेरेब्रोस्पाइनल फ्लुइडमध्ये तरंगत असतो. डोक्याच्या एका भागाला गंभीर इजा झाली की मेंदू त्या धक्याने दुसर्या बाजूवर आपटतो व कॉन्ट्रेकू इजा होते.
डोक्याला दुखापत झाल्यामुळे मेंदूच्या रक्तवाहिन्या फुटू शकतात व त्यामुळे रक्तस्त्राव होतो. कवटीच्या आत मेंदू घट्ट बंदिस्त असल्याने रक्तस्त्राव झाला कर मेंदू भोवतालचा दाब वाढतो. मेंदूत रक्ताचा संग्रह होऊ शकतो [याला हेमॅटोमा म्हणतात]. यामुळे मेंदूच्या महत्त्वाच्या भागांवर दाब पडू शकतो आणि लगेच कार्यात्मक विकार होऊ शकतात. पण जर लगेचच ऑपरेशन द्वारा रक्तसंकलनाचा किंवा हेमॅटोमाचा निचरा काढता आला तर लगेच वरील कार्यात्मक विकार बरे होतात.
कोणत्याही दुखापतीमुळे मेंदूभोवती द्रवाचा दाब वाढतो [या द्रवाला सेरेब्रोस्पाइनल फ्लुइड किंवा सी.एस.एफ. म्हणतात]. हे द्रव सहसा डोक्याला जर झटके लागले तर त्याचा दुष्परिणाम कमी करण्यास मदत करते. परंतु जर सी.एस.एफ. चा दाब वाढला तर ते अत्यंत मऊ आणि नाजूक मज्जातंतू आणि चरबीने बनलेल्या मेंदूसाठी धोकादायक असते. डोकेदुखी, मळमळ, उलट्या आणि तीव्र अस्वस्थता ही सी.एस.एफ. दाब वाढल्याची लक्षणे आहेत. डोळ्यांच्या बाहुल्या (प्युपील्स) प्रकाशावर प्रतिक्रिया देऊ शकत नाहीत. (टॉर्चचा उजेड डोळ्यात टाकला की लगेच डोळ्याच्या बाहुल्या संकुचीत होतात. रूग्ण तपासणीची ही एक अति महत्त्वाची चाचणी आहे). अगदी कमी केसेस मध्ये उच्च दाबामुळे मेंदूचा एक भाग स्पाइनल कॉलमच्या कालव्यामध्ये ढकलला जातो. याला ‘हर्निएशन’ म्हणतात.
एक वास्तविक जीवनातीक कहाणी
या खऱ्या घडलेल्या प्रसंगातील सर्वांची नावे बदलली आहेत.
10 महिन्यांचा बाळ सुजय त्याच्या घरकुलात शांतपणे खेळत होता. त्याच्या सात वर्षांच्या लाडक्या बहीणीने (सौम्याने) त्याला उचलले आणि सुजय आनंदाने खिदळला. तेवढ्यात फोन वाजला. सौम्याला फोन घ्यायचा होता आणि फोन तिच्या आईला द्यायचा होता कारण तिला आलेल्या फोनला उत्तर द्यायला आवडायचे. त्यामुळे तिने फोनकडे धाव घेतली. तिने सुजयला एका हाताने धरले आणि तीन फूट उंच पलंगावर चढून फोन उचलण्यासाठी कपाटाच्या वरती पोहोचली. त्या बालिश प्रयत्नात तिची बाळ सुजयवरची पकड सुटली आणि सुजय बिचारा तिच्या हातातून निसटून जोरात जमिनीवर कोसळला. सुजय ज्या उंचीवरून पडला ती उंची पाच फूट असल्याचा अंदाज आहे. सौम्या घाबरून ओरडली. त्यांची आई घाईघाईने आत आली आणि सौम्याला बेडवर चढल्याबद्दल रागावणार होती तेवढ्यात सौम्याने जमिनीवर पडलेल्या सुजयकडे इशारा केला.
बाळ हालचाल करत नव्हते
स्थीर पडलेल्या सुजयला पाहून सौम्या आणि सुजयची आई राशीची हीची पहिली समजूत झाली तिचे लाडके बाळ मरण पावले आहे!
त्या मानसिक धक्याने ती पण तिच्या बाळाच्या शेजारी जमिनीवर कोसळली. तिच्या मते ती तिच्या बाळाच्या मृत्यूला मूक प्रेक्षक होती. सौम्या ओरडत राहिली आणि तिच्या ओरडण्याने शेजारी त्यांच्या घरी आले.
ते कुटुंब सांगलीजवळ एका छोट्या गावात राहत होते. संध्याकाळची वेळ होती, अंधार पडत होता. जमिनीवर झोपलेले बाळ पाहण्यासाठी शेजाऱ्यांनी गर्दी केली होती. तेव्हा एका महिलेने बाळाला हळूवारपणे उचलून आपल्या मांडीत धरले. बाईने बाळाच्या नाकासमोर कापसाचे छोटे तंतू धरले. तंतू हलले. त्यामुळे बाळ श्वास घेत जिवंत होते! सर्वांनी देवाचे आभार मानले!
राशी अजूनही शॉकमध्येच होती. त्यामुळे शेजाऱ्यांनी त्यांच्या फॅमिली डॉक्टरला बोलवायला पाठवले. डॉक्टर त्यांच्या पेशंटमध्ये व्यस्त होते, तरीही ते अर्ध्या तासाने सुजयला भेटायला आले.
वास्तविक जीवनातील परिस्थितींमध्ये विलंब कसा होतो ते लक्षात घ्या. डॉक्टरांनी बाळाची तपासणी केली तेव्हा एक तास उलटून गेला होता.
डॉक्टरांनी सुजलच्या डोक्याची हळुवारपणे तपासणी केली आणि बाळाच्या डोक्याच्या डाव्या बाजूला डिप्रेशन असल्याचे दिसून आले. तसेच, फॉन्टॅनेल म्हणजे बाळाची टाळु फुगून बाहेर आली होती.
फॉन्टानेल्स (टाळु)
फॉन्टॅनेल हे लहान मुलांच्या डोक्यावरचे मऊ ठिकाणे असतात जिथे कवटी बनवणार्या हाडांच्या प्लेट्स अजून एकत्र जमलेल्या नाहीत. सर्व बाळांच्या डोक्यावर ही मऊ ठिकाणे असतात. ही ठिकाणे, ज्याला मराठीत टाळु म्हणतात, डोक्याच्या वरच्या बाजूला आणि मागच्या बाजूला दिसू शकतात. अलगद पणे बोट लावल्यास त्यांना आपण दाबू शकतो. (लहान बाळांच्या टाळुला कधीही हात लावू नये हे इथे नमूद करणे आवश्यक समजतो!)
सामान्य पणे दोन फॉन्टॅनेल असतात. एक डोक्याच्या मागच्या बाजूला असलेली फॉन्टॅनेल साधारणपणे 1 किंवा 2 महिन्यांच्या वयात बंद होतो. डोक्याच्या वरच्या बाजूला असलेले फॉन्टॅनेल सहसा 9 महिने ते 18 महिन्यांच्या दरम्यान बंद होते. मेंदू वाढतो आणि विकसित होतो म्हणून फॉन्टानेल्स कवटीचा आकार वाढविण्यास मदत करतात. इंट्राक्रॅनियल सी.एस.एफ. दाब वाढल्यास, फॉन्टॅनेल फुगून बाहेर येतात. सुजयच्या बाबतीत तेच झालं होतं.
प्रौढ रूग्णांमध्ये असे कोणतेही फॉन्टॅनेल नसतात आणि काहीही बाहेर पडत नाही. फक्त सी.एस.एफ.चा दाब आतल्या आत वाढत जातो.
फॅमिली डॉक्टरांचा अंदाज होता की सुजयची स्थिती गंभीर होती. त्यांनी सुजयच्या वडिलांशी फोनवर बोलून सुजयला तात्काल ब्रेन स्पेशालिस्टकडे नेण्याचा सल्ला दिला. सुजयच्या मेंदूचे सीटी स्कॅन करणे आणि कदाचित त्याच्या कवटीवर शस्त्रक्रिया करणे अत्यावश्यक होते.
डॉक्टरांनी कोणतेही औषध दिले नाही, ते म्हणाले की अशा परिस्थितीत औषध पाजणे धोकादायक ठरले असते.
आता कुटुंबाची कोंडी झाली होती. त्यांनी काय करावे हे कोणालाही सुचत नव्हते.
डॉक्टरांचे निदान बरोबर होते का? बाळाला खरोखरच तातडीने शस्त्रक्रिया करण्याची गरज होती का? डोक्यावरची सूज गेली नसती का? एवढ्या लहान बाळाची शस्त्रक्रिया कशी होणार? आणि एवढ्या संध्याकाळी ते बाळाला दवाखान्यात कसे घेऊन जाऊ शकणार? तोपर्यंत रात्रीचे ९ वाजले होते.
तोवर पूर्णपणे सावरली होती. तिने हळूच सुजयला आपल्या मांडीवर घेतलं आणि त्याच्याशी बोलली. त्याने रडतच प्रतिक्रिया दिली. तोपर्यंत तो प्रतिसाद देत नव्हता. तो फक्त श्वास घेत होता.
राशीने बाळाचे रडणे थांबवण्यासाठी दूध पाजण्याचा प्रयत्न केला, पण बाळाला दूध टिकले नाही. त्याला उलट उलट्या झाल्या. उलटीमध्ये दह्यासारखा पदार्थ बाहेर आला.
कुटुंबीयांनी पुणे आणि मुंबईतील नातेवाईकांशी संपर्क साधला. कुणीतरी तात्काळ मुंबई किंवा पुण्याला जाण्याचे सुचवले. इतरांनी सांगितले की यास खूप वेळ लागेल आणि त्या दरम्यान बाळाचा जीव गेला असता.
समर्थ हॉस्पिटल
“सांगली मिरज रोडवरच्या त्या समर्थ न्यूरो का काय, त्या हॉस्पिटलमध्ये न्यायचे काय?” कुणीतरी विचारलं.
“रात्र झालीये, ते हॉस्पिटल बंद झाले असेल…”
“पण ते २४ तास उघडे असते म्हणे…”
शेवटी राशीच्या इच्छेविरुद्ध आणि बाळ जगेल या आशेने सुजयला समर्थ रुग्णालयात आणण्यात आले.
जलद प्रतिसाद
आपत्कालीन कक्ष [इमर्जन्सी रूम] कर्मचार्यांनी ताबडतोब न्यूरोसर्जन आणि बालरोगतज्ञांना बोलावले. तज्ञ येईपर्यंत, परिचारिका आणि ड्युटीवर असलेल्या डॉक्टरांनी रुग्णाच्या महत्वाच्या लक्षणांची (यांना व्हायटल साईन्स म्हणतात) तपासणी केली आणि सर्जनला कळवले, त्यांनी ताबडतोब सीटी स्कॅन करण्याचे आदेश दिले.
सीटी स्कॅन दरम्यान सुजय हलू नये म्हणून त्याला थोडे गुंगीचे औषध देण्यात आले. त्यानंतर सीटी स्कॅन करण्यात आला.
सर्जन आणि बालरोगतज्ञांनी सीटी स्कॅन तपासले. सीटी स्कॅनमध्ये एक प्रचंड सबड्यूरल हेमेटोमा दिसला.
“मध्यरेखा शिफ्ट असल्याने त्वरित डीकंप्रेशन आवश्यक आहे,” सर्जन म्हणाले.
“पण मला आधी प्री-ऑपरेटिव्ह तपासणी करू द्या आणि बाळाला NBM करू द्या.” बालरोगतज्ज्ञ महणाले. डॉक्टरांच्या भाषेत NBM म्हणजे ‘Nil by mouth’. भूल देण्याआधी, सर्व रुग्णांना एनबीएम केले जाते नाहीतर भूल देतांना रूग्णांना उलट्या होऊ शकतात.
रात्रीचे ११ वाजले होते. ऍनेस्थेसिया देण्यापूर्वी बाळाला किमान सहा तास NBM राहावे लागणार होते. तेम्हा कुठे त्याचे पोट संपूर्ण पणे रिकामे झाले असते. त्या दरम्यन बाळाला सलाईन दिले जात होते.
शल्यचिकित्सकाने ऑपरेशन थिएटर [OT] कर्मचार्यांना पहाटे 4 वाजता तयार राहण्याचे आदेश दिले.
ओटी तयारी
मेंदूच्या शस्त्रक्रियेसाठी ओटी तयार करणे म्हणजे फक्त दिवे लावणे आणि एअर कंडिशनर चालू करणे असे नसते. त्यासाठी शेकडो निर्जंतुकीकरण केलेली साधने हवीत, औषधे हवीत, भूल देणारी ट्रॉली (एनेस्थेशियाची ट्रॉली) हवी, तसेच कुशल शल्यचिकित्सक, स्क्रब नर्स, ओटी तंत्रज्ञ, ओटी रनर्स इत्यादी कर्मचारी तयार हवेत. प्रत्येक व्यक्तीने ओटी स्क्रब सूट घालणे आवश्यक असते. सर्जन आणि स्क्रब नर्स त्यांच्या स्क्रब सूटवर निर्जंतुकीकरण केलेले गाऊन घालतात. शेवटी ते कॅप, मास्क आणि सर्वात शेवटी निर्जंतुकीकरण केलेले हातमोजे घालतात.
ऑपरेसन करण्यास संमती
शस्त्रक्रिया धोकादायक असल्याचे सर्जनने स्पष्ट केले. सर्जरी यशस्वी झाल्यास बाळाचे प्राण वाचले असते.
“तो पूर्णपणे नॉर्मल होईल का?” राशीने रडत विचारले. सर्जनने काय धोके आहेत हे स्पष्ट केले. पालकांनी संमती दिली आणि भूलतज्ञांनी आपले काम सुरू केले.
लहान बाळावर डीकंप्रेशन शस्त्रक्रिया करण्यात आली. साठलेल्या रक्ताचा निचरा काढण्यात आला. मेंदूवरील दाब कमी झाला. मेंदू एका बाजला ढकलला गेला होता तो त्याच्या जागी आला.
शस्त्रक्रियेनंतर सुजय बराच वेळ तंद्रीत होता. मग हळूहळू त्याने तोंड उघडले. सर्वप्रथम त्याने डोक्यावरील पट्टी काढण्याचा प्रयत्न केला. मग तो ओरडला.
पुढच्या 24 तासात सुजय स्तनपान करत होता. त्याचे इंट्राव्हेनस लिक्विड्स बंद झाले.
शस्त्रक्रियेनंतर दुसऱ्या दिवशी तो हॉस्पिटलच्या कॉटवर ताठ बसला होता आणि डॉक्टरांकडे पाहून हसत होता.
चार दिवसांत त्यांला डिस्चार्ज देण्यात आला. आठवडाभरानंतर त्याचे टाके काढण्यात आले. तो पूर्णपणे बरा होईल आणि कोणत्याही कायमस्वरूपी मेंदूच्या विकृतीशिवाय सामान्यपणे वाढेल अशी अपेक्षा आहे.
विश्लेषण
लहान मुले अनेकदा पडतात, परंतु बहुतेक वेळा ती बरे होतात. प्रौढांपेक्षा लहान मुलांवर शस्त्रक्रिया करणे अधिक कठीण असते. त्यासाठी अधिक कौशल्य आणि विशाल अनुभवाची आवश्यकता असते. बाळाच्या डोक्याला झालेल्या दुखापतीवर उपचार करणे अतिशय क्लिष्ट असते. तथापि, समर्थ न्यूरो हॉस्पिटलमधील वैद्यकीय आणि पॅरामेडिकल व्यावसायिकांच्या अनुभवी टीमने कौशल्य आणि आत्मविश्वासाने सर्जरी केली आणि त्याचे परिणाम उत्तम आले.
अपघाताच्या दुसर्या दिवशी जर सुजयला आमच्याकडे आणले असते तर खूप उशीर झाला असता आणि शस्त्रक्रियेचा निकाल इतका आला नसता.
शस्त्रक्रियां मध्ये अचूकता
Dr. Ravindra Patil
on
जून 16, 2022
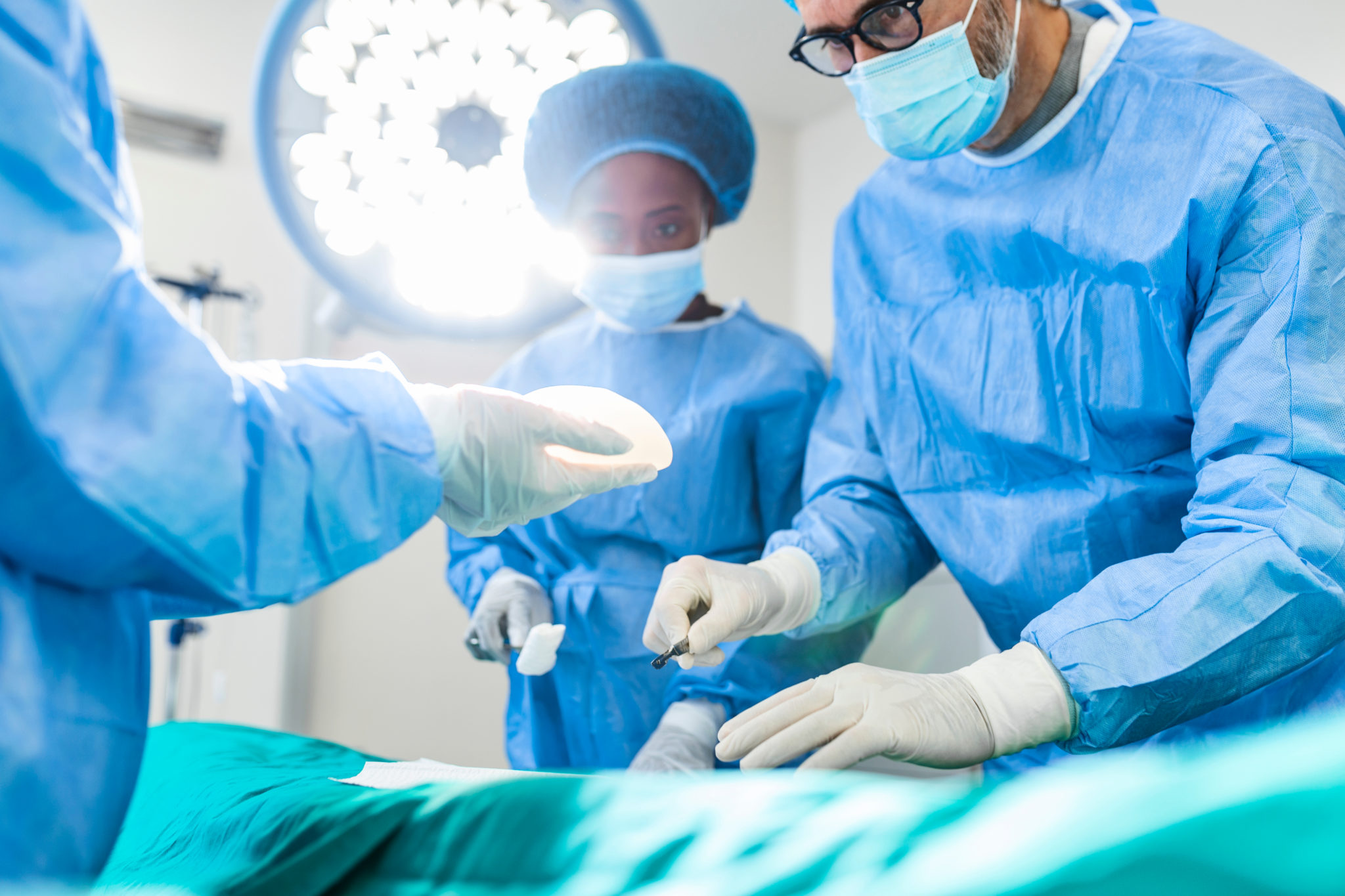
शस्त्रक्रियां मध्ये अचूकता
By Dr. Ravindra Patil
गुंतागुंतीच्या शस्त्रक्रियांमध्ये इतकी प्रगती झाली आहे की आता मानवी डोळे आणि हात यापुढे जटील ऑपरेशने करण्यास पुरेसे पडत नाहीत! अत्याधुनिक बायोमेडिकल उपकरणे सर्जनला ऑपरेशन्स करण्यास मदत करतात जे अन्यथा शक्य झाले नसते.
मानवी केसांपेक्षा पातळ धाग्याने टाके घेतल्याचे तुम्ही ऐकले असेल. इतक्या पातळ धाग्याने जखमेची शिलाई करता येण्यासाठी कौशल्य आणि सर्जिकल लूप आवश्यक असतात [दृश्य अनेक वेळा मोठे करणाऱ्या उपकरणांसारखे चष्मा, त्याला सर्जिकल लूप म्हणतात]. ऑपरेटिंग मायक्रोस्कोप सर्जनना 1 – 2 मिमी इतक्या लहान अवयवांवर किंवा ट्यूमरवर कार्य करण्यास मदत करतात. एंडोस्कोप सर्जनना नाकातून पिट्यूटरी ग्रंथीसारख्या लहान परंतु अत्यंत महत्त्वाच्या अवयवांपर्यंत पोहोचण्यास मदत करतात!
पण ते पुरेसे नाही. आता गुंतागुंतीच्या मेंदू आणि मणक्याच्या शस्त्रक्रियांमध्ये ट्यूमर किंवा रोगग्रस्त भागापर्यंत अचूकपणे पोहोचण्यासाठी आणि त्यांना काढून टाकण्यासाठी त्वचेवर अचूक चीरे आणि हाडांवर अचूक ठिकाणी ड्रिल करण्याची आवश्यकता असते.
कल्पना करा की 3 मिमीचा कर्करोग नसलेला (कॅंसर नसलेला) मेंदूत [किंवा मणक्यात] एक ट्यूमर आहे. तो ट्यूमर मेंदूचा भाषण नियंत्रित करणारा एक छोटासा भाग. त्यामुळे रुग्णाचे बोलणे हळूहळू बिघडते. ट्यूमर कॅन्सररहित असल्याने वरील गाठ दूरच्या भागात पसरण्याची भीती नसते. परंतु कर्करोग नसलेल्या ट्यूमर देखील वाढतच राहतील आणि मेंदूवर [किंवा पाठीचा कण्यावर] आणखी दबाव टाकत जाईल आणि रुग्णाच्या मेंदूची कार्यक्षमता अधिकाधिक कमी होऊ लागेल.
ट्यूमर काढून टाकणे हा नक्कीच सर्वोत्तम उपाय आहे. पण ते इतके सोपे नाही. मेंदू आणि मणक्याच्या शस्त्रक्रियांमध्ये सर्जन हाडे आणि अत्यंत कठीण अस्थिबंधन कापल्यानंतरच शस्त्रक्रियेच्या क्षेत्राकडे जाऊ शकतात. आणि लक्षात ठेवा, ऑपरेशनचा घाव शक्य तितका लहान असणे आवश्यक आहे. कवटीच्या किंवा कशेरुकामध्ये चीरा किंवा कट जास्त मोठा दिला तर सभोवतालच्या निरोगी भागांना हानी पोहोचण्याची आणि शस्त्रक्रियेच्या ठिकाणी संसर्ग होण्याची शक्यता जास्त असते.
म्हणून कमीतकमी आकाराचा चीरा देणे केवळ चांगले नाही तर अत्यंत आवश्यक असते!
नाजूक नसा आणि मेंदू किंवा पाठीच्या कण्यातील ऊतींचे संरक्षण करणारी हाडे कठीण असतात. अशी हाडे कापण्यासाठी कठोर धातुचे बनवलेले ड्रिल आणि आरी आवश्यक असते. ही उपकरणे प्रति मिनिट शेकडो किंवा हजारो वेळा फिरतात आणि त्यांचा काप किंवी त्यांनी कवटीला पाडलेले भोक.
जर ही उपकरणे मेंदूच्या ऊतींच्या किंवा मणक्याच्या ऊतींच्या संपर्कात आली तर अशा आरी किंवा ड्रिलमुळे नाजूक मऊ ऊतकांवर किती विनाश होईल याची कल्पना करा.
त्यामुळे मेंदू आणि मणक्याच्या शस्त्रक्रियेमध्ये अचूकतेला अनन्यसाधारण महत्त्व आहे.
येथे कामी येते सर्जिकल नेव्हिगेशन सिस्टम.
Table of Contents
गुगल नकाशे आणि मोटार गाडी चालवणे
अलीकडच्या काळातील सर्वात मोठे वरदान म्हणजे गुगल किंवा इतर नेव्हिगेशन सिस्टमसह कार चालवणे. ते आपल्याला ट्रॅफिक जॅमबद्दल देखील सांगतात, जेणेकरून आपण ते रस्ते टाळू शकतो.
गुगल नकाशे तुमची स्थिती ओळखण्यासाठी उपग्रह आणि भौगोलिक स्थान चिन्हकांवर अवलंबून असतात आणि त्यानूसार तुम्हाला तुमच्या गंतव्यस्थानावर पोहोचण्यास मार्गदर्शन करतात.
लोकं कारमधील गुगल नेव्हिगेशन वापरण्यावर अशी टीका करतात की त्यांना रस्ते इतके चांगले माहित असतात की त्यांना अशा फॅन्सी गॅजेट्सची जरूर नसते. असा लोकांचे म्हणणं बरोबर आहे. पण हे कबूल करायलाच पाहिजे की गुगल नकाशे हे अनोळखी मार्गांवरून चालण्यासाठी अतिशय उपयुक्त असतात. तसेच, रात्रीच्या काळोखात, गुगल नॅव्हिगेटर जवळ येणारी वळणे आणि चौक दाखवतो. दिवसाच्या प्रकाशात हे सर्व स्वच्छ दिसते, पण रात्री एवढे छान दिसत नाही आणि त्यामुळे गुगल नॅव्हिगेटरचा निश्चितच उपयोग व फायदा होतो.
मेंदू आणि मणक्याच्या शस्त्रक्रियेमध्ये देखील गुगल नेव्हिगेशन वापरण्यात होतात तसेच सर्व फायदे आणि तोटे लागू होतात.
नेव्हिगेशन असिस्टेड सर्जिकल तंत्रात देखील Google सारखेच नेव्हिगेशन मार्कर असतात. जसे गुगल मार्कर भौगोलिक स्थानांवर असताना, तसे सर्जिकल नेव्हिगेशन मार्कर शस्त्रक्रियेपूर्वी त्वचेवरील जोडणयात येतात. त्याद्वारे मेंदू आणि मणक्याचे सर्जन अचूक ठिकाणी त्वचे वर चीरा देऊ शकतात, हाडांमधून छिद्र करू शकतात हाडे किंवा कापू शकतात आणि लहान उपकरणे किंवा ड्रिल किंवा स्क्रू घालू शकतात. तसेच हाडांमध्ये अचूक बिंदूंवर के-वायर्स घुसवू शकतात. या अति प्रगत शस्त्रक्रियेच्या प्रणालीमुळे आसपासच्या निरोगी ऊतींना कमीत कमी दुखापत होते.
कुशल आणि अनुभवी मेंदू आणि मणक्याचे सर्जन सुरुवातीला सर्जिकल नेव्हिगेशन पध्धतीवर विश्वास ठेवत नव्हते. परंतु जेव्हा त्यांना सर्जिकल नेव्हिगेशनने मिळू शकणारी मिलिमीटरची अचूकता लक्षात आली तेव्हा सर्वांचे मत मेंदूच्या शस्त्रक्रियेसाठी नेव्हिगेशनच्या पक्षात होत गेले. अधिकाधिक सर्जनांचा कल सर्जिकल नेव्हिगेशन कडे आहे.
मार्कर
रुग्णाचा सीटी स्कॅन के ला जातो जो निदान आणि शस्त्रक्रिया प्रणालीचा एक भाग आहे. ट्यूमरच्या ठिकाणी मार्कर जोडलेले असतात. अत्यंत प्रगत इमेजींग द्वारे सर्जन ट्यूमरच्या संबंधात knife, ड्रिल किंवा स्क्रूचे स्थान थ्री-डी पाहू शकतात. अशा प्रकारे सुसज्ज सर्जन अचूक ठिकाणी सर्जरी करू शकतो किंवा एखादे हाड स्थीर करण्यासाठी ड्रिल, स्क्रू, खिळे किंवा वायर घालू शकतो.
याशिवाय, सर्जिकल नेव्हिगेशन सिस्टमच्या फ्लॅट स्क्रीनवर न्यूरोसर्जनच्या आवश्यकतेनुसार ऑपरेटिंग फील्डची त्रिमितीय (थ्री-डी) दृश्ये पाहिली जाऊ शकतात.
अशा प्रकारे सर्व स्पष्ट पणे दिसणे ही सर्जरीच्या क्षेत्रात एक महाक्रांती आहे. कारण जुन्या प्रकारच्या शस्त्रक्रियेमध्ये सर्जनला दिसणारे अवयवांचे दृश्य लहान चीरांमुळे खूप संकुचीत आणि मर्यादित असते.
थ्री-डी
कागदावर चौरस किंवा वर्तुळ काढण्याचा प्रयत्न करा. खूपच सोपे असते! आता कागदाच्या उलट्या बाजूला न पाहता तेच काढण्याचा प्रयत्न करा. थोडे कठीण, पण शक्य आहे.
आता एक ग्लास घ्या आणि न पाहता त्याच्या आत तळाशी लिहिण्याचा प्रयत्न करा. तुम्हाला एक लांब पेन लागेल. तुम्ही ओरखाडे करू शकाल परंतु अचूक लिहू शकणार नाही.
मणक्याची आणि मेंदूची शस्त्रक्रिया अतिशय क्लिष्ट आणि त्रिमितीय (थ्री-डी) आहे. ऑपरेट करायच्या भागाकडे सरळ पाहता येत नाही. अशा परिस्थितीत, सर्जिकल नेव्हिगेशन सिस्टीम फक्त ‘असली तर बरे’ नसतात, त्या ‘असल्याच पाहिजेत’ अशा असतात.
जे मेंदूला लागू होते ते पाठीच्या कण्यालाही लागू होते. मेंदूभोवती कवटी आणि आत ड्युरामेटर नावाचे कठीण आवरण असते. पाठीचा कणा कशेरूक आणि ड्युरामेटरने सुरक्षितपणे झाकलेला असतो. कवटी आणि मेंदूच्या शस्त्रक्रिये इतकेच पाठीच्या कण्याच्या शस्त्रक्रिया देखील सुरक्षितपणे करणे अति कठीण असते.
नेव्हिगेशन असिस्टेड स्पाइन सर्जरी हा तंत्रज्ञानाचा एक समूह आहे, जो ऑपरेशन दरम्यान सर्जनला रीअल-टाइममध्ये (त्याच वेळी), शस्त्रक्रियेच्या साधनांच्या संबंधात मणक्याच्या त्रिमितीय आणि आभासी प्रतिमांमध्ये प्रवेश करू देते. अचूकतेमुळे शस्त्रक्रियेचे परिणाम जास्त प्रमाणत सफळ होतात.
मणक्याशी संबंधित वेदनांमध्ये ‘प्रेशर पॉइंट’ म्हणजे चिमटीत अडकलेले मज्जातंतु (नर्व) व त्यामुळे होणार्या तीव्र वेदना हे होण्याचे कारण असते ‘स्लिप डिस्क’.कशेरुकाच्या स्तंभाच्या संरचनेत बदल झाल्यामुळे जेव्हा मज्जातंतु पाठीच्या कण्यातून बाहेर पडतात आणि कशेरुकी स्तंभांमधील लहान छिद्रांमधून जातात तिथे त्या सरकलेल्या गादीमुळे चिमटतात.
एकंदरीत, संगणक नेव्हिगेशन रीढ़ आणि मेंदूच्या रोगग्रस्त भागापर्यंत अगदी अचूकपणे पोहोचणे आणि ट्यूमर काढून टाकणे किंवा दाब किंवा आकुंचन अगदी अचूकपणे दुरुस्त करण्यात मदत करते.नमूद केल्याप्रमाणे, केवळ काही मिलीमीटर रुंद असलेल्या गाठी सुध्धा अशा प्रकारे काढल्या जाऊ शकतात.
नॅव्हिगेशनशिवाय एक्साइज केल्यास हेच ट्यूमर एक मोठी समस्या होतात. नॅव्हिगेशनशिवाय न्यूरोसर्जनने ऑपरेशन केल्यास लहान ट्यूमरच्या सभोवतालच्या निरोगी मेंदूच्या ऊती काढून टाकल्या जाण्याची शक्यता असते. त्यामुळे शस्त्रक्रियेनंतर कार्यक्षमतेमध्ये नक्कीच नुकसान होऊ शकते. शस्त्रक्रियेपूर्वी जी कार्ये करण्यात पेशंट पूर्णपणे समर्थ होता ती दैनंदिन कार्ये करण्याची क्षमता चुकीच्या शस्त्रक्रियेमुळे कमी होऊ शकते. अशाप्रकारे रुग्णाची गाठ काढून टाकली जात असली तरी, त्याच्या निरोगी मेंदूच्या ऊतींचा एक छोटासा भाग देखील जातो! न्यूरोसर्जरी अत्यंत अचूकतेने न केल्यास हीच किंमत मोजावी लागते.
सांगली मिरजेत प्रथम
सांगली-मिरजेतील समर्थ न्यूरो हॉस्पिटल हे मेंदू आणि मणक्याच्या शस्त्रक्रियांसाठी नेव्हिगेशन सिस्टिम असलेले या भागातील पहिले हॉस्पिटल आहे. हॉस्पीटलमध्येच सीटी स्कॅन असल्यामुळे, समर्थ न्यूरो हॉस्पिटलमध्ये जवळजवळ सर्व गुंतागुंतीच्या मेंदू आणि मणक्याच्या शस्त्रक्रिया सुरक्षितपणे केल्या जाऊ शकतात.
मेंदू आणि मणक्याच्या शस्त्रक्रियांमध्ये सुरक्षिततेबद्दल खूप चिंता असायची. पण आता अशा अचूक डायग्नोस्टिक मार्किंग सिस्टीममुळे मेंदू किंवा मणक्याच्या शस्त्रक्रियेची गरज असल्यास तुम्हाला पुण्य़ाला किंवा मुंबईला जाण्याची गरज नाही, सांगली-मिरजेतील समर्थ न्यूरो हॉस्पिटलमध्ये अशा शस्त्रक्रिया होऊ शकतात!
अल्झायमर रोग -2
Dr. Ravindra Patil
on
मे 16, 2022

अल्झायमर रोग -2
- By Dr. Ravindra Patil
- अल्झायमर रोग
अल्झायमर रोग म्हणजे काय?
अल्झायमर रोग हा एक मेंदूचा विकार आहे जो हळूहळू स्मरणशक्ती आणि विचार कौशल्ये आणि अखेरीस, सर्वात सोपी कार्ये पार पाडण्याची क्षमता नष्ट करतो.
हा रोग अनेक लोकांना होतो. भारतात दरवर्षी 10 लाखांहून अधिक केसेस होतात. सांगली-मिरज आणि कोल्हापूर सारख्या भारतातील मध्यम आकाराच्या शहरांच्या एकूण लोकसंख्येपेक्षा भारतात अल्झायमर रोगाने ग्रस्त लोकांची संख्या जास्त आहे !
आपल्यामध्ये असे अनेक लोक आहेत ज्यांना अल्झायमरचा त्रास आहे, अशा लोकांना कशाप्रकारे मदत करावी व त्यांच्याशी कसे वागावे हे समजून घेणे आवश्यक आहे. आपण केवळ मदत केली पाहिजे असे नाही तर त्यांच्यावर लक्ष ही ठेवले पाहिजे.
खाली दिलेली एक वास्तविक जीवन कथा काही अंतर्दृष्टी देऊ शकते.
खर्या आयुष्यातील एका अल्झायमर रुग्णाची कथा
अल्झायमर रोगाच्या रुग्णाच्या कथेबद्दल वाचून या रोगाबद्दल अधिक स्पष्टता येईल कारण वर नमूद केल्याप्रमाणे, हा वेदना, दुखापत, संसर्ग किंवा कर्करोगाचा आजार नाही. हा मेंदूचा हळूहळू नुकसान होत असलेला आजार असून त्याचा परिणाम रुग्ण आणि त्याचे अथवा तिचे कुटुंब, मित्र, शेजारी आणि समाज यांच्यावर ही होतो.
सुरेश [नाव बदलले आहे], 71 वर्षीय पुरुष. त्याला औषधांनी बरे न वाटणार्या नैराश्याच्या (डिप्रेशनच्या) लक्षणांमुळे त्याच्या फॅमिली डॉक्टरांनी मानसोपचार तज्ज्ञाकडे पाठवले होते. सुरेशच्या पत्नीने सांगितले की निवृत्तीनंतर सुमारे एक वर्षानंतर वयाच्या 68 व्या वर्षी तो बदलू लागला होता. ज्याचा त्याने आयुष्यभर आनंद घेतला होता आशा दोन गोष्टी म्हणजे पत्ते खेळणे आणि मित्रांसोबत बाहेर जाणे त्याने बंद केले होते. तो घराबाहेर जाण्यास अजिबा तयार नसायचा. त्याने बाहेर जाऊन इतरांना भेटण्यास स्पष्ट नकार दिला. तो दिवसभर सोफ्यावर बसून टीव्ही पाहत असे किंवा डुलकी घेत असे. त्याच्या पत्नीने सांगितले की तो त्याच्या सामान्य सात तासांऐवजी तो दर रोज 10-13 तास झोपतो.
त्यांच्या पत्नीला काळजी वाटली की सेवानिवृत्तीमुळे सुरेशला नैराश्य आले होते आणि तिने आपल्या चिंता त्यांच्या फॅमिली डॉक्टरांना सांगितल्या होत्या. त्यांच्या डॉक्टरांनी सहमती दर्शवली आणि एंटिडप्रेसेंट लिहून दिले. सुरेशची लक्षणे औषधोपचाराने सुधारली नाहीत आणि त्यानंतर डॉक्टरांनी त्याला मानसिक तपासणीसाठी पाठवले.
सुरेशच्या धाकट्या भावांना मोठे नैराश्य होते ज्यावर मनोचिकित्सा आणि अँटीडिप्रेसंट औषधांनी उपचार केले गेले होते. त्याच्या आईला वयाच्या ७० च्या दशकात स्मृतिभ्रंश झाला होता. ही कौटुंबीक कारणे सुरेशचे निदान करण्यात महत्त्वाची होती.
सुरेशने कॉलेजमधून इंजिनीअरिंगची पदवी घेतली होती. कॉर्पोरेट मॅनेजर म्हणून त्यांनी यशस्वी व्यावसायिक जीवन व्यतीत केले आणि तो वयाच्या 67 व्या वर्षी सेवानिवृत्त झाला. त्यांच्या लग्नाला 45 वर्षे झाली होती. त्यांना वैवाहिक जीवनात कोणतीही मोठी समस्या नव्हती. या जोडप्याला दोन मुले आणि पाच नातवंडे होती. या सर्वांची प्रकृती उत्तम होती. त्यामुळे सुरेशचे मानसिक संतुलन हरवून मानसिक रीते आजारी पडण्याचे कोणतेही कारण नव्हते. 70 वर्षांता होईपर्यंत तो आउटगोइंग, उत्साही आणि व्यवस्थित होते. मात्र 77 वर्षांनंतर त्यांनी नेहमीच उपभोगलेले चांगले आयुष्य त्याने गमावले होते.
सुरेशला अनेक वर्षांपासून उच्च रक्तदाब आणि उच्च कोलेस्टेरॉलचा त्रास होता आणि या परिस्थितीसाठी ते औषधे घेत होते आणि त्यांनी त्याला त्या बाबतीत बरे वाटले होते.
मानसोपचार तज्ज्ञांनी त्यांची तपासणी केली. यावरून असे दिसून आले की तो सावध आणि सहकार्य करणारा होता आणि त्याचे बोलणे स्थिर पण हळू होते. पण सुरेशकडे भावनिक अभिव्यक्तीची मर्यादा होती. त्याने दुःखी किंवा अपराधीपणाची भावना नाकारली. त्याला वाटले की तो खूप लवकर निवृत्त झाला आहे व त्यामुळे तो आजारी असतो. त्याच्या बायकोला त्याची काळजी वाटत होती याची त्याला जाणीव होती. सुरेशने स्वीकारले की त्याच्यात उत्साह व शक्ति कमी आहे आणि म्हणूनच तो अलीकडच्या काळात कमी सक्रिय होता. निवृत्तीनंतर झालेलल्या नकारात्मक बदलांना त्याने दोष दिला.
मानसोपचार तज्ज्ञांच्या तपासणीदरम्यान, सुरेश ते वर्ष कोणते होते ते सांगू शकला, परंतु त्या दिवशी कोणता महिना होता किंवा कोणता दिवस होता हे त्या माहित नव्हते. त्याला अनेक वस्तू दाखविण्यात आल्या, त्याने दोन मिनिटांनंतर तीनपैकी फक्त एका वस्तूचे नाव दिले. त्याने पाच पैकी तीन वजावाक्या बरोबर केल्या. तो त्याच्या सभोवतालच्या चार सामान्य वस्तूंना अचूक नावे देऊ शकला. त्याने चूक न करता एक लांबलचक वाक्य पुन्हा म्हणून दाखवले. कागद आणि पेन्सिलने त्याला घड्याळाचे चित्र काढता आले. त्याने घड्याळाचे आकडे देखील बरोबर काढले. पण दोन वाजून 10 मिनिटे वेळ दाखवण्यासाठी त्याला घड्याळाचे काटे कुठे असतील हे चित्रात दाखवता आले नाही.
या चाचण्यांसह इतर अनेक चाचण्यांमुळे मानसोपचार तज्ज्ञांना सुरेशला अल्झायमर रोगाचे निदान करण्यात मदत झाली. सध्या काही औषधांशिवाय कोणताही उपचार नसल्यामुळे सुरेशच्या पत्नी आणि मुलांना त्याच्या बिघडलेल्या मानसिक स्थितीशी जुळवून घ्यावे लागता आहे.
जसजसा वेळ निघून गेला, सुरेश हळूहळू त्याच्या आजूबाजूच्या वातावरणापासून दूर होत गेला. त्याच्या ढासळत्या प्रकृतीची त्याला पर्वा नव्हती. हेअर कटिंग सलूनमध्ये जाऊन तो घरचा पत्ता विसरला. त्याला एक ओळखपत्र देण्यात आले ज्यामध्ये त्याचे नाव व पत्ता दर्शविला होता आणि त्यामुळे लोकांना त्याला परत आणण्यास मदत झाली. एकदा तो ‘नो एंट्री’ झोनमध्ये फिरताना आढळल्याने त्याला पोलीस ठाण्यात नेण्यात आले.
सुरेशला कुटुंबियांच्या उपस्थितीत पन्नास साठ वर्षांपूर्वीचे खूप जुने अनेक प्रसंग आठवायचे. कोणीही नागपूर शहराचा उल्लेख केला की तो म्हणायचे, माझी लेक (मुलगी) तिथे राहते. दुःखाची गोष्ट म्हणजे नागपूरचा उल्लेख करणारी व्यक्ती त्यांचीच मुलगीच होती.
अल्झायमर रोगाच्या रुग्णांना त्यांच्या जोडीदाराने किंवा कुटुंबाने पाठिंबा दिल्यास रोगी आरामदायी आयुष्य जगू शकतात. कौटुंबिक किंवा एखद्या वृध्धाश्रमात राहण्या शिवाय अशा रोग्यांना गत्यंतर नसते. सतत सपोर्ट मिळणे हेच अल्झायमर रोगाच्या रुग्णांना मदत करू शकते.
अल्झायमर रोग -1
Dr. Ravindra Patil
on
मे 16, 2022

अल्झायमर रोग -1
- By Dr. Ravindra Patil
- अल्झायमर रोग
अल्झायमर रोग म्हणजे काय?
अल्झायमर रोग हा एक मेंदूचा विकार आहे जो हळूहळू स्मरणशक्ती आणि विचार कौशल्ये आणि अखेरीस, सर्वात सोपी कार्ये पार पाडण्याची क्षमता नष्ट करतो.
हा रोग अनेक लोकांना होतो. भारतात दरवर्षी 10 लाखांहून अधिक केसेस होतात. सांगली-मिरज आणि कोल्हापूर सारख्या भारतातील मध्यम आकाराच्या शहरांच्या एकूण लोकसंख्येपेक्षा भारतात अल्झायमर रोगाने ग्रस्त लोकांची संख्या जास्त आहे !
हे समजले पाहिजे की अल्झायमर रोग हा केवळ एकच व्यक्तीला होणारा त्रास नाही. अल्झायमर रुग्णाचे कुटुंब आणि अल्झायमर रुग्णाचे मित्र आणि शेजारी देखील रुग्णामुळे अल्झायमर रोग अनुभवतात. कारण रुग्णाची वागणूक सहन करावी लागते आणि रुग्णाच्या आजूबाजूच्या लोकांना रूग्णाची सतत मदत करावी लागते. कारण अल्झायमर हा आजार ताप, वेदना, कर्करोग किंवा तुटलेले हाड यासारखे नाही. हा एक असा आजार आहे ज्यामध्ये रुग्णाची मानसिक क्षमता आणि वागणूक बदलते. अल्झायमरचे अनेक रुग्ण ६५ वर्षे किंवा त्याहून अधिक वयाचे असतात.
अल्झायमर रोगाची लक्षणे आहेत: विचार, लक्षात ठेवणे, तर्क करणे आणि वागणे यात बदल. सर्व लक्षणे एकत्रितपणे “डिमेंशिया” म्हणून ओळखली जातात. म्हणूनच अल्झायमरला कधीकधी ‘डिमेंशिया’ असे संबोधले जाते. इतर रोग आणि परिस्थितींमुळे देखील स्मृतिभ्रंश होतो, परंतु अल्झायमर हे वृद्ध लोकांमध्ये डिमेंशियाचे सर्वाधिक सापडणारे कारण आहे.
अल्झायमर रोग हा वृद्धत्वाचा सामान्य भाग नाही. हा मेंदूतील गुंतागुंतीच्या बदलांचा परिणाम आहे जो लक्षणे दिसण्यापूर्वी अनेक वर्षे सुरू होतात आणि मेंदूच्या पेशी आणि त्यांचे कनेक्शन नष्ट होतात.
ज्या डॉक्टर शास्त्रज्ञाने या आजाराचे प्रथम वर्णन केले ते म्हणजे अॅलोइस अल्झायमर [१८६४-१९१५]. ते जर्मन मानसोपचारतज्ज्ञ आणि न्यूरोपॅथॉलॉजिस्ट होते व एमिल क्रेपेलिन नामक डॉक्टरचे सहकारी होते. ‘प्रिसेनाइल डिमेंशिया’ चे पहिले प्रकाशित प्रकरण ओळखण्याचे श्रेय अल्झायमरला जाते. अॅलॉइस अल्झायमरच्या मृत्यू नंतर क्रेपेलिनने हा डिमेंशिया असलेल्या आजाराला अल्झायमर रोग असे नाव दिले.
Table of Contents
डिमेंशियाचे विविध प्रकार
अल्झायमर रोग
तथापि, डिमेंशियाचे इतर प्रकार आहेत. रुग्णाला अल्झायमर रोगाचा रुग्ण म्हणण्यापूर्वी खालील रोगांच्या रोग्यांना वगळले पाहिजे.
रक्तवहिन्यांमुळे स्मृतिभ्रंश
डिमेंशियाचे निदान झालेल्या सुमारे 17% लोकांना रक्तवहिन्यांमुळे स्मृतिभ्रंश असु शकतो. 65 पेक्षा जास्त वयोगटातील हा स्मृतिभ्रंशाचा दुसरा सर्वाधिक प्रकार आहे.
फ्रंटोटेम्पोरल डिमेंशिया
फ्रंटोटेम्पोरल डिमेंशिया हा 65 वर्षांखालील लोकांमध्ये तिसरा सर्वात सामान्य स्मृतिभ्रंश आहे, परंतु 65 पेक्षा जास्त वयोगटात तो कमी होतो.
मिश्र स्मृतिभ्रंश
स्मृतिभ्रंश असलेल्या प्रत्येक दहापैकी किमान एकाला एकापेक्षा जास्त प्रकार किंवा मिश्र स्मृतिभ्रंश असल्याचे निदान होते.
अल्कोहोल संबंधित मेंदूचे नुकसान
अल्कोहोलशी संबंधित मेंदूचे नुकसान दीर्घकाळापर्यंत जास्त प्रमाणात मद्यपान केल्याने होते.
पोस्टरियर कॉर्टिकल ऍट्रोफी
पोस्टरियर कॉर्टिकल ऍट्रोफी हा स्मृतिभ्रंशाचा एक दुर्मिळ प्रकार आहे जो सामान्यतः 50 ते 65 वयोगटातील लोकांमध्ये विकसित होतो आणि अनेकदा त्यांच्या दृष्टीवर विपरीत परिणाम होतो.
हंटिंग्टन रोग
हंटिंग्टन रोग हा गुणसूत्र 4 वरील सदोष जनुकामुळे होणारा एक अनुवांशिक विकार आहे. हंटिग्टन नावाचे प्रथिन सहसा चेतापेशींच्या विकासास मदत करते परंतु जेव्हा ते दोषपूर्ण असते तेव्हा ते त्याऐवजी त्यांना हानी पोहोचवू शकते आणि हे मुख्यतः मेंदूच्या हालचाली, शिकणे, आकलनशक्तीसाठी जबाबदार असलेल्या भागात होते. भावना (बेसल गॅंग्लिया आणि सेरेब्रल कॉर्टेक्स). हंटिंग्टन रोग हा प्रामुख्याने मोटर फंक्शनची स्थिती आहे असे मानले जाते – म्हणजेच, त्याचा परिणाम व्यक्तीच्या हालचालीवर होतो. परंतु मेंदूला नुकसान होऊ शकते जे डिमेंशियामध्ये विकसित होऊ शकते.
हंटिंग्टन रोगाची पहिली चिन्हे ३०-५० वर्षे वयोगटात अधिक दिसून येतात परंतु सध्याचे संशोधन असे दर्शविते की सुमारे १०% केस ६० वर्षानंतर आणि ५-१०% केस १८ वर्षांखालील आहेत. (या रोगाला ‘किशोरावस्थेतील हंटिंग्टन रोग’ म्हणतात).
पार्किन्सन रोग
असा अंदाज आहे की पार्किन्सन्स रोग 500 पैकी 1 व्यक्तिला प्रभावित करतो, व सामान्यतः 50 वर्षांपेक्षा जास्त वयाच्या लोकांमध्ये आढळतो. पार्किन्सन रोग ही एक अशी स्थिती आहे ज्यामध्ये सब्सटॅनिया नायाग्रा नावाचा मेंदूचा एक भाग चेतापेशी गमावतो. चेतापेशींच्या या नुकसानामुळे डोपामाइन नावाचा पदार्थ कमी होतो जो शरीराच्या हालचालींच्या नियमनासाठी महत्त्वाचा असतो. डोपामाइनची पातळी कमी झाल्यामुळे व्यक्तीच्या हालचाली मंद होतात. पार्किन्सन्सचे निदान झालेल्या बहुतेक लोकांना स्मृतिभ्रंश होत नाही. पण पार्किन्सन रोग असलेल्या एक तृतीयांश रुग्णांना सहसा नंतरच्या टप्प्यात स्मृतिभ्रंश होतो. याला ‘पार्किन्सन्स डिसिज विथ डिमेंशिया’ असे म्हणतात आणि त्याला लेवी बॉडी डिमेंशिया असेही संबोधले जाऊ शकते. पार्किन्सन रोगाचे निदान झालेल्या लोकांपैकी सुमारे एक पंचमांश लोक 40 वर्षांपेक्षा कमी वयाचे आहेत परंतु 50 वर्षा पेक्षा जास्त वयाच्या लोकांमध्ये हा रोग अधिक प्रमाणात होतो.
लेवी बॉडी स्मृतिभ्रंश
लेवी बॉडी डिमेंशिया ही एक प्रगतीशील स्थिती आहे जी हालचाल आणि मोटर नियंत्रणावर परिणाम करते. हे पार्किन्सन रोगाशी संबंधित असू शकते.
अल्झायमर कशामुळे होतो?
थोड्या लोकांमध्ये फॅमिलीअल अल्झायमर रोग (FAD) नावाचा वारसा असतो जो कुटुंबात चालणाऱ्या सदोष जनुकामुळे होतो. FAD असणा-या लोकांमध्ये साधारणपणे 65 वर्षे वयाच्या आधी वयाच्या 40 किंवा 50 च्या दशकात लक्षणे दिसून येतात,.
डाऊन सिंड्रोम आणि इतर शिकण्याची अक्षमता असलेल्या रुग्णांना देखील लहान वयात डिमेंशिया होऊ शकतो. जर डाउन सिंड्रोम असलेल्या लोकांना स्मृतिभ्रंश झाला, तर तो सामान्यतः अल्झायमर रोग असतो.
अल्झायमर रोगाचे नेमके कारण माहित नाही परंतु आपल्याला माहित आहे की मेंदूमध्ये अमायलोइड (प्लाक्स) आणि टाऊ (टॅंगल्स) या दोन प्रथिनांमुळे ‘प्लाक्स’ आणि ‘टँगल्स’ तयार होतात.
एमायलोइड हे नैसर्गिकरित्या उद्भवणारे प्रथिन आहे जे अद्याप न समजू शकलेल्या कारणांमुळे खराब होते व बीटा एमायलोइड तयार करते, जे मेंदूच्या पेशींसाठी विषारी असते. मेंदूमध्ये प्लाक्स तयार होतात आणि त्यात मृत पेशी आणि अमायलोइड प्रोटीन असतात.
ताऊ प्रथिन मेंदूमध्ये नैसर्गिकरित्या उद्भवते आणि मेंदूच्या पेशींना एकमेकांशी संवाद साधण्यास मदत करते परंतु अद्याप समजू शकलेले नसलेल्या कारणास्तव ते बिघडू शकते आणि त्यांच्या ‘गुठळ्या होतात’, ज्यामुळे मेंदूच्या काही पेशींचा मृत्यू होतो.
अल्झायमरचे निदान झालेल्या लोकांच्या मेंदूतील एसिटाइलकोलीन नावाचे रसायन देखील कमी होऊ शकते. मेंदूच्या पेशींपर्यंत (ज्याला न्यूरॉन्स म्हणतात) माहिती घेण्यासाठी रासायनिक संदेशवाहक म्हणून Acetylcholine कार्य करते, त्यामुळे या रसायनात घट झाल्यामुळे माहिती प्रभावीपणे प्रसारित होत नाही.
अल्झायमर कसा विकसित होतो?
अल्झायमर खूप हळूहळू विकसित होतो. संशोधन असे सूचित करते की एखाद्या व्यक्तीमध्ये अल्झायमर रोगाची लक्षणे दिसू लागण्यापूर्वी दहा वर्षांपर्यंत मेंदूमध्ये बदल होऊ शकतात. लक्षणे सुरुवातीला सौम्य असतात आणि कालांतराने हळूहळू वाढतात. यामध्ये खालील लक्षणे समाविष्ट असू शकतात:
- स्मरणशक्ती समस्या हे अल्झायमरच्या पहिल्या लक्षणांपैकी एक असते. लक्षणे व्यक्तीपरत्वे बदलतात.
- मनाचा गोंधळ होणे.
- लोक किंवा वस्तू ओळखण्यात अडचण.
- भूतकाळातील घटनांची चांगली आठवण असताना अलीकडील घटना लक्षात ठेवण्यात अडचण
- दिशाभूल.
- निर्णय घेण्याची शक्ती कमकुवत होते. योग्य निर्णय घेण्यावर दुष्परिणाम करू शकतात.
- चिंता आणि / किंवा आक्रमकता वाढणे.
- वस्तू हरवणे किंवा त्यांना चुकीच्या ठिकाणी चुकीच्या पध्दतीने ठेवणे.
- मनःस्थिती आणि व्यक्तिमत्व बदलते.
- व्यक्तीच्या वर्तनात बदल होतो.
- एकाग्रता कमी होतो.
- संघटना कौशल्य बिघडते.
- निर्णय घेणे, समस्या सोडवणे, नियोजन आणि कार्ये क्रमबद्ध करण्यात समस्या येतात.
- प्रश्नांची पुनरावृत्ती करणे.
- हळु बोलणे, गोंधळणे, वारंवार बोलणे.
- सामान्य दैनंदिन कामे पूर्ण करण्यासाठी जास्त वेळ लागतो.
- पैसे हाताळण्यात आणि बिले भरण्यात चुका होतात.
- दृष्टी आणि अवकाशीय समस्या, जसे की त्यांच्या सभोवतालच्या जागेची जाणीव कमी होते.
- भटकणे आणि हरवणे, या मुळे अल्झायमर रोग्यांना गळ्यात आय कार्ड देणे योग्य ठरते.
- कुटुंब आणि मित्रांपासून विरक्त होणे.
- शब्द शोधणे, किंवा समान वयाच्या इतर लोकांपेक्षा शब्द शोधण्यात अधिक समस्या होते.
अल्झायमरचे निदान कसे केले जाते?
डॉक्टर आरोग्याबद्दल प्रश्न विचारू शकतात, संज्ञानात्मक चाचण्या घेऊ शकतात आणि अल्झायमर रोग असलेल्या व्यक्तीचे निदान करायचे की नाही हे निर्धारित करण्यासाठी मानस वैद्यकीय चाचण्या करू शकतात. एखाद्या व्यक्तीला अल्झायमर आहे असे डॉक्टरांना वाटत असल्यास, ते त्या व्यक्तीला पुढील मूल्यांकनासाठी न्यूरॉलॉजिस्ट सारख्या तज्ञाकडे पाठवू शकतात. निदान करण्यात मदत करण्यासाठी विशेषज्ञ अतिरिक्त चाचण्या करू शकतात, जसे की मेंदूचे सी.टी. स्कॅन किंवा सेरीब्रो-स्पाइनल फ्लुइडच्या पॅथॉलॉजी प्रयोगशाळेच्या चाचण्या. या चाचण्या रोगाची चिन्हे मोजतात, जसे की मेंदूच्या आकारात बदल किंवा विशिष्ट प्रथिनांची पातळी.
उपचार: अल्झायमर रोगाच्या परिणामांवर नियंत्रण करणे
अल्झायमर रोगावर सध्या कोणताही इलाज नाही.
तथापि, अशी काही औषधे आहेत जी काही लक्षणे कमी करण्यात मदत करू शकतात आणि जीवन थोडे सोपे करू शकतात. या औषधांमुळे काही लोकांमध्ये अल्झायमर रोगाची प्रगती थोड्या काळासाठी मंद होऊ शकते, परंतु ती स्थिती रोगाला प्रतिबंधित करीत नाही किंवा बरा ही करत नाही.
अल्झायमर असलेल्या लोकांना कोलिनेस्टेरेस इनहिबिटर नावाची औषधे लिहून दिली जाऊ शकतात. तीन पर्याय आहेत: डोनेपेझिल, रिवास्टिग्माइन किंवा गॅलँटामाइन
ही औषधे एकाग्रता सुधारू शकतात, ज्यामुळे स्मरणशक्ती, विचार आणि भाषेत मदत होते. हे परिणाम अंदाजे सहा ते 12 महिने टिकू शकतात, जरी आता असे काही पुरावे आहेत की फायदे खूप जास्त काळ टिकू शकतात. ते मेंदूतील चेतापेशींमधील संप्रेषणास समर्थन देतात आणि एसिटिलकोलीन नावाच्या न्यूरोट्रांसमीटर रसायनाचे विघटन रोखतात.
अल्झायमर रोगाच्या मध्यम ते गंभीर अवस्थेत वरील औषधांपैकी एकाच्या बरोबरीने मेमँटिन नावाचे दुसरे औषध देखील लिहून दिले जाऊ शकते. हे औषध मेंदूतील अतिरिक्त ग्लूटामेटचे परिणाम अवरोधित करते. मेमंटाइन स्मृती, तर्क, भाषा आणि लक्ष देण्यास मदत करू शकते.
यू.एस. फूड अँड ड्रग अॅडमिनिस्ट्रेशन (FDA) ने मंजूर केलेली आणखी बरीच औषधे आहेत जी वर्तणुकीशी संबंधित लक्षणे व्यवस्थापित करण्यासाठी व रोगाची काही लक्षणे व्यवस्थापित करण्यात मदत करू शकतात. 2021 मध्ये, FDA ने अल्झायमर असलेल्या लोकांच्या मेंदूमध्ये असामान्यपणे जमा होणार्या प्रोटीन बीटा-अॅमाइलॉइडला लक्ष्य करणार्या अॅडुकॅनुमॅब या नवीन औषधासाठी खूप लवकर मान्यता प्रदान केली. नवीन औषधे अॅमिलॉइडचे साठे कमी करण्यास मदत करतात, परंतु त्यामुळे संज्ञानात्मक घट किंवा स्मृतिभ्रंश यांसारख्या क्लिनिकल लक्षणे किंवा परिणामांमध्ये सुधारणा झाल्याचे अद्याप दिसून आलेले नाही.
अल्झायमरच्या सुरुवातीच्या किंवा मध्यम अवस्थेत असलेल्या लोकांसाठी बहुतेक औषधे सर्वोत्तम कार्य करतात. संशोधक या रोगाला विलंब किंवा प्रतिबंध करण्यासाठी तसेच त्याच्या लक्षणांवर उपचार करण्यासाठी इतर औषधोपचार आणि औषधां शिवाय इतर हस्तक्षेप करून उपचार करण्याचा शोध घेत आहेत.
अल्झायमरचे टप्पे काय आहेत?
कालांतराने अल्झायमरचा आजार हळूहळू वाढत जातो. हा रोग असलेले लोकांची तब्बेत वेगवेगळ्या वेगाने आणि अनेक टप्प्यात खालावत जाते. थोडा काळ लक्षणे वाईट होऊ शकतात आणि नंतर सुधारूही शकतात, परंतु जोपर्यंत रोगावर प्रभावी उपचाराचे शोध लागत नाहीत, तोपर्यंत रोगाच्या कालावधीत रोग्याची मानसिक क्षमता कमी कमी होत जाते.
अल्झायमरचा प्रारंभिक टप्पा म्हणजे जेव्हा एखाद्या व्यक्तीला स्मरणशक्ती कमी होते आणि इतर संज्ञानात्मक अडचणी येऊ लागतात. ही लक्षणे रुग्णाच्या कुटुंबाला हळूहळू दिसून येतात. रोगी या टप्प्यात असतांना अल्झायमर रोगाचे निदान केले जाते.
अल्झायमरच्या मधल्या टप्प्यात, मेंदूच्या त्या भागात नुकसान होते की जो भाषा, तर्क, संवेदना प्रक्रिया आणि जागरूक विचार नियंत्रित करतो. या टप्प्यातील लोकांना कुटुंबीय आणि मित्रांना ओळखण्यात गोंधळ आणि त्रास होऊ शकतो.
अल्झायमरच्या पुढच्या अवस्थेत, रोगी योग्य प्रकारे संवाद करू शकत नाहीत. दैनंदिन जीवनासाठी रोग्यांना इतरांवर अवलंबून असावे लागते. हळुहळु शरीर सुस्तावत जाते व त्या नंतर बहुतेक सर्व वेळ अंथरुणावर झोपून रहावे लागू शकते.
एखादी व्यक्ती किती काळ जगू शकते हे नक्की नसते. निदान झाल्यावर एखादी व्यक्ती 80 पेक्षा जास्त वयाची असल्यास तीन किंवा चार वर्षे जगू शकते. पण जर ती व्यक्ती वयाने लहान असेल तर 10 किंवा त्याहून अधिक वर्षे जगू शकते. अल्झायमर रोगाने ग्रस्त वृद्ध प्रौढांना त्यांचे आयुष्याच्या शेवटी त्यांची कोण काळजी घेईल हे माहित असणे आवश्यक आहे. अल्झायमर रोगाच्या निदानानंतर रोग्यांची विचार करण्याची आणि बोलण्याची क्षमता पूर्ण पणे कमी होण्याआधी, शक्य तितक्या लवकर, कारी तरी सोय करणे आवश्यक असते.
सौम्य संज्ञानात्मक कमजोरी म्हणजे काय?
सौम्य संज्ञानात्मक अशक्ति किंवा Mild cognitive impairment [MCI] ही अशी स्थिती आहे ज्यामध्ये लोकांना त्यांच्या वयानुसार सामान्य लोकांपेक्षा जास्त स्मरणशक्ती गुमावण्याच्या समस्या असतात परंतु तरीही ते लोक त्यांचे सामान्य दैनंदिन क्रियाकलाप पार पाडण्यास सक्षम असतात. एखाद्या व्यक्तीला MCI आहे की नाही हे पाहण्यासाठी डॉक्टर विचार, स्मरणशक्ती आणि भाषा यांच्या चाचण्या करू शकतात. MCI असलेल्या लोकांना अल्झायमर रोग होण्याचा धोका जास्त असतो, त्यामुळे MCI असल्यास डॉक्टर किंवा तज्ञांना नियमितपणे भेटणे महत्वाचे आहे.
तुम्हाला MCI असल्यास तुम्ही काय करू शकता?
तुम्हाला स्मृती समस्या किंवा इतर लक्षणांबद्दल काळजी वाटत असल्यास, तुमच्या डॉक्टरांना भेटा. तुम्हाला किंवा तुमच्या ओळखीच्या कोणाला नुकतेच निदान झाले असल्यास, शक्य तितक्या लवकर एखाद्या नामवंत न्यूरो-फिजिशियन किंवा न्यूरोसर्जनचा सल्ला घ्या.
पार्किन्सन रोग – 2
Dr. Ravindra Patil
on
एप्रिल 12, 2022

पार्किन्सन रोग – 2
गेल्या लेखात आपण पार्किन्सन रोगाची माहिती घेतली. पार्किन्सन रोग एक सतत वाढत जाणारा मज्जासंस्थेचा रोग आहे. यात शरीर व हात सतत थरथरतात व हालचाल, अभिव्यक्ती आणि वेग इत्यादींवर परिणाम होतो.
या भागात त्या साठी शस्त्रक्रियेचा उपचार आणि पार्किन्सन्स आजारासह जगण्याविषयी माहिती देत आहोत.
Table of Contents
सर्जिकल उपचार
पार्किन्सन रोगासाठी शस्त्रक्रिया म्हणजे ‘डीप ब्रेन स्टिम्युलेशन’ [DBS]. यात सर्जन मेंदूमध्ये इलेक्ट्रोड इम्प्लांट करतात. इलेक्ट्रोड्सची दुसरी टोके कॉलरबोनजवळ रुग्णाच्या छातीत बसवलेल्या जनरेटरशी जोडलेली असतात. यामुळे पार्किन्सन रोगाची लक्षणे कमी होऊ शकतात.
DBS लेव्होडोपावरील अनियंत्रित आणि चढ–उतार प्रतिक्रियांवर नियंत्रण ठेवण्यासाठी किंवा औषधांच्या समायोजनाने सुधारत नसलेल्या डिस्कायनेसियावर नियंत्रण ऑपरेशन उपयोगी असते.
डीबीएस पार्किन्सन रोग जास्त वाढलेल्या रुग्णांना केले जाते, विशेष करून ज्यांना लेवोडोपा या औषधाचा परिणाम अस्थिर होतो. डीबीएस औषधोपचारातील चढउतार स्थिर करू शकते, डिस्कायनेसिया, थरथर, स्यायुंचा कडकपणा आणि हालचाली कमी करू शकते. DBS सर्जरीचे धोके म्हणजे संसर्ग, सेरेब्रोव्हस्कुलर स्ट्रोक किंवा ब्रेन हॅमरेज आहेत पण ते क्वचित होतात.
जीवनशैलीतील बदल आणि घरगुती उपचार
पार्किन्सन रोगात कोणतेही अन्न किंवा पदार्थांचे मिश्रण मदत करते असे सिद्ध झाले नसले तरी काही खाद्यपदार्थ लक्षणे कमी करण्यास मदत करू शकतात. पार्किन्सन रोगासाठी घरगुती उपचारांमध्ये समाविष्ट आहे, जास्त फायबर असलेले अन्न खाणे आणि पुरेशा प्रमाणात पाणी पिणे हे नक्कीच फायदा करते आणि पार्किन्सन्स रोगामध्ये अनेक लोकांना होत असलेली बद्धकोष्ठता (मलावरोध) टाळण्यास मदत करू शकते. जर उत्तम संतुलित आहारा घेतला तर त्या मुळे ओमेगा–३ फॅटी अॅसिडही मिळते, जे पार्किन्सन रोगाच्या रुग्णांसाठी फायदेशीर ठरते.
व्यायाम
व्यायामामुळे रुग्णाच्या स्नायूंची ताकद, लवचिकता आणि संतुलन वाढू शकते. हे निरोगीपणाची भावना सुधारण्यास आणि नैराश्य कमी करण्यास देखील मदत करते. सर्वोत्तम व्यायाम म्हणजे चालणे, पोहणे, बागकाम, नृत्य, वॉटर एरोबिक्स किंवा स्ट्रेचिंग.
पार्किन्सन रोगामुळे संतुलन बिघडू शकते, ज्यामुळे सामान्य चालणे कठीण होते. व्यायामामुळे चाल सुधारू शकते. रुग्णांनी खालील विशेष सूचना लक्षात ठेवाव्या:
एकदम अचानक हालचाल करू नका
जेव्हा तुम्ही चालत असाल तेव्हा तुमची टाच प्रथम जमिनीवर टेकवण्याचा प्रयत्न करा. चुळबूळ टाळा, ताठ चाला, चालताना समोर पहा, जमिनीकडे पाहून चालू नका.
खाली पडणे टाळा
पार्किन्सन्सच्या नंतरच्या टप्प्यातील रुग्ण अधिक सहजपणे पडू शकतात. पडणे टाळण्यासाठी, हे करा:
- चालताना, तुमच्या पायावर तुमचे शरीर फिरवण्याऐवजी चालता चालता यू–टर्न घ्या.
- तुमचे वजन दोन्ही पायांमध्ये समान रीतीने वितरित करा, आणि झुकू नका किंवा वाकू नका.
- चालताना वस्तू घेऊन चालणे टाळा.
- मागे फिरणे टाळा.
दैनंदिन जीवनातील क्रियाकलाप
दैनंदिन जीवनातील क्रियाकलाप – जसे की कपडे घालणे, खाणे, आंघोळ करणे आणि लिहिणे – पार्किन्सन रोग असलेल्या लोकांसाठी कठीण असू शकते. व्यावसायिक थेरपिस्ट यात मदत करू शकतात.
पार्किन्सनसाठी पर्यायी औषध
सहाय्यक उपचारांमुळे पार्किन्सन रोगाची काही लक्षणे आणि कॉम्प्लिकेशन्स कमी होण्यास मदत होते. वेदना, थकवा आणि नैराश्य वगैरे लक्षणे वैद्यकीय उपचार आणि सहाय्यक उपचार बरोबर घेतल्यास अधीक फायदा होतो.
- मसाज केल्याने स्नायूंचा ताण कमी होतो आणि आराम मिळू शकतो.
- ताई–ची हा चिनी व्यायामाचा एक प्राचीन प्रकार आहे. हे मंद, वाहत्या हालचालींचा वापर करते ज्यामुळे लवचिकता, संतुलन आणि स्नायूंची ताकद सुधारू शकते आणि पडणे टाळण्यास मदत होऊ शकते.
- हळुवार स्ट्रेचिंग हालचाली आणि योगासने करून लवचिकता आणि संतुलन वाढू शकते.
- ध्यान, ज्यामध्ये रुग्ण त्याचे/तिचे मन एखाद्या कल्पना किंवा प्रतिमेवर केंद्रित करतो, असे ध्यान केल्याने तणाव आणि वेदना कमी होऊ शकतात आणि रूग्णाचे आरोग्य सुधारू शकते.
- रूग्णाने एखादा पाळीव कुत्रा किंवा एखादे पाळीव मांजर ठेवल्यास लवचिकता आणि हालचाल वाढू शकते आणि भावनिक आरोग्य सुधारू शकते.
पार्किन्सन रोगाच्या समस्यांचा सामना करणे
रुग्णांना कधीकधी राग येणे किंवा अति निराश होणे सामान्य आहे, कारण चालणे, बोलणे आणि खाणे अशा सामान्य गोष्टी देखील कठीण होतात आणि जास्त वेळ घेतात.
उदासीनते साठी अँटीडिप्रेसंट औषधे लक्षणे कमी करण्यास मदत करतात.
कुटुंब आणि मित्र हे रुग्णांसाठी सर्वोत्तम समर्थन गट आहेत. सपोर्ट ग्रुप रुग्ण आणि त्यांच्या कुटुंबियांना अशाच परिस्थितीतून जात असलेल्या लोकांना शोधण्यासाठी मदत देतात आणि त्यामुळे रूग्णाला खूप मदत होते. दीर्घकालीन पार्किन्सन रोग असलेल्या लोकांसोबत काम करण्यासाठी प्रशिक्षित मानसशास्त्रज्ञ किंवा सामाजिक कार्यकर्ते उपलब्ध असल्यास खूप मदत होते.
डॉक्टरच्या भेटीची तयारी
विचारण्यासारखे बरेच काही असल्यामुळे डॉक्टरना भेटण्याआधी भेटीची तयारी करणे अति आवश्यक आहे.
- तुम्ही ज्या कारणासाठी अपॉइंटमेंट घेतली आहे त्या कारणांशिवाय इतर लक्षणे तुम्हाला जाणवत असल्यास त्याविषयी विचारण्याचे प्रश्न लिहा.
- मुख्य वैयक्तिक माहिती लिहा. कोणतेही मोठे ताण किंवा अलीकडील जीवनातील बदलांविषयी लिहा.
- तुम्ही घेत असलेल्या सर्व औषधे, जीवनसत्त्वे आणि पूरक आहारांची यादी तयार ठेवा.
- कुटुंबातील एखादा सदस्य किंवा मित्र रुग्णासोबत असावा. काहीवेळा रुग्णाला सल्लामसलत दरम्यान डॉक्टरांनी दिलेली सर्व माहिती लक्षात ठेवणे कठीण होऊ शकते. जर कोणी सोबत असेल, तर ती व्यक्ति सल्ला लक्षात ठेवु शकते.
- तुमच्या डॉक्टरांना विचारण्यासाठी प्रश्न लिहा, कारण तुमच्या डॉक्टरांशी तुमचा वेळ मर्यादित असतो.
- पार्किन्सन आजाराच्या रुग्णांसाठी काही महत्त्वाचे प्रश्न आहेत:
- माझ्या लक्षणांचे सर्वात संभाव्य कारण काय आहे?
- इतर संभाव्य कारणे आहेत का?
- मला कोणत्या प्रकारच्या चाचण्यांची आवश्यकता आहे? या चाचण्यांसाठी काही विशेष तयारी आवश्यक आहे का?
- पार्किन्सन्सचा आजार सहसा कसा वाढतो?
- मला जीवनाच्या अखेरीस सतत मदत लागेल का?
- कोणते उपचार उपलब्ध आहेत आणि तुम्ही माझ्यासाठी कोणते उपचार सुचवत आहात?
- उपचारांपासून कोणत्या प्रकारचे साइड इफेक्ट्सची होऊ शकतात?
- उपचार काम करत नसल्यास किंवा काम करणे थांबवल्यास, माझ्याकडे अतिरिक्त पर्याय आहेत का?
- माझ्या आरोग्याच्या इतरही समस्या आहेत. मी या परिस्थिती एकत्रितपणे कसे काय व्यवस्थान करू?
- घरी नेण्यासाठी आपण काही ब्रोशर किंवा माहिती पत्रक देऊ शकता का?
- माझ्या रोगाची कोणत्या वेबसाइटमध्ये चांगली आणि सुबक माहिती मिळेल?
तुमच्या डॉक्टरांना विचारण्यासाठी तुम्ही तयार केलेल्या प्रश्नांव्यतिरिक्त, तुमच्या भेटीदरम्यान तुमच्या मनात येणारे प्रश्न विचारण्यास अजिबात संकोच करू नका.
आपल्या डॉक्टरांकडून काय अपेक्षा करावी
तुमचे डॉक्टर तुम्हाला अनेक प्रश्न विचारण्याची शक्यता आहे. त्यांना उत्तर देण्यास तयार रहा. तुमचे डॉक्टर खालील प्रश्न विचारू शकतात:
- तुम्हाला पहिल्यांदा लक्षणे कधी जाणवू लागली?
- तुम्हाला नेहमीच लक्षणे असतात का ती येतात आणि जातात?
- तुमच्या लक्षणांमध्ये कधी काही सुधारणा झाल्याचे दिसते का?
- कोणत्याही गोष्टीमुळे तुमची लक्षणे आणखी वाईट होतात असे तुम्हाल वाटते का?
सारांश
पार्किन्सन रोगाची कोणतीही पूर्णपणे ज्ञात कारणे नाहीत आणि सध्या कोणताही इलाज नाही. नवीन संशोधन रुग्णांना नक्कीच काही मदत करेल.
परंतु पार्किन्सन रोगात सर्व काही उदास नसते. औषधे, व्यायाम आणि व्यावसायिक थेरपी लक्षणे मोठ्या प्रमाणात कमी करतात, जीवनाची गुणवत्ता सुधारतात आणि आयुर्मान वाढवतात. आणि सर्वात महत्त्वाचे म्हणजे, लोकं आणि त्यांचे कुटुंबिय पार्किन्सन आजारासोबत जगायला शिकतात.
पार्किन्सन रोग – 1
Dr. Ravindra Patil
on
एप्रिल 11, 2022

पार्किन्सन रोग – 1
आढावा
पार्किन्सन हा एक सतत वाढत जाणारा (प्रगतीशील) मज्जासंस्थेचा आजार आहे. यात हालचाल, अभिव्यक्ती, वेग इत्यादींवर परिणाम होतो. लक्षणे हळूहळू सुरू होतात आणि हळूहळू वाढतात.
पार्किन्सन रोग बरा होऊ शकत नसला तरी औषधे लक्षणे सुधारण्यास मदत करतात. क्वचितच, शस्त्रक्रिया करून लक्षणे कमी होऊ शकतात.
पार्किन्सन रोगाचे नाव इंग्लिश वैद्य जेम्स पार्किन्सन यांच्या नावावर ठेवले गेले आहे, ज्यांनी 1817 मध्ये शेकिंग पाल्सी किंवा पॅरालिसिस ऍजिटन्स नावाच्या आजाराचे सर्वसमावेशक वर्णन प्रकाशित केले होते.
Table of Contents
लक्षणे
थरथरणे किंवा अंग कापणे. हात किंवा बोटे झोपतांना देखील सतत हालचार सुरू असते. गाढ झोप लागली की सतत होणारी हातांची किंवी शरीराची हालचाल थांबते. अंगठा आणि तर्जनी पुढे–मागे घासून शेवया वळल्या सारखी सतत हालचाल होऊ शकते, याला पील रोलिंग मुवमेन्ट म्हणतात.
हालचाली मंदावल्या असल्याने साधी कामे देखील अवघड होतात. चालताना पावले जवळ जवळ पडतात. खुर्चीवर बसले असतांना त्यातून उठणे कठीण होते. चालतांना रुग्णाचे पाय जमिनीवर फरफटले जाऊ शकतात.
स्नायू कडक राहतात व ते वेदनादायक होऊ शकते. हालचालीची गतीची हळु होते.
मुद्रा आणि संतुलन बिघडलेले राहते. चालतांना पवित्रा वाकलेला असू शकतो, संतुलन सांभाळणे अवघड होते.
आपोआप डोळे उघडबंद होणे, स्मीत हास्य करणे किंवा चालतांना आपोआप हात हलवणे यांसारख्या स्वयंचलित हालचाली कमी होतात.
रुग्ण पटकन बोलु शकत नाहीत, बोलतांना हळूवारपणे, नीरसपणे व पटापटा बोलतात, त्यांचे शब्द जीभ जडावल्यासारखे येतात. त्यांना लिहिणे कठीण होऊन बसते.
पार्किन्सन रोगाचे टप्पे
- लक्षणे सौम्य, जीवनात व्यत्यय येत नाही.
- दैनंदिन क्रियाकलाप कठीण, क्रियांना जास्त वेळ लागतो.
- रुग्ण संतुलन गमावतो, हळू चालतो, वारंवार पडतो. कपडे घालणे, खाणे आणि दात घासणे यांसारख्या दैनंदिन क्रियाकलाप अवघड होत जातात.
- चालताना आणि दैनंदिन कामांसाठी रुग्णाला मदतीची आवश्यकता असते.
- रुग्णाला चालता येत नाही, त्याला जगण्यासाठी पूर्णवेळ मदतीची आवश्यकता असते.
डॉक्टरांना कधी भेटायचे
तुमचे वय ६० पेक्षा जास्त असल्यास, तुम्हाला वरीलपैकी कोणतीही लक्षणे आढळल्यास, डॉक्टरांना जरूर भेटा.
पार्किन्सन रोगाची कारणे
मेंदूतील काही न्यूरॉन्स [मज्जातंतू पेशी] तुटतात किंवा मरतात. मेंदूमध्ये डोपामाइन नावाचा रासायनिक संदेशवाहक निर्माण करणाऱ्या न्यूरॉन्सच्या नुकसानीमुळे अनेक लक्षणे दिसून येतात. जेव्हा डोपामाइनची पातळी कमी होते, तेव्हा ते असामान्य मेंदूच्या क्रियाकलापांना कारणीभूत ठरते, ज्यामुळे हालचाली बिघडतात आणि पार्किन्सन रोगाची इतर लक्षणे दिसतात.
पार्किन्सन रोगाचे कारण अज्ञात आहे, परंतु अनेक घटक भूमिका बजावतात.
- विशिष्ट अनुवांशिक उत्परिवर्तनांमुळे पार्किन्सन रोग होऊ शकतो.
- काही विषारी पदार्थांच्या संपर्कात आल्याने पार्किन्सन रोगाचा धोका वाढू शकतो.
- पार्किन्सन रोगाच्या कारणासाठी लेवी बॉडीजची उपस्थिती महत्त्वाचा संकेत देते.
जोखीम घटक
- वयानुसार जोखीम वाढते. बहुतेक लोक 60 वर्षे किंवा त्यापेक्षा जास्त वयात प्रभावित होतात.
- जवळच्या नातेवाईकांमध्ये पार्किन्सन्स रोग असला तर तुम्हाला हा आजार होण्याची शक्यता वाढते.
- लिंग: स्त्रियांपेक्षा पुरुषांना पार्किन्सन रोग होण्याची शक्यता जास्त असते.
- विषारी पदार्थांशी संपर्क.
- पार्किन्सन रोग (PD)-विरहित व्यक्तींशी तुलना केली असता, ज्यांना जप्ती-उत्तेजक परिस्थिती नसते, सहवर्ती न्यूरोलॉजिकल आजार असलेल्यांना अपस्माराच्या झटक्यांचा सर्वाधिक धोका असतो.
कॉम्प्लिकेशन्स
अनेक कॉम्प्लिकेशन्स होतात, पण त्यांचा उपचार करता येतो.
- विचार करण्यात अडचणी, स्मृतिभ्रंश
- नैराश्य आणि भावनिक बदल.
- भीती, चिंता किंवा प्रेरणा कमी होणे.
- चघळणे आणि खाणे अवघड होते, कुपोषण होते, गुदमरण्याची शक्यता असते.
- गिळण्याची समस्या, लाळ गळणे.
- झोपेची समस्या, दिवसा झोप येणे.
- लघवीवर नियंत्रण ठेवण्यास असमर्थता, लघवी करण्यात अडचण.
- मंद पचनसंस्थेमुळे मलावरोध.
- ऑर्थोस्टॅटिक हायपोटेन्शन: रुग्ण उभे राहतात तेव्हा रक्तदाब अचानक कमी झाल्यामुळे चक्कर येणे किंवा डोके हलके होणे.
- वासाची संवेदने कमी होते.
- दुपारी अथवा सायंकाणी थकवा येतो.
- कुठेही वेदना होतात.
- लैंगिक इच्छा किंवा कार्यक्षमतेत घट.
प्रतिबंध
पार्किन्सन्सचे कारण अज्ञात असल्याने, हा रोग टाळण्याचे मार्ग देखील एक गूढच राहतात.
नियमित एरोबिक व्यायाम पार्किन्सन रोगाचा धोका कमी करू शकतो.
जे लोक कॉफी, चहा, ग्रीन टी आणि कोलामध्ये कॅफिनचे सेवन करतात त्यांना पार्किन्सन रोगाचा धोका कमी असतो.
निदान
पार्किन्सन रोगाचे निदान करण्यासाठी कोणतीही विशिष्ट चाचणी अस्तित्वात नाही. मेंदूचे विशेषज्ञ [न्यूरोलॉजिस्ट, न्यूरोसर्जन] रुग्णाच्या वैद्यकीय इतिहासावर, चिन्हे आणि लक्षणांचे पुनरावलोकन आणि न्यूरोलॉजिकल आणि शारीरिक तपासणीच्या आधारावर पार्किन्सन रोगाचे निदान करतात.
पार्किन्सन्स सारखीच लक्षणे असलेले इतर रोग नाहीत हे पहाण्यासाठी पॅथॉलॉजी प्रयोगशाळेच्या व इमेजींग चाचण्या केल्या जातात.
विशेष स्कॅन जसे की SPECT किंवा डोपामाइन ट्रान्सपोर्टर स्कॅन [DaTscan] चाचण्या मदत करू शकतात. एमआरआय, मेंदूचा अल्ट्रासाऊंड आणि पीईटी स्कॅन सारख्या इतर स्कॅनचा वापर इतर विकारांवर नियंत्रण ठेवण्यासाठी केला जाऊ शकतो. पण पार्किन्सन रोगाचे निदान करण्यासाठी इमेजिंग चाचण्या विशेषतः उपयुक्त नाहीत.
चाचणी व्यतिरिक्त, पार्किन्सन रोगाची औषधे पुरेशा डोसमध्ये दिली जातात आणि जर रुग्णाला फायदा झाला तर पार्किन्सन्सच्या निदानाची पुष्टी केली जाऊ शकते.
कधीकधी पार्किन्सन रोगाचे निदान होण्यास वेळ लागतो. वेळोवेळी रुग्णाची स्थिती आणि लक्षणे यांचे मूल्यांकन करण्यासाठी आणि पार्किन्सन रोगाचे निदान करण्यासाठी डॉक्टर न्यूरोलॉजिस्टसह नियमित फॉलो–अप तपासणीचा सल्ला देऊ शकतात.
उपचार
पार्किन्सन रोग बरा होऊ शकत नाही, परंतु औषधे रोग्याच्या लक्षणांवर नियंत्रण ठेवण्यास मदत करू शकतात. अनेकदा काही अधिक प्रगत केसेस मध्ये शस्त्रक्रिया करण्याचा सल्ला दिला जाऊ शकतो.
जीवनशैलीतील बदल, विशेषतः एरोबिक व्यायाम करणे उपयोगी ठरते. फिझियोथेरपी की जी संतुलन आणि स्ट्रेचिंगवर लक्ष केंद्रित करते, काही केसमध्ये उपयुक्त आणि महत्त्वपूर्ण ठरते. स्पीच आणि लँग्वेज थेरपिस्ट बोलण्याच्या समस्या सुधारण्यास मदत करू शकतात.
औषधे
चालणे, हालचाल आणि थरथरणाऱ्या समस्यांचे व्यवस्थापन करण्यासाठी औषधे मदत करू शकतात. ही औषधे शरीरातील डोपामाइनचे प्रमाण वाढवतात किंवा ती जोपामाईनची पर्यायी औषधे आहेत.
पार्किन्सन रोग असलेल्या लोकांच्या मेंदूत डोपामाइनचे प्रमाण कमी असते. तथापि, डोपामाइन औषध म्हणून दिले जाऊ शकत नाही, कारण ते थेट मेंदूमध्ये प्रवेश करू शकत नाही. त्यामुळे मेंदूमध्ये प्रवेश करून डोपामाइन वाढवणारी किंवा डोपामाइनची पर्यायी औषधे दिली जातात.
पार्किन्सन रोगाचा उपचार सुरू केल्यानंतर लक्षणांमध्ये सुधारणा होते. तथापि, कालांतराने, औषधांचे फायदे हळूहळू कमी होतात किंवा कमी सुसंगत होतात. तरीही सहसा लक्षणे बऱ्यापैकी नियंत्रित होतात.
पार्किन्सन्सची काही औषधे
कार्बिडोपा–लेवोडोपा. लेव्होडोपा हे पार्किन्सन रोगावरील सर्वात प्रभावी औषध आहे. हे एक नैसर्गिक रसायन आहे जे मेंदूमध्ये जाते आणि त्याचे डोपामाइनमध्ये रूपांतर होते.
लेवोडोपा हे कार्बिडोपा (लोडोसिन) सह एकत्रित केले जाते, जे लेव्होडोपाला मेंदूच्या बाहेर डोपामाइनमध्ये लवकर रुपांतरित होण्यापासून संरक्षण करते. या मुळे मळमळी सारखे दुष्परिणाम कमी होतात.
साइड इफेक्ट्समध्ये मळमळ किंवा डोके हलके वाटणे (ऑर्थोस्टॅटिक हायपोटेन्शन) यांचा समावेश असू शकतो.
पार्किंसन रोग जसजसा वाढत जातो, तसतसे बर्याच वर्षांनी लेव्होडोपाचे फायदे कमी होऊ शकतात. कधी फायदे वाढतात, तर कधी ते कमी होतात.
लेव्होडोपाचे जास्त डोस घेतल्यानंतर अनैच्छिक हालचाली (डिस्कायनेसिया) होऊ शकतात. त्यामुळे हे दुष्परिणाम नियंत्रित करण्यासाठी डॉक्टर औषधांचा डोस कमी करतात.
इनहेल्ड कार्बिडोपा–लेवोडोपा (नाकातून श्वासाबरोबर घेतलेले औषध) देखील वापरले जाते. जेव्हा तोंडावाटे घेतलेले औषधे दिवसभरात अचानक काम करणे थांबवतात तेव्हा उद्भवणारी लक्षणे कमी करण्यासाठी श्वासाबरोबर घेतलेले औषध उपयुक्त ठरू शकते.
कार्बिडोपा–लेवोडोपा मिश्रण कार्बिडोपा आणि लेवोडोपापासून बनलेले आहे. तथापि, हे फीडिंग ट्यूबद्वारे दिले जाते. हे औषध थेट लहान आतड्यात जेलच्या स्वरूपात वितरीत केले जाते. हे अति प्रगत पार्किन्सन्स असलेल्या रूग्णांसाठी आहे जे अजूनही कार्बिडोपा–लेवोडोपाला प्रतिसाद देतात, परंतु त्यांच्या प्रतिसादात बरेच चढ–उतार आहेत. हे मिश्रण हळूहळू आणि सतत ओतले जात असल्याने, या दोन औषधांची रक्त पातळी बऱ्यापैकी स्थिर असते.
औषधे वितरीत करणार्या नळ्या एका छोट्या शस्त्रक्रियेद्वारे शरीरात ठेवल्या जातात. त्यातून सतत औषधे दिली जातात. नलिका लावण्याच्या जोखमीं म्हणजे नलिका बाहेर निघू शकते किंवा त्या जागी संक्रमण होऊ शकते.
डोपामाइनऐवजी, डोपामाइन सारखीच औषधे वापरली जातात, ज्याला डोपामाइन ऍगोनिस्ट म्हणतात. लेव्होडोपा प्रमाणे डोपामाइन ऍगोनिस्टचे डोपामाइनमध्ये रूपांतर होत नाही. त्याऐवजी, ते मानवी मेंदूमध्ये डोपामाइन प्रभावांची नक्कल करतात. ते लक्षणांवर उपचार करण्यासाठी लेव्होडोपाइतके प्रभावी नाहीत. पण ही औषधे जास्त काळ टिकतात आणि लेव्होडोपामुळे काहीवेळा होणारे “चढ–उतार” कमी करायला वापरले जाऊ शकतो.
डोपामाइन ऍगोनिस्टमध्ये प्रॅमिपेक्सोल, रोपिनिरोल आणि रोटीगोटीन पॅच यांचा समावेश होतो. एपोमॉर्फीन हे एक कमी वेळ काम करणारे व इंजेक्शन द्वारे देण्याचे डोपामाइन ऍगोनिस्ट आहे. हे पटकन परिणाम करते.
डोपामाइन ऍगोनिस्ट्सचे काही दुष्परिणाम कार्बिडोपा–लेवोडोपाच्या दुष्परिणामांसारखेच आहेत. त्यामध्ये मतिभ्रम, निद्रानाश आणि अतिलैंगिकता, जुगार खेळणे आणि अति खाणे यासारख्या वर्तनांचा समावेश असू शकतो. त्यामुळे ही औषधे घेण्यार्या रूग्णांवर लक्ष ठेवायला लागते.
एमएओ बी इनहिबिटर जसे की सेलेजिलिन, रासागिलिन आणि सॅफिनामाइड यांचा समावेश होतो. ते ब्रेन एन्झाइम मोनोमाइन ऑक्सिडेस बी (एमएओ बी) प्रतिबंधित करून मेंदूच्या डोपामाइनचे विघटन रोखण्यास मदत करतात. हे एन्झाइम मेंदूच्या डोपामाइन कमी करते. लेव्होडोपा सोबत जर सेलेजिलीन दिले तर लेव्होडोपाचा परिणाम लगेच कमी होत नाही.
MAO B इनहिबिटरच्या दुष्परिणामांमध्ये डोकेदुखी, मळमळ किंवा निद्रानाश यांचा समावेश असू शकतो. ही औषधे कार्बिडोपा–लेवोडोपा बरोबर दिल्यास भ्रम होण्याचा धोका वाढवतात.
Catechol O-methyltransferase (COMT) इनहिबिटर. उदाहरणे Entacapone आणि Opicapone आहेत. ते लेवोडोपा थेरपीचा प्रभाव सौम्यपणे वाढवतात. साइड इफेक्ट्स म्हणजे अनैच्छिक हालचाली (डिस्कायनेसिया), अतिसार, मळमळ किंवा उलट्या.
पार्किन्सन रोगाशी संबंधित थरथर नियंत्रित करण्यासाठी अँटीकोलिनर्जिक्स औषधे अनेक वर्षांपासून वापरली जात होती. बेंझट्रोपिन आणि ट्रायहेक्सिफेनिडिल ही उदाहरणे आहेत.
Amantadine चा उपयोग सौम्य, प्रारंभिक अवस्थेतील पार्किन्सन रोगाच्या लक्षणांपासून अल्पकालीन आरामासाठी केला जातो. अनैच्छिक हालचाली (डिस्कायनेसिया) नियंत्रित करण्यासाठी पार्किन्सन रोगाच्या नंतरच्या टप्प्यात कार्बिडोपा–लेवोडोपा थेरपी देखील दिली जाऊ शकते.
या लेखाच्या पुढील भागात पार्किन्सन रोगावरील शस्त्रक्रिया आणि रुग्णाच्या कुटुंबातील सदस्य किंवा मित्र यांनी सर्वांनी मिळून पार्किन्सन रोगाचा कसा सामना करावा याबद्दल माहिती देण्यात येईल.