No Deposit Poker Bonuses at Tropicana
मायग्रेन: तुमच्या डोक्याच्या वेदनांचा दुश्मन समजून घ्या
मायग्रेन: तुमच्या डोक्याच्या वेदनांचा दुश्मन समजून घ्या
मायग्रेन एक सामान्य समस्या आहे, ज्यामुळे जगभरातील लाखो लोक प्रभावित होतात. या डोकेदुखीचा अनुभव घेणाऱ्यांसाठी, या लेखात मायग्रेनच्या कारणे, लक्षणे, व्यवस्थापन आणि उपायांची माहिती दिली जाईल. या समस्येचा सामना करणाऱ्यांना या स्थितीचे कारणे आणि उपाय याबद्दल माहिती असणे आवश्यक आहे, कारण योग्य माहिती मिळाल्यास आणि व्यवस्थापनाच्या युक्त्या वापरल्यास मायग्रेनवर प्रभावीपणे नियंत्रण ठेवता येऊ शकते.

By Dr. Ravindra Patil
Table of Contents
मायग्रेन: एक तीव्र आणि खूप सामान्य स्थिती
मायग्रेन म्हणजे तीव्र डोकेदुखी जी सामान्यतः एक बाजूला होते, परंतु काही लोकांना दोन्ही बाजूने दुखू शकते. हे लक्षण साधारणपणे काही तासांपासून सुरू होते आणि काही वेळा ते दिवसभरही चालू राहू शकते. या स्थितीचा अनुभव घेतलेल्या लोकांमध्ये मायग्रेन संबंधित लक्षणांची जाणीव असते, जसे की उलट्या, थकवा, प्रकाश आणि आवाजामुळे अस्वस्थता. काही लोकांना मायग्रेनचा अनुभव घेताना “ऑरा”ची अनुभूती येते, ज्या काळात त्यांना दृश्य, संवेदना किंवा गंधाशी संबंधित असामान्य अनुभव येतात.
मायग्रेनच्या कारणांची ओळख
मायग्रेनची कारणे अनेक असू शकतात, आणि ती व्यक्तीच्या शारीरिक व मानसिक स्थितीवर अवलंबून असतात. काही सामान्य कारणे पुढीलप्रमाणे:
- आहारातील बदल: चॉकलेट, कॉफी, पिझ्झा, वाइन इत्यादी खाद्यपदार्थांचा वापर मायग्रेनला प्रेरित करू शकतो. ज्या लोकांना या पदार्थांचा त्रास होतो, त्यांनी त्यांचे सेवन टाळणे आवश्यक आहे. यामध्ये फास्ट फूड, प्रक्रिया केलेले अन्न आणि उच्च शर्करा असलेले पदार्थ देखील समाविष्ट आहेत.
- मानसिक तणाव: तणाव, चिंता आणि चिंतेमुळे मायग्रेनचा प्रकोप वाढतो. आधुनिक जीवनशैलीत, मानसिक तणाव सहन करणे अनेकांना भाग आहे. तणाव कमी करण्यासाठी योग, ध्यान आणि शारीरिक व्यायाम करणे महत्त्वाचे आहे. तणावाचे व्यवस्थापन केल्याने मानसिक स्थिरता प्राप्त होऊ शकते.
- हार्मोनल बदल: महिलांमध्ये मासिक पाळीच्या वेळी हार्मोनल बदलांमुळे मायग्रेनचा प्रकोप वाढतो. मासिक पाळीच्या काळात हार्मोनची पातळी कमी-जास्त होते, ज्यामुळे मायग्रेनला कारणीभूत ठरते. यावर नियंत्रण ठेवण्यासाठी औषधांची तयारी ठेवणे आवश्यक आहे, तसेच जीवनशैलीतील बदल देखील उपयोगी ठरू शकतात.
- पारिस्थितिकी घटक: वातावरणातील बदल, वायू प्रदूषण आणि हवामानातील बदलांमुळेही मायग्रेन होऊ शकतो. धूल, धुर, वायू प्रदूषण यांचा प्रभाव देखील मायग्रेनवर होऊ शकतो. प्रदूषण टाळण्यासाठी शक्य असल्यास बाहेरच्या वायूला टाळा. याशिवाय, कमी प्रदूषित ठिकाणी राहणे देखील महत्त्वाचे आहे.
मायग्रेनच्या लक्षणांची ओळख
मायग्रेनच्या लक्षणांमध्ये तीव्र डोकेदुखी, उलट्या, थकवा आणि अस्वस्थता यांचा समावेश होतो. काही लोकांना ‘ऑरा’चा अनुभव येतो, ज्यात दृष्टि विकार, असामान्य गंध किंवा चव यांचा अनुभव येतो. हे लक्षणे सहन करणे अत्यंत कठीण असते आणि यामुळे दैनंदिन जीवनावर परिणाम होतो. मायग्रेनचा प्रकोप झाला तर कामावर, शाळेत किंवा इतर सामाजिक क्रियाकलापांमध्ये व्यत्यय येऊ शकतो.
मायग्रेनच्या व्यवस्थापनाचे टिप्स
मायग्रेनच्या व्यवस्थापनासाठी काही महत्त्वाच्या टिप्स पुढीलप्रमाणे आहेत:
- जीवनशैलीत बदल: तणाव कमी करण्यासाठी नियमित व्यायाम करा, योग किंवा ध्यानाचा अभ्यास करा. पुरेशी झोप आणि नियमित आहार घेतल्याने मायग्रेनच्या तीव्रतेत कमी होऊ शकते. जीवनशैलीत सकारात्मक बदल करून मानसिक ताण कमी करणे आवश्यक आहे.
- आहार नियंत्रण: मायग्रेन ट्रिगर करणारे खाद्यपदार्थ टाळा. तुमच्या आहारात कमीत कमी कॅफीन, अल्कोहोल, आणि अत्यधिक शर्करा असलेले पदार्थ असावे. ताजे फळे, भाज्या, आणि संपूर्ण धान्यांचा समावेश असलेल्या संतुलित आहाराचा अवलंब करणे महत्त्वाचे आहे.
- औषधे: डॉक्टरांच्या सल्ल्यानुसार, मायग्रेनसाठी विशिष्ट औषधे घेतली जाऊ शकतात. पेनकिलरपासून मायग्रेन विरोधी औषधांपर्यंत, योग्य औषधांची निवड महत्त्वाची आहे. डॉक्टरांच्या मार्गदर्शनाखाली औषधांचा वापर करणे आवश्यक आहे.
- थेरपी आणि काउन्सेलिंग: मानसिक तणाव कमी करण्यासाठी थेरपी किंवा काउन्सेलिंगचा विचार करा. तणाव व्यवस्थापन तंत्रे मायग्रेनच्या वारंवारतेत कमी होण्यास मदत करू शकतात. काउन्सेलिंगचा उपयोग मानसिक स्वास्थ्य सुधारण्यासाठी करावा.
- डॉक्टरांचा सल्ला: मायग्रेनची समस्या गंभीर असेल तर योग्य उपचारांसाठी डॉक्टरांचा सल्ला घेणे आवश्यक आहे. डॉक्टर तुम्हाला तुमच्या परिस्थितीनुसार सानुकूल उपचार योजना देऊ शकतात. आपल्या समस्येचा योग्य निदान आणि उपचार हा मुख्य कळीचा मुद्दा आहे.
निष्कर्ष
मायग्रेन एक अत्यंत त्रासदायक स्थिती असली तरी योग्य माहिती, व्यवस्थापन आणि उपचारांच्या सहाय्याने तिच्या परिणामांना कमी केले जाऊ शकते. जीवनशैलीतील बदल, आहार नियंत्रण, औषधे, थेरपी आणि डॉक्टर्सचा सल्ला घेऊन मायग्रेनच्या समस्येवर नियंत्रण मिळवता येते. जर तुम्हाला मायग्रेन असेल किंवा तुमच्या माहितीतील कोणालाही मायग्रेन असेल तर तुम्ही या टिप्सचा उपयोग करू शकता आणि मायग्रेन हल्ले काही अंशांमध्ये टाळू शकता. तुमच्या किंवा तुमच्या प्रिय व्यक्तींच्या जीवनाच्या गुणवत्तेला सुधारण्यासाठी ही माहिती नक्कीच उपयोगी ठरेल.
न्युरोसर्जरीचे प्रकार: मेंदू पासून पाठीच्या कण्यापर्यंत
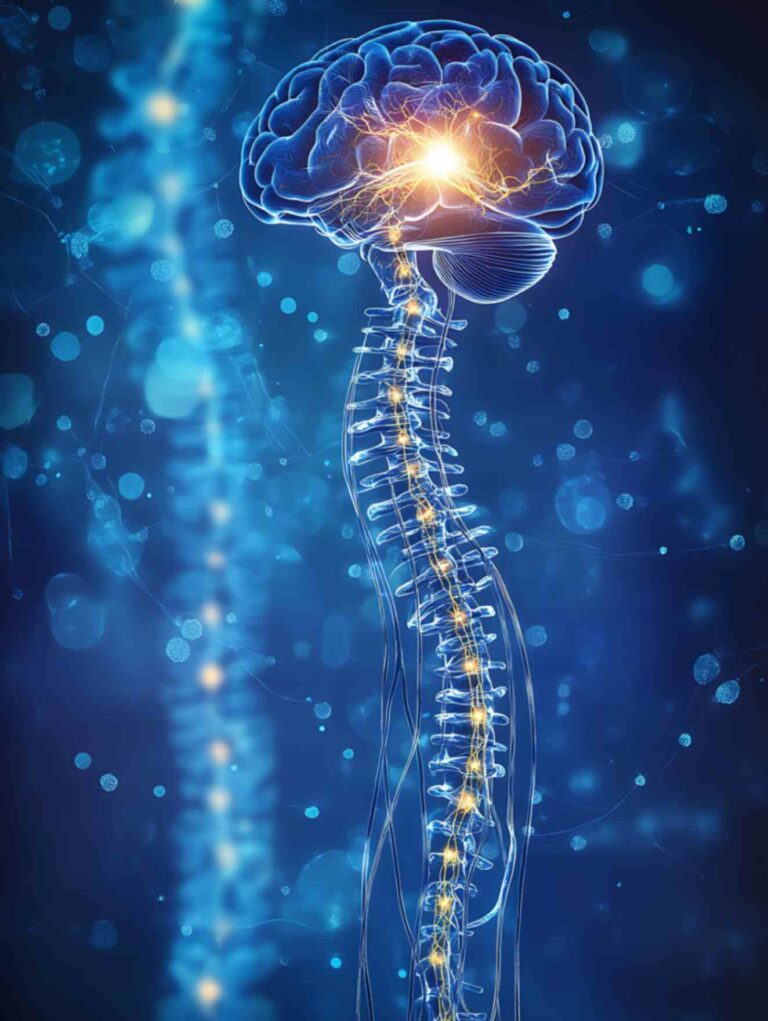
न्युरोसर्जरीचे प्रकार : मेंदू पासून पाठीच्या कण्यापर्यंत
न्यूरोसर्जरी (मस्तिष्क शस्त्रक्रिया) हा वैद्यकीय शास्त्राचा एक अत्यंत महत्त्वाचा व गुंतागुंतीचा विभाग आहे. या शस्त्रक्रियेत मस्तिष्क, मेरुदंड, आणि तंत्रिका तंतूंच्या विविध आजारांवर उपचार केले जातात. न्यूरोसर्जरीचे प्रकार अनेक आहेत आणि ते विविध स्थितींवर अवलंबून असतात. तसेच, मेंदूच्या भागांची नावे व वर्णने बर्यापैकी क्लिष्ट असतात. त्यामुळे अने ठिकाणी इंग्रजी नावे वापरली आहेत.
By Dr.Ravindra Patil
Table of Contents
न्यूरोसर्जरीचे काही महत्त्वाचे प्रकार खाली दिले आहेत:
१. क्रॅनियोटॉमी (Craniotomy)
क्रॅनियोटॉमी ही एक सामान्य प्रकारची मस्तिष्क शस्त्रक्रिया आहे. यामध्ये कवटीचा काही भाग उघडला जातो, व त्या भोकाच्या मार्गे डॉक्टरांना मेंदूची आवरणे व मेंदू पहाता येते प त्यावर उपचारासाठी शस्त्रक्रिया करता येतात. तसेच थेट मस्तिष्काचा अभ्यास करता येतो. क्रॅनियोटॉमी शस्त्रक्रिया बहुधा ट्यूमर काढण्यासाठी, रक्तस्त्राव (ब्रेन हेमरेज) थांबवण्यासाठी, किंवा मेंदूच्या इतर रोगांचे निदान व उपचार करण्यासाठी केली जाते.
२. न्यूरोएंडोस्कोपी (Neuroendoscopy)
एंडोस्कोपी म्हणजे छोट्या नळी द्वारे कोणत्याही अवयवाच्या आत बघणे. न्यूरोएंडोस्कोपीमध्ये एक लहान, लवचिक नळीसारखा उपकरण वापरले जाते. त्याला एन्डोस्कोप म्हणतात. हे उपकरण मस्तिष्क किंवा मेरुदंडाच्या विविध भागांमध्ये घालतात व त्यातून सर्जरी साठी मेंदूच्या आत किंवा मेंदूच्या अगदी जवळ प्रवेश करण्यात येतो. एन्डोस्कोपच्या मदतीने डॉक्टरांना आतले दृश्य स्पष्टपणे दिसते आणि किरकोळ किंवा बारीक शस्त्रक्रिया करता येते. याचा वापर विशेषतः हायड्रोसेफॅलस आणि कॅवर्नोमा यांसारख्या रोगांसाठी केला जातो.
३. स्पायनल फ्युजन (Spinal Fusion)
स्पायनल फ्युजन ही शस्त्रक्रिया मेरुदंडाच्या समस्या, जसे की डिस्क डीजेनेरेशन, स्कोलियोसिस, किंवा फ्रॅक्चर यांसाठी केली जाते. यामध्ये दोन किंवा अधिक कशेरुकांना (vertebrae) एकत्रित करून स्थिर केले जाते, ज्यामुळे वेदना कमी होते आणि मेरुदंडाची स्थिरता वाढते. पण दोन मणके अशा प्रकारे एकमेकांना कायमचे जोडले की पाठीची हालचालही कमी होते हे लक्षात घ्यायला पाहिजे.
४. मायक्रोडिस्केक्टॉमी (Microdiscectomy)
मायक्रोडिस्केक्टॉमी ही शस्त्रक्रिया मेरुदंडाच्या डिस्क समस्यांसाठी वापरली जाते. डिस्क म्हणजे इन्टर व्हरटिब्रल डिस्क, जी दोन मणक्यांच्या मध्ये असलेली चकती असते. हर्निएटेड डिस्क म्हणजे डिस्कच्या पोटातील द्रव बाहेर येतो व जवळच्या तंत्रिकांवर दाब येतो व रूग्णाला पाठीत व पायात सतत दुःखत राहते. अशा हर्निएटेड डिस्कच्या उपचारासाठी मायक्रोडिस्केक्टॉमी शस्त्रक्रिया केली जाते. या प्रक्रियेत लहान चिरा करून डिस्कचा फक्त नेमका प्रभावित भाग काढला जातो, ज्यामुळे तंत्रिका तंतूवरील दाब कमी होतो व रूग्णाचे दुःखणे कमी होते.
५. अॅन्युरिझम क्लिपिंग (Aneurysm Clipping)
जेव्हा एखाद्या धमनीचा भाग फुगून बसतो तेव्हा त्याला अॅन्युरिझम म्हणतात. अॅन्युरिझम फुटण्याची भिती असते. तसे झाले तर रक्तास्राव होऊन जीवाला धोका उत्पन्न होऊ शकतो. अॅन्युरिझमचा उपचार त्या कॉईल घालून अथवा त्याला क्लिप लावून करतात. अॅन्युरिझम क्लिपिंग ही शस्त्रक्रिया रक्तवाहिन्यांच्या फुगवलेल्या भागांवर केली जाते. यामध्ये फुगवलेल्या भागावर धातूची क्लिप लावून रक्तप्रवाह थांबवला जातो, ज्यामुळे रक्तस्त्राव होण्याची शक्यता कमी होते.
६. ट्रॅक्टोग्राफी (Tractography)
ट्रॅक्टोग्राफी ही आधुनिक न्यूरोसर्जरीची एक पद्धत आहे ज्यामध्ये मस्तिष्काच्या तंतूंचा अभ्यास केला जातो. हे MRI स्कॅनिंगच्या मदतीने केले जाते आणि यामध्ये मस्तिष्काच्या विविध भागांमधील तंतूंचे मार्ग पहाण्यात येतात. या तंत्रज्ञानाचा वापर मस्तिष्काच्या विविध भागांच्या शस्त्रक्रियेच्या दरम्यान त्यांच्या सुरक्षिततेसाठी केला जातो.
७. डिप ब्रेन स्टिम्युलेशन (Deep Brain Stimulation)
डिप ब्रेन स्टिम्युलेशन (DBS) ही एक न्यूरोसर्जरी आहे जी पार्किन्सन्स रोग, एपीलेप्सी आणि ओ.सी.डी. सारख्या रोगांवर उपचार करण्यासाठी वापरली जाते. या प्रक्रियेत मस्तिष्काच्या विशिष्ट भागात इलेक्ट्रोड्स बसवले जातात आणि त्यांना एक बाह्य उपकरण जोडले जाते जे विद्युत प्रवाह देऊन मस्तिष्काच्या क्रियाकलापांवर नियंत्रण ठेवते.
८. ग्लिओमा रिमूव्हल (Glioma Removal)
ग्लिओमा हे मेंदूच्या ट्यूमरचा एक प्रकार असतो. ग्लिओमा काढण्याच्या शस्त्रक्रियेमध्ये ग्लिओमा ट्यूमर काढून टाकला जातो. ही शस्त्रक्रिया खूपच गुंतागुंतीची असते कारण मस्तिष्काच्या कार्यक्षमतेला बाधा न आणता ट्यूमर काढायचा असतो.
९. लॅमिनेक्टॉमी (Laminectomy)
लॅमिनेक्टॉमी ही शस्त्रक्रिया मेरुदंडाच्या ताणामुळे होणारी वेदना कमी करण्यासाठी केली जाते. यामध्ये कशेरुकांच्या मागील भागातील हाड काढून तंत्रिका तंतूंवरील दाब कमी केला जातो. हे विशेषतः स्पायनल स्टेनोसिस आणि हर्निएटेड डिस्कच्या उपचारासाठी वापरले जाते.
१०. वेन्ट्रिकलोस्टोमी (Ventriculostomy)
वेन्ट्रिकलोस्टोमी ही शस्त्रक्रिया हायड्रोसेफॅलसच्या उपचारासाठी केली जाते. यामध्ये मस्तिष्कातील अतिरिक्त द्रव बाहेर काढण्यासाठी एक मार्ग तयार केला जातो, ज्यामुळे द्रवाचा दाब कमी होतो आणि सामान्य द्रव प्रवाह दाब पुनर्स्थापित होतो.
न्यूरोसर्जरीची क्षेत्र खूपच विशाल आणि प्रगत आहे. प्रत्येक शस्त्रक्रिया रुग्णाच्या स्थितीवर अवलंबून असते आणि तज्ज्ञ डॉक्टरांच्या मार्गदर्शनाखाली केली जाते. या शस्त्रक्रियांचा उद्देश रुग्णाच्या जीवनात सुधारणा आणणे आणि त्यांच्या वेदनांचा निवारण करणे हा असतो.
ब्रेन सर्जरी: कशी करतात, नंतर काय होते?
ब्रेन सर्जरी: कशी करतात, नंतर काय होते?
By Dr. Ravindra Patil
ब्रेन सर्जरी, म्हणजेच मेंदूची शस्त्रक्रिया, एक अत्यंत गुंतागुंतीची व संवेदनशील प्रक्रिया आहे. या शस्त्रक्रियेत मस्तिष्कातील विविध रोगांचे निदान व उपचार केले जातात. अनेक केसमध्ये ब्रेन सर्जरीचे उद्दिष्ट असते रूग्णाचा जीव वाचवणे. त्या शिवया ब्रेन सर्जरी करण्याचे मुख्य उद्दिष्ट म्हणजे रुग्णाचे आरोग्य सुधारणे, त्यांच्या जीवनाचा दर्जा उंचावणे आणि त्यांच्या समस्या कमी करणे.
Table of Contents
ब्रेन सर्जरीची तयारी
१. रुग्णाची तपासणी:
– कोणत्याही शस्त्रक्रियेच्या अगोदर, मग ती मेंदूची असो अथवा इतर कुठल्या अवयवाची असो, रुग्णाचा सविस्तर वैद्यकीय इतिहास घेण्यात येतो. रुग्णाचे वय, आरोग्य स्थिती, आणि मस्तिष्काच्या समस्या यांचा विचार केला जातो.
– विविध चाचण्या, जसे की MRI, CT स्कॅन, आणि इतर तंत्रज्ञानांचा वापर करून मस्तिष्काचे चित्र घेतले जाते.
– रूग्णाच्या अनेक लॅबरॉटरी तपासण्या पण केल्या जातात. या तपासण्यांत काही अंक कमी जास्त असले तर लगेच त्यावर उपाय करण्यात येतात. जर रक्तातील हेमोग्लोबीन कमी असेल तर कधी ब्लड ट्रन्सफ्युजन देण्यात येते.
२. शस्त्रक्रियेपूर्व तयारी:
– रुग्णाला शस्त्रक्रियेच्या प्रक्रियेची माहिती दिली जाते आणि संभाव्य धोके समजावून सांगितले जातात.
– रक्तचाचणी, हृदय तपासणी, आणि इतर आवश्यक तपासण्या केल्या जातात.
– रुग्णाला विशेष आहार आणि औषधे दिली जातात, ज्यामुळे शस्त्रक्रिया यशस्वी होण्यास मदत होते.
ब्रेन सर्जरीची प्रक्रिया
१. अॅनस्थेसिया (Anaesthesia):
– शस्त्रक्रियेच्या आधी रुग्णाला अॅनस्थेशिया दिला जातो. यामुळे रुग्णाला वेदना होत नाहीत आणि तो बेशुद्ध राहतो. ऑपरेशन नंतर रूग्णाला हळुहळु शुद्धीवर आणले जाते. त्यानंतर ऑपरेशनच्या जागी दुखू नये म्हणून दुखणे कमी करण्याची औषधे योग्य मात्रेत दिली जातात.
– रूग्ण अॅनस्थेशियाच्या प्रभावाखाली असतांना त्याची खूप काळजा घ्यावी लागते.
2. क्रॅनियोटॉमी (Craniotomy):
– ब्रेन सर्जरीसाठी क्रॅनियोटॉमी ही एक अनेकदा केली जाणारी सामान्य प्रक्रिया आहे. यामध्ये डोक्याच्या कवटीचा काही भाग उघडला जातो. हे करण्यासाठी सर्जन एक काप देतात व त्याखालील कवटी खास प्रकारच्या करवतीने कापतात. कवटीचा एखादा भाग काढून ठेवण्यात येतो व काही महिन्यांनी सर्जरी सफळ झाल्यावर परत डोक्यात लावण्यात येतो.
– या कवटीच्या भोकातून मेंदूच्या विविध भागांवर शस्त्रक्रिया केली जाते.
३. शस्त्रक्रिया:
– एकदा का क्रॅनियोटॉमी करून मस्तिष्क उघडले की सर्जन समस्याग्रस्त भागावर काम करतो. यात ट्यूमर काढणे, रक्तस्त्राव थांबवणे, किंवा इतर दोष दुरुस्त करणे असू शकते. कधी ब्रेन हेमरेजचा झालेल्या रक्तास्रावाचा निचरा करण्यासाठी पण क्रॅनियोटॉमी करतात.
– सर्जीकल नॅव्हीगेशनच्या नवीनतम तंत्रज्ञानाच्या मदतीने, सर्जन अचूकपणे आणि सुरक्षितपणे शस्त्रक्रिया करू शकतात.
४. शस्त्रक्रियेनंतरचा टप्पा:
– शस्त्रक्रिया पूर्ण झाल्यानंतर, मस्तिष्काचे उघडलेले भाग पुन्हा एकत्र केले जातात आणि छेद बंद केला जातो.
– रुग्णाला निरीक्षणासाठी ICU मध्ये ठेवले जाते.
– आय.सी.यु. मध्ये रूग्णाची सतत देखभाल केली जाते. रूग्णाची परिस्थिती सुधारल्यावर मगच रूग्णाला वॉर्ड किंवा खाजगी रूम मध्ये हालवण्यत येते.
शस्त्रक्रियेनंतर काय अपेक्षित असते?
१. प्राथमिक पुनर्प्राप्ती:
– शस्त्रक्रियेनंतर रुग्णाला काही दिवस ICU मध्ये ठेवले जाते, जेणेकरून डॉक्टर त्याच्या स्थितीवर लक्ष ठेवू शकतील.
– अॅनस्थेसियाचा प्रभाव उतरल्यावर रुग्णाला थोड्या वेदना होऊ शकतात. त्यासाठी वेदनाशामक औषधे दिली जातात.
२. नियंत्रण आणि निरीक्षण:
– डॉक्टर रुग्णाच्या मस्तिष्काच्या कार्यक्षमतेची तपासणी करतात. रुग्णाच्या बोलण्याच्या, हालचालीच्या, आणि इतर शारीरिक कार्यक्षमतांची तपासणी केली जाते.
– MRI आणि इतर स्कॅनच्या माध्यमातून मस्तिष्काची स्थिती पाहिली जाते.
३. पुनर्वसन (Rehabilitation):
– शस्त्रक्रियेनंतर रुग्णाला पुनर्वसनाची आवश्यकता असू शकते. यामध्ये फिजिकल थेरपी, ऑक्युपेशनल थेरपी, आणि स्पीच थेरपी देऊ शकतात.
– पुनर्वसनाद्वारे रुग्णाला त्यांच्या दैनंदिन जीवनात पुन्हा सामान्य स्थितीत आणण्याचा प्रयत्न केला जातो.
४. ऑपरेशनचे धोके आणि गुंतागुंत:
– कोणत्याही शस्त्रक्रियेनंतर काही धोके आणि गुंतागुंत होऊ शकतात. मेंदूच्या शस्त्रक्रियेनंतर संसर्ग, रक्तस्त्राव, मेंदूतील सूज, आणि तंत्रिका तंतूंचे नुकसान हे होऊ शकते.
– या गुंतागुंतांचे निदान आणि उपचार करण्यासाठी रुग्णाला नियमित तपासणीसाठी बोलावले जाते.
५. मनःशांती आणि मानसिक आरोग्य:
– ब्रेन सर्जरीनंतर मानसिक आरोग्य देखील महत्त्वाचे असते. रुग्णाला चिंता, नैराश्य, किंवा इतर मानसिक समस्या होऊ शकतात. यासाठी मनोचिकित्सकांची मदत घेणे उपयुक्त ठरते.
– रुग्णाच्या कुटुंबाने आणि मित्रांनी त्याला मानसिक आधार देणे आवश्यक आहे.
निष्कर्ष
ब्रेन सर्जरी ही एक अत्यंत गुंतागुंतीची प्रक्रिया आहे, जी तज्ज्ञ न्युरोसर्जनच्या मार्गदर्शनाखाली केली जाते. शस्त्रक्रियेपूर्व तयारी, अचूक प्रक्रिया, आणि शस्त्रक्रियेनंतरची काळजी यांमुळे रुग्णाचे जीवन सुधारते. पुनर्वसनाद्वारे रुग्णाच्या जीवनातील गुणवत्ता वाढवली जाते. योग्य माहिती आणि जागरूकतेमुळे रुग्ण आणि त्यांच्या कुटुंबियांसाठी ही प्रक्रिया सोपी होते.
बालकांमधील मेंदूची दुखापत: कारणे आणि न्यूरोसर्जिकल उपाय
बालकांमधील मेंदूची दुखापत: कारणे आणि न्यूरोसर्जिकल उपाय
बालकांमध्ये मेंदूची दुखापत हा एक गंभीर आरोग्यविषयक मुद्दा आहे जो त्यांच्या शारीरिक, मानसिक आणि सामाजिक विकासावर दीर्घकालीन परिणाम करू शकतो. या दुखापतींच्या कारणांची आणि तद्नंतर करण्यात येणाऱ्या न्यूरोसर्जिकल उपायांची माहिती देणे आवश्यक आहे.
By Dr. Ravindra Patil
Table of Contents
मेंदूच्या दुखापतीची कारणे
बालकांमध्ये मेंदूची दुखापत होण्याची अनेक कारणे असू शकतात. काही प्रमुख कारणे खालीलप्रमाणे आहेत:
अपघात:
– वाहन अपघात: लहान मुलं वाहनांमध्ये योग्यरित्या बसवली नसल्यास किंवा सीटबेल्ट न लावल्यास मेंदूच्या दुखापतीची शक्यता वाढते.- पडणे: उंचावरून पडल्यामुळे किंवा घरात किंवा खेळाच्या मैदानात पडल्यामुळे मेंदूला दुखापत होऊ शकते.
क्रूरता आणि दुर्लक्ष:
– शेकन बेबी सिंड्रोम: अत्यंत जोराने लाहान मुलांना हलविल्यामुळे मेंदूच्या नसांना दुखापत होऊ शकते.- शारीरिक अत्याचार: घरातील किंवा बाहेरील व्यक्तींनी केलेल्या शारीरिक अत्याचारांमुळे मेंदूच्या दुखापती होऊ शकतात.
खेळादरम्यानची दुखापत:
– खेळाडूंची चकमक: फुटबॉल, बास्केटबॉल इत्यादी खेळांमध्ये झालेल्या धडका आणि चकमकींमुळे मेंदूला दुखापत होऊ शकते.
जन्मजात विकार:
– जन्मदरम्यानची दुखापत: प्रसूतीदरम्यान ऑक्सिजनची कमतरता किंवा यांत्रिक कारणांमुळे मेंदूला दुखापत होऊ शकते.- अनुवांशिक विकार: काही जन्मजात विकारांमुळे मेंदूचा विकास नीट होत नाही आणि त्याची संरचना बिघडते.
न्यूरोसर्जिकल उपाय
मेंदूच्या दुखापतींवर उपचार करण्यासाठी विविध न्यूरोसर्जिकल उपाय उपलब्ध आहेत. दुखापतीच्या प्रकारानुसार आणि गंभीरतेनुसार हे उपाय निवडले जातात.
क्रॅनियोटॉमी:
– या शस्त्रक्रियेत खोपडीत छिद्र करून मेंदूच्या दुखापतीचा थेट उपचार केला जातो. मेंदूतील रक्तस्त्राव, हेमेटोमा (रक्ताचा गट्ठा), किंवा ट्यूमर काढण्यासाठी ही शस्त्रक्रिया केली जाते.
डीकंप्रेसिव्ह क्रॅनियेक्टॉमी:
– मेंदूतील सूज कमी करण्यासाठी खोपडीत एक भाग काढला जातो. त्यामुळे मेंदूला अधिक जागा मिळते आणि सूज कमी होते.
वेंट्रिकुलोस्टोमी:
– हायड्रोसेफॅलस (मेंदूत पाण्याचा साठा) असलेल्या मुलांमध्ये ही शस्त्रक्रिया केली जाते. या प्रक्रियेत मेंदूतील अतिप्रवाहित द्रव बाहेर काढला जातो.
इंट्राक्रॅनियल प्रेशर मॉनिटरिंग:
– मेंदूतील दाब मोजण्यासाठी एक विशेष उपकरण बसवले जाते. त्यामुळे मेंदूतील दाब वाढल्यास त्वरित उपचार करता येतात.
शंट सर्जरी:
– हायड्रोसेफॅलस असलेल्या मुलांमध्ये मेंदूतील द्रव निचरा करण्यासाठी शंट बसवला जातो, ज्यामुळे मेंदूतील द्रव बाहेर येऊन दाब कमी होतो.
पुनर्वसन आणि पुनर्प्राप्ती
न्यूरोसर्जिकल उपायांनंतर मुलांच्या पुनर्प्राप्तीसाठी पुनर्वसनाची प्रक्रिया महत्त्वाची असते. यामध्ये विविध थेरपीज जसे की फिजिओथेरपी, ऑक्यूपेशनल थेरपी, आणि स्पीच थेरपींचा समावेश होतो. या थेरपीज मुलांच्या शारीरिक आणि मानसिक क्षमतांची पुनर्प्राप्ती करण्यात मदत करतात.
बालकांमध्ये गंभीर मेंदूच्या इजे नंतर पुनर्वसन (रीहॅबीलिटेशन) चे महत्त्व
गंभीर मेंदूची इजे नंतर उत्तम प्रकारे ऑपरेशन केले असले अथवा अन्य कोणताही उपाय केला असला तरी त्यानंतर क्वचित प्रसंगी दीर्घकालीन शारीरिक आणि मानसिक विकार निर्माण होऊ शकतात. पुनर्वसन (रीहॅबीलिटेशन) हा बरे होण्याचा एक महत्त्वाचा टप्पा आहे जो बालकांना या आव्हानांवर मात करण्यास आणि त्यांचे स्वतंत्र जीवन जगण्याची क्षमता सुधारण्यास मदत करू शकते.
पुनर्वसनाचे फायदे:
– शारीरिक कार्यात सुधारणा.- संज्ञानात्मक कार्यात सुधारणा.- भावनिक आरोग्य सुधारणे.- मुलांचे मानसिक तणाव आणि चिंता व्यवस्थापित करणे.- स्वातंत्र्य आणि आत्मनिर्भरता वाढवणे.
पुनर्वसनाचा प्रकार:
पुनर्वसन कार्यक्रमाची रचना प्रत्येक मुलाच्या विशिष्ट गरजा आणि क्षमतांनुसार केली जाते.
– शारीरिक थेरपी: स्नायूंची ताकद आणि समन्वय सुधारण्यावर आणि हालचाल आणि संतुलन पुन्हा मिळवण्यावर लक्ष केंद्रित करते.- व्यावसायिक थेरपी: दैनंदिन क्रियाकलापांमध्ये स्वातंत्र्य सुधारण्यावर लक्ष केंद्रित करते, जसे की कपडे घालणे, खाणे आणि स्वच्छता करणे.- भाषण थेरपी: भाषेची समज आणि उत्पादन सुधारण्यावर लक्ष केंद्रित करते.- संज्ञानात्मक थेरपी: स्मरणशक्ती, लक्ष आणि समस्या सोडवणे यांसारख्या संज्ञानात्मक कौशल्यांमध्ये सुधारणा करण्यावर लक्ष केंद्रित करते.- मानसोपचार: तणाव आणि चिंता व्यवस्थापित करण्यास, आत्मविश्वास वाढवण्यास आणि सकारात्मक दृष्टीकोन विकसित करण्यास मदत करते.
पुनर्वसन कुठे मिळते:
– पुनर्वसन बाल रुग्णालये, पुनर्वसन केंद्रे, आउटपेशंट क्लिनिक आणि घरी देखील उपलब्ध आहे.
पुनर्वसनात कधी सुरुवात करावी:
– पुनर्वसन शक्य तितक्या लवकर सुरू करणं चांगलं. लवकर हस्तक्षेप मुलांना त्यांची क्षमता पूर्णपणे विकसित करण्याची आणि स्वतंत्र जीवन जगण्याची अधिक चांगली संधी देऊ शकतो.
पालकांची भूमिका:
पालक त्यांच्या मुलांच्या पुनर्वसनात महत्त्वपूर्ण भूमिका बजावू शकतात. ते घरी व्यायाम आणि क्रियाकलापांमध्ये सहभागी होऊ शकतात, प्रगतीवर लक्ष ठेवू शकतात आणि प्रोत्साहन देऊ शकतात.
निष्कर्ष
बालकांमधील मेंदूच्या दुखापतीचे कारणे विविध असू शकतात आणि त्यावर योग्य न्यूरोसर्जिकल उपाय करणे आवश्यक असते. पुनर्वसन खूप महत्वाचे असते.
सर्व्हायकल डिस्क प्रोलॅप्स समजून घेणे: कारणे, लक्षणे आणि उपचार
सर्व्हायकल डिस्क प्रोलॅप्स समजून घेणे: कारणे, लक्षणे आणि उपचार
By Dr.Ravindra Patil

परिचय:
मानवी पाठीचा कणा हा इंजिनियरींगचा एक चमत्कार आहे, जो मानेच्या विस्तृत हालचालीं शक्य करतो व डोक्याला आधार देतो. तथापि, या गुंतागुंतीची प्रणाली मुळे अनेक आव्हाने येऊ शकतात, ज्यामुळे मानेच्या डिस्क प्रोलॅप्ससारखे रोग उद्भवू शकतात. या ब्लॉग पोस्टमध्ये, मानेच्या डिस्क प्रॉलॅप्सची कारणे, लक्षणे आणि विविध उपचार पर्यायांचा अभ्यास करू. याला सर्व्हायकल डिस्क हर्निएशन किंवा नेक डिस्क प्रोलॅप्स असेही म्हणतात.
Table of Contents
मानवी मानेच्या मणक्यांची गुंतागुंतीची रचना
मानवी मणक्याच्या माळेचे पहिले सात मणके असतात (त्यांना C1 ते C7 म्हणतात) त्यांना सर्व्हायकल स्पाईन म्हणतात. सर्व्हायकल स्पाईन डोक्याला आधार देते, मानेच्या हालचाली सुलभ करते आणि स्पायनल कॉर्ड सुरक्षित ठेवण्याची महत्त्वपूर्ण भूमिका बजावते.
मानेच्या मणक्याच्या रोगांची अनेक कारणे असतात तिच्या गुंतागुंतीच्या रचनेमुळे. मानेच्या अद्वितीय शारीरिक वक्रतेमुळे विविध रोग होऊ शकतात. हे रोग कशामुळे होतात याची काही कारणे खालील प्रमाणे आहेत.
मानेच्या मणक्याचे वक्रता:
मानेच्या मणक्यामध्ये लॉर्डोटिक वक्रता (मागच्या बाजुला वक्रता) असते, जी डोक्याचे वजन संतुलित करण्यास आणि स्थिरता राखण्यास मदत करते.
मानेच्या मणक्याचे सामान्य रोग:
मानेच्या मणक्यांना म्हणजे सर्व्हायकल स्पाईनला क्वचित फक्त एकच रोग होतो. बहुतेक डिस्क प्रोलॅप्सच्या रूग्णांमध्ये प्रोलॅप्स शिवाय इतर रोगही असु शकतात ज्यांपैकी काही खाली नमूद केले आहेत.
- डीजेनेरेटिव्ह डिस्क डिसीज (DDD): कालांतराने, झीज होऊन इंटरव्हर्टेब्रल डिस्क खराब होऊ शकतात.
- हर्निएटेड डिस्क्स: इंटरव्हर्टेब्रल डिस्कमधील जेल सारखा पदार्थ बाहेर पडू शकतो, जवळच्या नसांना दाबू देऊ शकतो आणि वेदना, स्नायुंमध्ये अशक्तपणा किंवा कातडीवर बधीरपणा होऊ शकतो. हे सर्व्हायकल स्पाइन डिस्क प्रोलॅप्स सारखेच असते.
- सर्व्हायकल स्पॉन्डिलायसिस: हे डिस्क आणि सांधे यांची झीज झाल्यामुळे होते.
- सर्व्हायकल स्पाईनची रेडिक्युलोपॅथी: मानेच्या मणक्यातील मज्जातंतूंच्या मुळांवर दाब किंवा सूज आल्यास वेदना होणे, मुंग्या येणे किंवा संबंधीत स्नायुं मध्ये कमकुवतपणा येणे यासारखी लक्षणे दिसू शकतात.
- मानेला मोठी इजा झाल्यास डिस्क थोडीशी त्याच्या जागेतून बाहेर येते पुढे प्रोलॅप्स होते.
- प्रक्षोभक स्थितींमुळे सर्व्हायकल डिस्कला फुगवटा येतो आणि सर्व्हायकल डिस्क हर्नियेशन किंवा प्रोलॅप्स देखील होऊ शकतात.
- जन्मजात विसंगतीमुळे देखील सर्व्हायकल डिस्क प्रोलॅप्स होऊ शकते
- सर्व्हायकल मणक्यांच्या गुंतागुंतीची रचना आणि त्याचे रोग समजून घेणे हे सर्वाइकल डिस्क प्रोलॅप्स समजून घेण्यासाठी महत्त्वाचे आहे. शरीराच्या एकूण कार्यामध्ये आणि गतिशीलतेमध्ये मणक्याची महत्त्वाची भूमिका लक्षात घेता, सर्व्हायकल मणक्यांमधील डिस्क प्रोलॅप्सवर लवकरात लवकर योग्य उपचार करणे महत्त्वाचे आहे.
सर्व्हायकल डिस्क प्रोलॅप्स समजून घेणे:
मानेच्या कशेरुकांमधील उशी सारखी चकती जेव्हा खराब होते तेव्हा आतील मऊ जेल बाहेरील कठीण थरातून पुढे बाहेर येते सरकते तेव्हा आतील सर्व्हायकल मणक्यांमधील डिस्क प्रोलॅप्स होते. ही स्थिती विविध कारणांमुळे उद्भवू शकते आणि प्रभावी व्यवस्थापनासाठी त्यांना समजून घेणे महत्त्वाचे आहे. सामान्य अपभाषामध्ये याला ‘नेक डिस्क हर्निएशन’ म्हणतात.
ग्रीवाच्या डिस्क प्रोलॅप्सची कारणे:
प्रत्येक ग्रीवाच्या डिस्क प्रोलॅप्सच्या आधी ग्रीवा डिस्क प्रोट्र्यूशन असेल. डिस्क प्रोलॅप्स किंवा सर्व्हायकल डिस्क बाहेर येण्याची कारणे आहेत:
वयामुळे होणारा डिस्कचा ऱ्हास:
नैसर्गिक वृद्धत्वाची प्रक्रिया सर्व्हायकल स्पाईनच्या मणक्यांमधील डिस्क्सची झीज होण्यास हातभार लावते. यामुळे त्यांना कालांतराने डिस्क प्रोलॅप्स होते. डिस्क हळूहळू प्रोलॅप्स होऊ शकते, ज्यामुळे सुरुवातीला सर्व्हायकल डिस्कला फुगवटा येतो, ज्यामुळे वेदना होतात. व नंतर ती प्रोलॅप्स होऊ शकते
आघात किंवा दुखापत:
अपघात, पडणे किंवा इतर आघातजन्य घटनांमुळे सर्व्हायकल डिस्कना अचानक आणि गंभीर नुकसान होऊ शकते, ज्यामुळे पुढे प्रोलॅप्स होते.
अनुवांशिक घटक:
अनुवांशिक पूर्वस्थिती काही व्यक्तींना डिस्क प्रोलॅप्स होण्यात अधिक संवेदनाक्षम बनवते.
सर्व्हायकल डिस्क प्रोलॅप्सची सामान्य लक्षणे:
सर्व्हायकल डिस्क प्रोलॅप्सची लक्षणे ओळखणे आणि वेळेवर हस्तक्षेप करणे महत्वाचे आहे. हे झाल्यस उपचार घेणे आवश्यक होते:
मान दुखणे:
मानेच्या प्रदेशात सतत वेदना, खांदे आणि हातांपर्यंत वेदना पसरणे.
सुन्नपणा आणि मुंग्या येणे:
हात किंवा बोटांमध्ये सुन्नपणा, मुंग्या येणे किंवा कमकुवतपणाच्या संवेदना.
हालचालीचा पल्ला कमी होणे:
मान हलवण्यात आणि दैनंदिन कामे करण्यात अडचण.
डोकेदुखी:
तीव्र डोकेदुखी, विशेषतः कवटीचा पायाशी तीव्र डोकेदुखी.
सर्व्हायकल डिस्क उपचार पर्याय:
ऑपरेशन शिवायचे उपचार:
सर्व्हायकल डिस्क प्रोलॅप्सच्या सौम्य प्रकरणात विश्रांती, फिझियोथेरपी उपचार आणि वेदनाशामक औषधे यासारख्या उपायांद्वारे व्यवस्थापित केली जाऊ शकतात.
एपिड्युरल इंजेक्शन्स:
सूज कमी करण्यासाठी आणि सर्व्हायकल डिस्क प्रोलॅप्सशी संबंधित वेदना कमी करण्यासाठी कॉर्टिकोस्टेरॉइड इंजेक्शन्स दिली जाऊ शकतात.
सर्जरीने उपचार:
जेव्हा वरील उपचार अयशस्वी होतात, तेव्हा सर्व्हायकल मणक्याच्या डिस्क प्रोलॅप्ससाठी सर्व्हायकल डिस्क शस्त्रक्रिया करावी लागते, ज्याला सामान्यतः सर्व्हायकल डिस्क हर्नियेशन सर्व्हायकल डिस्क रोग म्हणून संबोधले जाते. शस्त्रक्रियेची प्राथमिक उद्दिष्टे म्हणजे प्रभावित मज्जातंतूची मुळे किंवा पाठीचा कणा विघटित करणे आणि आवश्यक असल्यास मणक्याचे स्थिरीकरण करणे. सर्जिकल नेव्हिगेशन वापरून, सर्व्हायकल डिस्क प्रोलॅप्ससाठी खाली काही सामान्य शस्त्रक्रियांची माहिती दिली आहे:
अॅन्टिरियर सर्व्हायकल डिसेक्टॉमी आणि फ्यूजन (ACDF):
- प्रक्रिया: ACDF मध्ये मानेच्या पुढील भागातून खराब झालेली किंवा हर्नियेटेड डिस्क काढून टाकणे आणि त्याच्या जागी हाडांची कलम किंवा कृत्रिम डिस्क लावणे हे करतात. पाठीचा कणा किंवा मज्जातंतूंच्या मुळांना विघटित करणे आणि स्थिरता प्रदान करणे हे देखील याचे उद्दिष्ट असते.
- नेव्हिगेशन: यात सर्जिकल नेव्हिगेशन चा उपयोग या प्रकारे करतात. सर्जिकल नॅव्हिगेशन सिस्टीम प्रभावित डिस्कचे अचूक स्थान शोधण्यात आणि प्रक्रियेदरम्यान सर्जनला मार्गदर्शन करण्यात खूप मदत करते. त्याच बरोबर सर्जिकल नेव्हिगेशन, अचूकता सुधारण्यास आणि जवळच्या भागात नुकसान कमी करण्यास मदत करते.
पोस्टीरियर सर्व्हायकल फोरमिनोटॉमी:
- प्रक्रिया: या पद्धतीमध्ये, सर्जन न्यूरल फोरामन रुंद करण्यासाठी हाडाचा एक भाग काढून टाकतो यामुळे, मज्जातंतूंची मुळे जिथून पाठीच्या कॅनॉल मधून बाहेर पडतात तेथील संकुचित पणा कमी होतो व मज्जातंतूवरील दबाव कमी होतो.
- नेव्हिगेशन: सर्जिकल नेव्हिगेशन फोरमिनोटॉमीसाठी योग्य स्थान ओळखण्यात मदत करते, जवळपासच्या आवयवांना नुकसान न होऊ देता हाडांना अचूक पणे काढणे सुनिश्चित करते.
मायक्रोडिस्केकक्टोमी:
- प्रक्रिया: मायक्रोडिस्केकक्टोमीमध्ये लहान चीराद्वारे हर्निएटेड डिस्कमधील जेल काढून टाकतात. हा एक कमीत कमी आक्रमक शल्यक्रियेचा उपचार आहे ज्याचा उद्देश आजूबाजूच्या ऊतींना कमीत कमी नुकासान करणे हे असते.
- नेव्हिगेशन: सर्जिकल नेव्हिगेशन सिस्टम डिस्क हर्नियेशनचे विशिष्ट स्थान लक्ष्यित करण्यात मदत करू शकते, अधिक लक्ष्यित आणि कमी आक्रमक शस्त्रक्रिया पद्धती सुलभ करते.
डिस्क बदलणे व कृत्रिम डिस्क लावणे:
- कार्यपद्धती: दोन मणक्यांना एकमेकांशी जोडण्याऐवजी, बिघडलेल्या डिस्कच्या जागी कृत्रिम डिस्क लावून खराब झालेली डिस्क काढून टाकतात आणि मणक्याच्या नैसर्गिक हालचाली होतील याची काळजी घेतात. हे करण्यासाठी खास डिझाइन केलेली कृत्रिम डिस्क वापरतात.
- नेव्हिगेशन: सर्जिकल नेव्हिगेशन कृत्रिम डिस्कच्या अचूक स्थानामध्ये मदत करू शकते, इष्टतम कार्य सुनिश्चित करते आणि कॉम्प्लिकेशन्स होण्याचा धोका कमी करते.
पर्क्यूटेनियस डिसेक्टॉमी:
- प्रक्रिया: पर्क्यूटेनियस डिसेक्टॉमीमध्ये, हर्निएटेड डिस्क सामग्री काढून टाकण्यासाठी किंवा संकुचित करण्यासाठी त्वचेद्वारे एक लहान ट्यूब घातली जाते, विशेषत: लेसर किंवा इतर ऊर्जा स्त्रोत वापरून.
- नेव्हिगेशन: सर्जिकल नेव्हिगेशन उपकरणांच्या स्थानावर मार्गदर्शन करू शकते आणि प्रक्रियेचे निरीक्षण करू शकते, अचूकता आणि सुरक्षितता वाढवते.
सर्जिकल नेव्हिगेशनची भूमिका:
सर्जिकल नेव्हिगेशन सिस्टीम स्पाईन शस्त्रक्रियेदरम्यान रुग्णाच्या शरीराच्या रचनेचे रिअल-टाइम (म्हणजे खऱ्या अस्तित्वातले) 3D नकाशे तयार करण्यासाठी इंट्राऑपरेटिव्ह सीटी स्कॅन किंवा फ्लोरोस्कोपी सारख्या प्रगत इमेजिंग तंत्रज्ञानाचा वापर करतात. सर्व्हायकल म्हणजे मानेच्या मणक्याच्या शस्त्रक्रियेमध्ये सर्जिकल नेव्हिगेशन वापरण्याच्या फायद्यांमध्ये खालील गोष्टी आहेत:
- अचूकता: सर्जनला ऑपरेशनचे क्षेत्र अचूकपणे ओळखण्यात मदत करते, आसपासच्या संरचनेचे नुकसान होण्याचा धोका कमी करते.
- सुरक्षितता: कुठले सर्जीकल हत्यार नेमके कुठे लावले किंवा ठेवले आहे याची रिअल-टाइम माहिती मिळते आणि आजुबाजुच्या संरचनांची सुरक्षितता वाढवते.
- कमीत कमी आक्रमक: प्रक्रियेदरम्यान व्हिज्युअलायझेशन आणि मार्गदर्शन सुधारून कमीतकमी आक्रमकता म्हणजेच कमीत कमी चीरे देऊन शस्त्रक्रिया करता येते.
सर्जिकल नेव्हिगेशन विशेषतः तिथे मौल्यवान आहे जिथे सर्व्हायकल मणक्याच्या शस्त्रक्रियेमध्ये स्पायनल कॉर्ड आणि प्रमुख रक्तवाहिन्यांसारखे अति महत्त्वपूर्ण अवयव ऑपरेशनच्या जागेच्या अगदी जवळ असतात. अशावेळी जरा जरी बाजुला चीरा दिला तर मोठे नुकसान होऊ शकते. तथापि, त्याचा उपयोग काही विशिष्ट शल्यचिकित्सा पद्धती आणि सर्जनचा अनुभव व कौशल्य या वर अवलंबून असतो.
फिझियोथेरपी उपचार:
लक्ष्यित व्यायाम आणि पुनर्वसन मानेचे स्नायू बळकट करण्यास, मुद्रा सुधारण्यास आणि लक्षणे कमी करण्यास मदत करू शकतात. सर्व्हायकल डिस्क प्रोलॅप्ससाठी प्रत्येक प्रकारच्या उपचारांसोबत किंवा नंतर फिझियोथेरपी घेणे आवश्यक असते.
निष्कर्ष:
सर्व्हायकल डिस्क प्रोलॅप्स एखाद्याच्या जीवनाच्या गुणवत्तेवर लक्षणीय दुष्परिणाम करू शकतात, परंतु वेळेवर तपसणी व योग्य उपचार व्यवस्थापनाने, असे रूग्ण त्यांच्या लक्षणांपासून आराम मिळवू शकतात आणि त्यांची कार्यक्षमता परत मिळवू शकतात. सांगणे न लगे की शक्य तितक्या लवकर वैद्यकीय मदत घेणे आवश्यक आहे.
Understanding Cervical Disc Prolapse : Causes, Symptoms, and Treatments

Understanding Cervical Disc Prolapse: Causes, Symptoms, and Treatments
By Dr.Ravindra Patil
Introduction:
The human spine is a marvel of engineering, providing structural support while allowing for a wide range of movements. However, sometimes, this intricate system can face challenges, leading to conditions such as cervical disc prolapse. In this blog post, we will delve into the causes, symptoms, and various treatment options for cervical disc prolapse, also known as cervical disc herniation or neck disc prolapse.
Table of Contents
Complexities of the human Cervical Spine
The human cervical spine, comprising the first seven vertebrae (C1 to C7), plays a crucial role in supporting the head, facilitating movement, and protecting the spinal cord. The complexities of the cervical spine include its unique anatomical features, curvatures, and susceptibility to various diseases or disabilities. Here are some key aspects to consider:
1. Curvature of the cervical spine:
The cervical spine has a Lordotic Curvature (backward) curvature, which helps balance the weight of the head and maintain stability.
2. Common Diseases and Disabilities of the cervical spine:
Rarely does a single condition affect the cervical spine. In most cases another condition is likely to coexist with a prolapsed disc. Rather, a prolapsed disc many be caused by some of the other diseases mentioned below.
- Degenerative Disc Disease (DDD): Over time, wear and tear can lead to the deterioration of intervertebral discs.
- Herniated Discs: The gel-like substance within the intervertebral disc may leak out, irritating nearby nerves and causing pain, weakness, or numbness. This is the same as Cervical Spine Disc Prolapse.
- Cervical Spondylosis: This refers to the degeneration of discs and joints.
- Cervical Radiculopathy: Compression or irritation of nerve roots in the cervical spine can result in symptoms such as pain, tingling, or weakness in the arms.
- Traumatic Injuries leading to Cervical disc bulge or Neck disc prolapse
- Inflammatory Conditions also may cause cervical disc bulge and cervical disc herniation or prolapse.
- Congenital Anomalies
Understanding the complexities of the cervical spine and its diseases is crucial for understanding the Cervical Disc Prolapse. Proper treatment of Cervical Disc Prolapse is crucial, considering the spine’s vital role in overall body function and mobility.
Understanding Cervical Disc Prolapse:
Cervical disc prolapse occurs when the cushion-like discs between the vertebrae in the neck deteriorate or become damaged, resulting in the soft inner material pushing through the tough outer layer. This condition can be caused by various factors, and understanding them is crucial for effective management. In common slang it is called ‘neck disc herniation’.
Causes of Cervical Disc Prolapse:
Every cervical disc prolapse will be preceded by cervical disc protrusion. The causes of disc prolapse or Cervical disc protrusion are:
1. Age-related Degeneration:
The natural aging process contributes to the wear and tear of the cervical discs, making them more prone to prolapse over time. The disc may gradually prolapse, leading to cervical disc bulge, which in turn causes pain.
2. Trauma or Injury:
Accidents, falls, or other traumatic incidents can cause sudden and severe damage to the cervical discs, leading to prolapse.
3. Genetic Factors:
Genetic predisposition make some individuals more susceptible.
Common Symptoms:
Recognizing the symptoms of cervical disc prolapse is crucial for timely intervention. Some common indicators include:
1. Neck Pain:
Persistent pain in the neck region, radiating to the shoulders and arms.
2. Numbness and Tingling:
Sensations of numbness, tingling, or weakness in the arms or fingers.
3. Limited Range of Motion:
Difficulty in moving the neck and performing everyday activities.
4. Headaches:
Chronic headaches, especially the skull base.
Cervical disc treatment options:
Conservative Approaches:
Mild cases of cervical disc prolapse can be managed through conservative measures such as rest, physical therapy, and pain medications.
Epidural Injections:
Corticosteroid injections may be recommended to reduce inflammation and alleviate pain associated with cervical disc prolapse.
Surgical Interventions:
When conservative treatments fail, cervical disc surgery for cervical spine disc prolapse, commonly referred to as cervical disc herniation or cervical disc disease, is considered. The primary goals of surgery are to decompress the affected nerve roots or the spinal cord and to stabilize the spine if necessary. Here are some common surgical interventions for cervical disc prolapse, along with the role of surgical navigation:
1. Anterior Cervical Discectomy and Fusion (ACDF):
- Procedure: ACDF involves removing the damaged or herniated disc from the front of the neck (anterior approach) and replacing it with a bone graft or an artificial disc. This aims to decompress the spinal cord or nerve roots and provide stability.
- Navigation: Surgical navigation systems can assist in precisely locating the affected disc and guiding the surgeon during the procedure. This helps improve accuracy and reduce the risk of damage to adjacent structures.
2. Posterior Cervical Foraminotomy:
- Procedure: In this approach, the surgeon removes a portion of the bone to widen the neural foramen, the opening through which nerve roots exit the spinal canal. This relieves pressure on the compressed nerve.
- Navigation: Surgical navigation aids in identifying the correct location for the foraminotomy, ensuring precise removal of bone without compromising nearby structures.
3. Microdiscectomy:
- Procedure: Microdiscectomy involves the removal of the herniated disc material through a small incision. This is a minimally invasive approach that aims to minimize tissue disruption.
- Navigation: Surgical navigation systems can assist in targeting the specific location of the disc herniation, facilitating a more targeted and less invasive surgical approach.
4. Artificial Disc Replacement:
- Procedure: Instead of fusing the vertebrae, artificial disc replacement involves removing the damaged disc and replacing it with an artificial disc designed to mimic natural spinal motion.
- Navigation: Surgical navigation can assist in precise placement of the artificial disc, ensuring optimal function and reducing the risk of complications.
5. Percutaneous Discectomy:
- Procedure: In percutaneous discectomy, a small tube is inserted through the skin to remove or shrink the herniated disc material, typically using a laser or other energy source.
- Navigation: Surgical navigation can guide the placement of instruments and monitor the procedure, enhancing accuracy and safety.
Role of Surgical Navigation:
Surgical navigation systems use advanced imaging technology, such as intraoperative CT scans or fluoroscopy, to create real-time 3D maps of the patient’s anatomy during surgery. The benefits of surgical navigation in cervical spine surgery include:
- Precision: Helps the surgeon accurately target the affected area, reducing the risk of damage to surrounding structures.
- Safety: Enhances safety by providing real-time feedback on instrument placement and proximity to critical structures.
- Minimally Invasive: Facilitates minimally invasive approaches by improving visualization and guidance during the procedure.
Surgical navigation is particularly valuable in cervical spine surgery, where precision is crucial due to the proximity of vital structures such as the spinal cord and major blood vessels. However, its use may vary depending on the specific surgical approach and the surgeon’s preferences and expertise.
Physical Therapy:
Targeted exercises and rehabilitation can help strengthen the neck muscles, improve posture, and alleviate symptoms. Physical therapy is a must along with or after every type of treatment for a cervical disc prolapse.
Conclusion:
Cervical disc prolapse can significantly impact one’s quality of life, but with timely intervention and proper management, individuals can find relief from symptoms and regain functionality. It is necessary to seek medical help as soon as possible.
लंबर डिस्क प्रोलॅप्स
लंबर डिस्क प्रोलॅप्स
By Dr.Ravindra Patil
Table of Contents
पाठदुखी समजून घेणे, उपचार करणे आणि पाठीचे दुःखणे कमी करणे
लंबर डिस्क प्रोलॅप्स ही तुलनेने खूप सामान्य स्थिती आहे. लोकसंख्येच्या खूप मोठ्या भागावर परिणाम करते. वृद्धत्व, आनुवंशिकता आणि जीवनशैली यासारखे घटक त्याच्या प्रसारास कारणीभूत ठरतात.
परिचय
लंबर डिस्क प्रोलॅप्स, ज्याला सामान्यतः हर्निएटेड डिस्क असेही म्हणतात, एक अशी स्थिती आहे ज्यामुळे पाठदुखीचा त्रास होऊ शकतो आणि एखाद्याच्या संपूर्ण पाठीच्या आरोग्यावर दुष्परिणाम होऊ शकतो. डिस्क हर्नियेशनशी संबंधित दुर्बल लक्षणांपासून आराम मिळवायचा प्रयत्न करणाऱ्या व्यक्तींसाठी ही स्थिती, त्याची कारणे आणि उपचार पर्याय समजून घेणे गरजेचे आहे.
लंबर डिस्क प्रोलॅप्सच्या सौम्य प्रकरणांमध्ये, व्यक्तींना कमीतकमी लक्षणे दिसू शकतात, बहुतेकदा स्थानिक पाठदुखी किंवा अस्वस्थता म्हणून प्रकट होतात. वेदना अधूनमधून आणि विशिष्ट हालचाली किंवा स्थितींमुळे वाढू शकते. सौम्य सुन्नपणा, मुंग्या येणे किंवा नितंब किंवा पाय मध्ये एक कंटाळवाणा वेदना देखील होऊ शकते. तथापि, कमीतकमी लक्षणे असलेल्या व्यक्ती सामान्यतः सामान्य कार्य राखतात आणि महत्त्वपूर्ण मर्यादांशिवाय दैनंदिन क्रियाकलाप करू शकतात. या सौम्य लक्षणांचे व्यवस्थापन करण्यासाठी विश्रांती, ओव्हर-द-काउंटर वेदना औषधे आणि जीवनशैली समायोजन यासारखे पुराणमतवादी उपाय पुरेसे असू शकतात. हे लक्षात घेणे आवश्यक आहे की अगदी कमी लक्षणांच्या बाबतीतही, अचूक निदानासाठी आणि मणक्याचे आरोग्य राखण्यासाठी आणि डिस्क प्रोलॅप्सच्या लक्षणांची प्रगती रोखण्यासाठी प्रतिबंधात्मक उपायांसाठी योग्य मार्गदर्शनासाठी वैद्यकीय मदत घेणे उचित आहे.
लंबर डिस्क प्रोलॅप्स नंतरची सर्वात वाईट परिस्थिती काय होऊ शकते त्याची चर्चा या ब्लॉगच्या शेवटी केली आहे.
लंबर डिस्क प्रोलॅप्स समजून घेणे
कमरेच्या मणक्यामध्ये पाठीच्या खालच्या भागात पाच मणके असतात. त्या पाच मणक्यांच्या मध्ये उशी देणे आणि त्यांना लवचिकतेसाठी देण्यासाठी जबाबदार असलेल्या चार इंटरव्हर्टेब्रल डिस्क असतात. थोडक्यात, पाच लंबर कशेरुका (मणके) आणि चार इंटरव्हर्टेब्रल डिस्क असतात. जेव्हा डिस्कचा बाहेरचा थर कमकुवत होतो तेव्हा लंबर डिस्क प्रोलॅप्स होते. त्यातील जेलसारखा पदार्थ बाहेर पडतो. या स्थितीला बर्याचदा हर्निएटेड किंवा स्लिप्ड डिस्क असे ही म्हंटले जाते. त्यामुळे जवळपासच्या नसा दाबल्या जातात, ज्यामुळे प्रभावित भागात वेदना, सुन्नपणा आणि अशक्तपणा येतो.
डिस्क हर्नियेशनची सामान्य कारणे
लंबर डिस्क प्रोलॅप्सच्या विकासामध्ये अनेक घटक योगदान देतात. वृद्धत्व हा एक प्राथमिक घटक आहे, कारण कालांतराने डिस्क नैसर्गिकरित्या दुबळ्या होतात व त्यातील पाण्याचे प्रमाण आणि लवचिकता गमावतात. जड वजन उचलणे किंवा अयोग्य प्रकार वजन उचलण्याने यांसारख्या क्रियांमुळे मणक्यावर वारंवार येणारा ताण देखील डिस्क हर्नियेशनचा धोका वाढवू शकतो. इतर घटकांमध्ये लठ्ठपणा, अनुवांशिक पूर्वस्थिती आणि बैठी जीवनशैली यांचा समावेश होतो.
लक्षणे आणि पाठीच्या आरोग्यावर प्रभाव
लंबर डिस्क प्रोलॅप्सच्या लक्षणांपैकी एक म्हणजे सतत पाठदुखी, जी बहुतेक वेळा नितंब, मांड्या आणि पायांपर्यंत पसरते. सुन्नपणा, मुंग्या येणे आणि स्नायू कमकुवत होणे हे देखील वेदना सोबत असू शकते. गंभीर प्रकरणांमध्ये, डिस्क हर्नियेशनमुळे कौडा इक्विना सिंड्रोम म्हणून ओळखल्या जाणार्या स्थितीस कारणीभूत ठरू शकते. यात आतडी आणि मूत्राशय यांचे कार्य बिघडते. यात त्वरित वैद्यकीय मदतीची आवश्यकता असते. या गंभीर स्थिती विषयी खाली चर्चा केली आहे.
डिस्क प्रोलॅप्ससाठी उपचार पर्याय
लंबर डिस्क प्रोलॅप्सच्या उपचारामध्ये सर्जरी शिवायचा उपचार किंवा सर्जरी यांचा समावेश असतो. काही प्रकरणांमध्ये, शस्त्रक्रिया करावीच लागते. शस्त्रक्रिये शिवायच्या उपचारांचा उद्देश असतो शस्त्रक्रिया न करता वेदना कमी करणे आणि मणक्याचे आरोग्य सुधारणे. यामध्ये खालील गोष्टी समाविष्ट असू शकतात:
- वेदना शामक औषधे: नॉन-स्टेरॉइडल अँटी-इंफ्लेमेटरी ड्रग्स (NSAIDs) आणि स्नायू शिथिल करणारी औषधे वेदना आणि जळजळ व्यवस्थापित करण्यात मदत करू शकतात.
- शारीरिक उपचार: लक्ष्यित व्यायाम मणक्याला आधार देणारे स्नायू मजबूत करू शकतात, लवचिकता सुधारू शकतात आणि एकूणच मणक्याचे आरोग्य वाढवू शकतात.
- गरम आणि थंड थेरपी: उष्णता किंवा थंड पॅक लागू केल्याने जळजळ कमी होण्यास आणि वेदना कमी करण्यास मदत होते.
- जीवनशैलीत बदल: योग्य आसन, नियमित व्यायाम आणि वजनाचे व्यवस्थापन यासह निरोगी जीवनशैलीचा अवलंब केल्याने पुढील डिस्क हर्नियेशन टाळण्यास हातभार लागू शकतो.
ज्या प्रकरणांमध्ये असे उपचार प्रभावी ठरत नाहीत, त्यत शस्त्रक्रिया करण्याचा विचार केला जाऊ शकतो. डिसकेक्टोमी किंवा मायक्रो- डिसकेक्टोमी सारख्या प्रक्रियांचा उद्देश डिस्क मटेरियल काढून टाकणे आणि मज्जातंतूंवरील दबाव कमी करणे आहे.
मायक्रे डिसकेक्टोमी
मायक्रो-डिसकेक्टोमी, ज्याला मायक्रो-डिकंप्रेशन देखील म्हणतात, एक अशी शस्त्रक्रिया आहे जी सामान्यतः लंबर डिस्क प्रोलॅप्स किंवा हर्निएटेड डिस्क्सवर उपचार करण्यासाठी वापरली जाते. ही एक कमीतकमी कापकूप करणारी शस्त्रक्रिया आहे जी डिस्क बाहेर पडल्यामुळे पाठीच्या मज्जातंतूंवरील दबाव कमी करण्यासाठी बनवण्यात आलेली आहे.
मायक्रो-डिसकेक्टोमी दरम्यान, मणक्याच्या प्रभावित भागावर एक लहान चीरा दिला जातो. खुल्या शस्त्रक्रियेच्या मोठे चीरे असतात, तर या कमीत कमी आक्रमक पद्धतीमध्ये सूक्ष्मदर्शक किंवा बहिर्गोल भिंगाचा वापर करतात. त्यामुळे सर्जनला प्रभावित डिस्क आणि आसपासच्या संरचना अचूक पणे पाहता येते. विशेष साधनांचा वापर केल्याने हर्नियेटेड डिस्क काढून टाकणे शक्य होते, व मज्जातंतूवरील दबाव कमी होते.
मायक्रो-डिसकेक्टोमीचा एक प्राथमिक फायदा म्हणजे आसपासच्या ऊतींना कमीतकमी इजा होते. लहान चीरे आणि विशेष साधनांचा वापर करून केलेल्या सर्जरी मध्ये स्नायू आणि मणक्यातील इतर संरचनांना होणारी इजा कमीत कमी असते. यामुळे केवळ शस्त्रक्रियेनंतरच्या वेदना कमी होतात हा फायदा होतो आणि पारंपारिक मोठे चीरे देऊन केलेल्या शस्त्रक्रियेच्या तुलनेत रूग्ण लवकर बरे होतात.
मायक्रो-डिसकेक्टोमी करण्यात येणार्या रूग्णांना सामान्यत: या प्रक्रियेनंतर पाठदुखी, पाय दुखणे आणि बधीरपणा यासारखी लक्षणे बरीच कमी होतात. लंबर डिस्क प्रोलॅप्सशी संबंधित लक्षणे दूर करण्यासाठी मायक्रो-डिसकेक्टोमी सर्जरीच्या यश चा दर जास्त असतो.
कोणत्याही शस्त्रडॉक्रियेच्या प्रक्रियेप्रमाणे, संभाव्य जोखीम आणि गुंतागुंत आहेत आणि मायक्रो-डिसकेक्टोमी चा विचार करणार्या व्यक्तींनी त्यांच्या डॉक्टरांशी याबद्दल चर्चा करणे महत्वाचे आहे. तथापि, बर्याच रूग्णांसाठी, लंबर डिस्क प्रोलॅप्सच्या वाईट परिणामांना बरे करण्यासाठी मायक्रो-डिसकेक्टोमी एक प्रभावी आणि कमीतकमी कापकूप करणारा सर्जरी असते. यामुळे रूग्णां परत लवकरच हिंडू फिरू शकतात आणि त्यांच्या जीवनाची एकूण गुणवत्ता सुधारू शकते.
डिस्क कॉम्प्रेशन व्यायामाने पाठदुखीचे उपचार
फिझियोथेरपी उपचारांव्यतिरिक्त, लंबर डिस्क प्रोलॅप्स असलेल्या व्यक्तींना प्रभावित डिस्कवरील दबाव कमी करण्यासाठी आणि उपचारांना प्रोत्साहन देण्यासाठी डिझाइन केलेल्या डिस्क कॉम्प्रेशन व्यायामाचा फायदा होऊ शकतो. हे व्यायाम फिझियोथेरपीस्टच्या मार्गदर्शनाखाली केले पाहिजेत. खाली काही प्रभावी डिस्क कॉम्प्रेशन व्यायाम दिले आहेत:
- पेल्विक टिल्ट्स: पाठीवर झोपा व गुडघे वाकवा, तुमचे पोटाचे स्नायू हळूवारपणे घट्ट करा आणि तुमचे कुल्ले जमिनीवरून वरती उचला, व काही सेकंद तसेच रहा, मग परत कुल्ले जमिनीवर टेकवा.
- कॅट-काऊ स्ट्रेच: रांगण्याची पोझीशन घ्या, मांजरीप्रमाणे तुमची पाठ वाकवून उंच करा आणि नंतर तुमची पाठ खालच्या बाजुला वाकवा. त्या वेळी तुमचे डोके आणि शेपटीचे हाड छताच्या दिशेने उचला.
- मुलाची पोझ: जमिनीवर गुडघे टेकून, टाचांवर बसा, आणि तुमचे हात जमिनीवर पुढे पसरवा, तुमची छाती जमिनीच्या दिशेने खाली करा, शक्य झाले तर छाती जमिनीला टेकवा.
- गुडघ्यापासून छातीपर्यंत ताणणे: उताणे झोपा, एक गुडघा तुमच्या छातीकडे आणा आणि दोन्ही हातांनी धरा. तसेच दुसऱ्या गुडघ्याला करा, व आलटून पालटून करत रहा.
लंबर डिस्क प्रोलॅप्सची सर्वात वाईट परिस्थिती
लंबर डिस्क प्रोलॅप्सच्या सर्वात वाईट परिस्थितीत, पाठीच्या मज्जातंतूंच्या तीव्र आणि दीर्घकाळापर्यंत दबावामुळे (कॉम्प्रेशनमुळे) गंभीर कॉम्प्लिकेशन्स होऊ शकतात. यामुळे कौडा इक्विना सिंड्रोम होऊ शकतो. यामध्ये आतडी आणि मूत्राशयावरील नियंत्रण कमी होणे, सॅडल ऍनेस्थेसिया (नितंब आणि आतील मांड्यांमधील संवेदना कमी होणे) आणि पायांमध्ये प्रगतीशील कमकुवतपणा येतो.
काउडा इक्विना सिंड्रोम ही एक वैद्यकीय आणीबाणी (इमरजन्सी) आहे ज्यामध्ये तत्काळ उपचार आवश्यक असतात, विशेषत: प्रभावित नसावरील दबाव कमी करण्यासाठी शस्त्रक्रियेद्वारे डीकंप्रेशन करावे लागते. काउडा इक्विना सिंड्रोमवर त्वरित उपाय करण्यात अयशस्वी झाल्यास कायमचे न्यूरोलॉजिकल नुकसान होऊ शकते. अशी गंभीर कॉम्प्लिकेशन्स दुर्मिळ असताना. अपरिवर्तनीय परिणाम टाळण्यासाठी लंबर डिस्क प्रोलॅप्सशी संबंधित गंभीर लक्षणे अनुभवताना त्वरित वैद्यकीय मदत घेणे अत्यंत गरजेचे असते.
निष्कर्ष
लंबर डिस्क प्रोलॅप्स एखाद्या व्यक्तीच्या जीवनाच्या गुणवत्तेवर लक्षणीय दुष्परिणाम करू शकते, परंतु स्थितीची व्यापक समज आणि सक्रिय उपायांसह, व्यक्ती पाठदुखीचे व्यवस्थापन करू शकतात आणि पाठीच्या आरोग्यास प्रोत्साहन देऊ शकतात. जुन्या प्रकारचे उपचार, सर्जरी किंवा विशेष व्यायामांद्वारे असो, लंबर डिस्क प्रोलॅप्समुळे उद्भवलेल्या अवघड आव्हानांना तोंड देण्यासाठी वैयक्तिक दृष्टीकोन विकसित करण्यासाठी व्यावसायिक मार्गदर्शन मिळवणे ही मुख्य गोष्ट आहे. लक्षात ठेवा, लवकर हस्तक्षेप आणि निरोगी जीवनशैलीची साठी डिस्क हर्निएशनचे परिणाम कमी करण्यात आणि पाठीच्या कण्यातील दीर्घकालीन कल्याण राखण्यासाठी महत्त्वपूर्ण भूमिका बजावते.
थ्रोम्बोलिसिस
थ्रोम्बोलिसिस
By Dr.Ravindra Patil
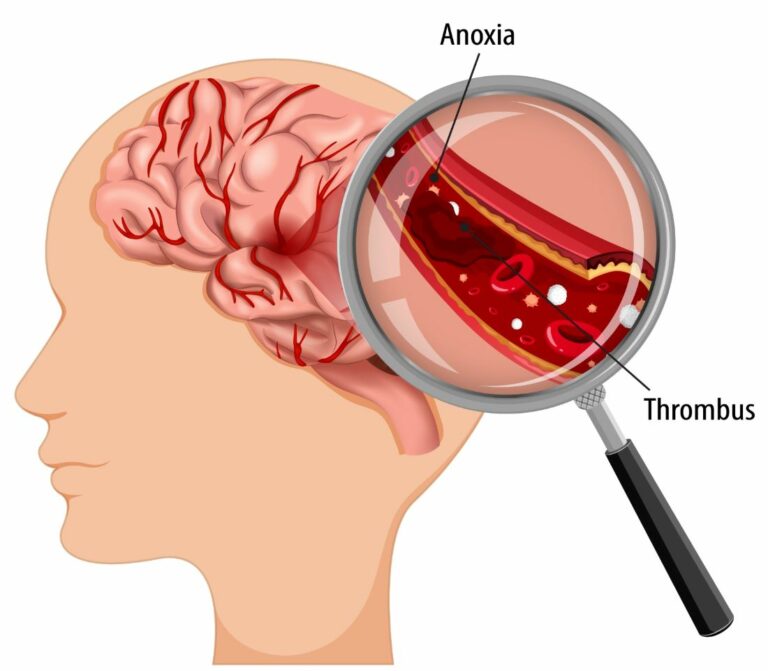
रक्त हा आपल्या शरीराचा एक जादुई अवयव आहे जो आपल्या शरीरात धमन्यांमधून आणि शिरांमधून आयुष्यभर वाहत राहतो. रक्त फुफ्फुसातून आवश्यक असलेल्या सर्व ऊतींमध्ये ऑक्सिजन वाहून नेते आणि सर्व उतींमधून कार्बन डायऑक्साईड परत फुफ्फुसात वाहून नेते. हे शरीराच्या प्रत्येक पेशीचे पोषण करते आणि सर्व उती आणि अवयवांमधून टाकाऊ पदार्थ बाहेर टाकण्यासाठी मूत्रपिंडात वाहून नेले जाते. हे आपण हायस्कूलच्या विज्ञान वर्गात शिकतो.
शाळेत असताना आपण सगळेच स्वतःला इजा करून घेतो. आपली त्वचा फाटू शकते आणि आपल्याला रक्तस्त्राव होऊ शकतो. पण आपल्या जादुई रक्ताच्या विशेष गुणांमुळे रक्त गोठते व पुढील रक्तस्त्राव थांबतो. हे आपण सर्वांनी अनुभवले आहे.
निरोगी लोकांच्या रक्ताची जादू अशी आहे की, दुखापत झाल्यावरच ते गोठते व आपला रक्तस्त्राव थांबतो. रक्त गोठण्यामुळे शरीरातून अधीक रक्त वाया जात नाही. निरोगी लोकांमध्ये, रक्त कधीही धमन्या, नसा किंवा हृदयात गोठत नाही किंवा त्याच्या गाठी होत नाहीत. ते नेहमी द्रव अवस्थेत राहते. आणि नमूद केल्याप्रमाणे आपला रक्त पुरवठा प्राणवायु आणि पोषक तत्वे पुरवण्याचे आणि टाकाऊ पदार्थ आणि कार्बन डायऑक्साइड बाहेर काढण्याचे सतत काम करत असतो. जर रक्ताच्या गुठळ्यामुळे अचानक रक्त वाहणे थांबले, तर प्रभावित अवयवांना प्रथम ऑक्सिजनची उपासमार होईल आणि थोड्याच वेळात त्या अवयवांचा मृत्यू होऊ शकतो.
मेंदू किंवा हृदय या अवयवांवर परिणाम झाला तर तो माणूसच मरेल!
त्यामुळे रक्त कोणत्याही किंमतीत द्रव अवस्थेत राहिले पाहिजे व वाहत राहिले पाहिजे.
Table of Contents
थ्रोम्बोसिस आणि एम्बोलिझम
तथापि, काही प्रसंगी वेगवेगळ्या रोगापूर्वीच्या घटकांमुळे, रक्तवाहिन्यामध्ये रक्ताच्या गुठळ्या होतात. याला थ्रोम्बोसिस असे म्हणतात.
या गुठळ्या काहीवेळा तुटतात, बाहेर पडतात आणि रक्ताभिसरण प्रणालीच्या दूरच्या भागात जातात, तिथे त्या अडकतात आणि त्या पुढील रक्तपुरवठा रोखतात. याला एम्बोलिझम म्हणतात.
कधीकधी थ्रोम्बोसिस आणि एम्बोलिझम दोन्ही एकत्र होतात आणि नंतर त्याला थ्रोम्बो-एम्बोलिक घटना म्हणून ओळखले जाते.
जर रक्तवाहिनी शीरे मध्ये गुठळी तयार झाली आणि ती सैल झाली व तिचा तुकड पडला, तर तो फुफ्फुसांच्या धमन्यांपर्यंत नेला जाईल आणि त्यांना फुफ्फुसांच्या धमनीला ब्लॉक करेल. याला पल्मोनरी एम्बोलिझम म्हणतात आणि ही एक अतिशय गंभीर व जीवघेणी स्थिती आहे.
वरील सर्व प्रकरणांमध्ये, मानवी शरीराच्या धमन्यांमध्ये रक्ताची गुठळी झाली आहे, ज्यामुळे त्या धमनीद्वारे पुरवल्या जाणार्या अवयवांची उपासमार होते व तो अवयव मरू शकतो. पण वरी रक्ताच्या गुठळ्या असलेल्या धमन्या जर हृदयाला किंवा मेदूला रक्तपुरवठा करत असल्या तर ती व्यक्ती गंभीर आजारी पडू शकते किंवा मृत्यू देखील पाऊ शकते.
इतर सर्व अवयवांचा रक्तपुरवठा ठप्प झाला तर परिणाम वाईटच होतो, परंतु हृदय किंवा मेंदूच्या रक्तपुरवठ्यात अडथळा आल्यास त्वरित मृत्यू होऊ शकतो.
पक्षघाताच्या (लकवा किंवा इंग्रजीत ज्याला स्ट्रोक म्हणतात त्या रूग्णांना) रूग्णांना थ्रोम्बोलिसिस हा उपचार सर्वोत्तम उपचारांपैकी एक आहे.
मेंदूच्या धमनीत गुठळ्या झाल्यामुळे सेरेब्रोव्हस्कुलर स्ट्रोक किंवा ब्रेन स्ट्रोक नावाचा तीव्र आजार होतो.
हृदयाच्या धमनीत गुठळ्या झाल्यामुळे मायोकार्डियल इन्फार्क्शन किंवा हृदयविकाराचा झटका म्हणून ओळखला जाणारा एक तीव्र रोग होतो.
फुफ्फुसाच्या धमन्यांमधील गुठळ्याला पल्मोनरी एम्बोलिझम असे म्हणतात.
थ्रोम्बोलिसिस
सोप्या शब्दात, थ्रोम्बोलिसिस [थ्रॉम्बोलाइटिक थेरपी म्हणूनही ओळखले जाते] रक्तवाहिन्यांमधील धोकादायक गुठळ्या विरघळवणे, रक्त प्रवाह सुधारणे आणि ऊती आणि अवयवांना होणारे नुकसान टाळण्यासाठी हा उपचार आहे. थ्रोम्बोलिसिस म्हणजे गुठळ्या विरघळवणाऱ्या औषधे इंट्राव्हेनस इंजेक्शनद्वारे किंवा लांब कॅथेटरद्वारे शीरेत इंजेक्शने दिली जातात व जी थेट ब्लॉकेजच्या ठिकाणी औषधे पोहोचवतात.
हे एका लांब कॅथेटरच्या टोकाला जोडलेल्या यांत्रिक उपकरणाने कॅथ लॅब मध्ये देखील केले जाऊ शकते. या प्रकारात एकतर गठ्ठा काढून टाकतात किंवा तो हळुहळु तोडतात.
थ्रोम्बोलिसिस प्रक्रियेचा उपयोग हृदय व मेंदूला रक्तप्रवाह देणाऱ्या धमन्यांमध्ये रक्ताच्या गुठळ्या विरघळवण्यासाठी आणीबाणीच्या उपचार म्हणून केला जातो – हृदयाच्या धमन्यांमध्ये क्लॉट झाला तर हृदयविकाराचा झटका येतो आणि मेंदूच्या धमनीत क्लॉट झाला इस्केमिक स्ट्रोकचे होतो. त्या शिवाय फुफ्फुसांच्या धमन्यांमध्ये क्लॉट झाला तर त्याला पल्मोनरी एम्बोलिझम म्हणतात व तेथे पण थ्रोम्बोलिसिस प्रक्रिया वापरून उपचार करतात.
खालील भागात देखील रक्ताच्या गुठळ्यांवर उपचार करण्यासाठी थ्रोम्बोलिसिस प्रक्रिया वापरली जाते:
- शिरांच्या (व्हेन्सच्या आत) आत: याला डीप व्हेन थ्रोम्बोसिस (डी.व्ही.टी.) असे म्हणतात. हे पायांच्या नसा, ओटीपोटाचा भाग आणि वरच्या बाजूला असलेल्या नसांमधील गुठळ्या असतात; उपचार न केल्यास, गुठळ्याचे तुकडे फुटू शकतात आणि फुफ्फुसातील धमनीमध्ये जाऊ शकतात, परिणामी तीव्र पल्मोनरी एम्बोलिझम होतो.
- बायपास ग्राफ्ट्सच्या आत: या म्हणजे हृदयाच्या बायपास शस्त्रक्रियेमध्ये वापरल्या जाणार्या नसांमध्ये तयार झालेल्या गुठळ्या आहेत, हृदयविकाराच्या उपचारासाठी केल्या जातात. या शिरा रुग्णाच्या पायातून काढल्या जातात. या नसांमध्ये रक्ताची गुठळी झाल्यास हृदयविकाराचा दुसरा झटका येऊ शकतो.
- डायलिसिस कॅथेटर्सच्या आत: ज्या रुग्णांना वारंवार डायलिसिसची गरज असते त्यांच्या मानेच्या शिरामध्ये या जीवनरक्षक नळ्या घातल्या जातात. अशा नळीच्या आत गुठळी असणे म्हणजे रुग्णाला डायलिसिस करता येत नाही आणि अत्यंत गंभीर स्थिती उद्भवते.
जर रक्ताची गुठळी जीवघेणी ठरली असेल आणि हृदयविकाराचा झटका, स्ट्रोक किंवा पल्मोनरी एम्बोलिझमचे निदान झाले असले तर – शक्य तितक्या लवकर उपचार करता आला– आदर्श रीते एक ते दोन तासांच्या आत – तर थ्रोम्बोलिसिस हा उपचाराचा उत्तम पर्याय असतो. सुरू केल्यास एक पर्याय असू शकतो
थ्रोम्बोलिसिसची विविध औषधे
सर्वात सामान्यपणे वापरल्या जाणारी क्लोट-बस्टिंग औषधे — ज्यांना थ्रोम्बोलाइटिक एजंट्स किंवा थ्रोम्बोलिसिस इंजेक्शन्स देखील म्हणतात – ती खालील प्रमाणे आहेत:
- एमिनेस (एनिस्ट्रेप्लेस)
- रेटावेस (रेटीप्लेस)
- स्ट्रेप्टेज (स्ट्रेप्टोकायनेज, काबिकिकायनेज)
- टी-पीए (औषधांचा वर्ग — ज्यामध्ये अॅक्टिव्हेस समाविष्ट असते)
- टी एन केस (टेनेक्टेप्लेस)
- अॅबोकिनेज, किनलायटिक (रोकिनेज)
परिस्थितीनुसार डॉक्टर कॅथेटरद्वारे ऍक्सेस साइटमध्ये क्लॉट-बस्टिंग औषधे इंजेक्ट करू शकतात. तथापि, बहुतेकदा, डॉक्टर रक्तवाहिनीमध्ये एक लांब कॅथेटर घालतात आणि रक्ताच्या गुठळ्यांजवळ औषधे थेट गुठळ्यांपर्यंत पोहोचवतात.
दोन्ही प्रकारच्या थ्रोम्बोलिसिस दरम्यान, रक्ताची गुठळी विरघळत आहे की नाही हे पाहण्यासाठी डॉक्टर रेडिओलॉजिक इमेजिंग वापरतात. जर गठ्ठा तुलनेने लहान असेल तर प्रक्रियेस अनेक तास लागू शकतात. परंतु गंभीर अडथळ्यासाठी अनेक दिवस उपचार आवश्यक असू शकतात.
थ्रोम्बोलिसिस केव्हा करू नये
जरी थ्रोम्बोलिसिस सुरक्षितपणे करता येते आणि त्यामुळे प्रभावीपणे रक्त प्रवाह सुधारू शकतो आणि अधिक आक्रमक शस्त्रक्रियेशिवाय अनेक रुग्णांमध्ये लक्षणे दूर करू शकतो तरी खालील प्रकरणांमध्ये थ्रोम्बोलिसिस केले जाऊ शकत नाही:
- उच्च रक्तदाब
- सक्रिय रक्तस्त्राव किंवा रक्त कमी होणे
- मेंदूमध्ये रक्तस्त्राव झाल्यामुळे पक्षघात
- मूत्रपिंडाचा गंभीर आजार
- अलीकडे झालेली शस्त्रक्रिया
- गरोदरपण
- वृध्ध रुग्णांमध्ये
गंभीर अंतर्गत रक्तस्त्राव होण्याच्या जोखमीव्यतिरिक्त, थ्रोम्बोलिसिसच्या इतर संभाव्य जोखमींमध्ये खालील धोके समाविष्ट आहेत:
- जेथून थ्रोम्बोलिसि साठी सुई घालतात त्या ठिकाणी जखम होणे किंवा रक्तस्त्राव होणे
- रक्तवाहिनीला नुकसान
- रक्ताच्या गुठळ्याचे रक्तवहिन्या मार्गे दुसर्या भागात स्थलांतर
- मूत्रपिंडाचे नुकसान व आजार
सर्वात गंभीर संभाव्य गुंतागुंत म्हणजे इंट्राक्रॅनियल रक्तस्त्राव, परंतु हे होणे दुर्मिळ असते.
थ्रोम्बोलिसिस केल्या नंतर रूग्णाचे भविष्य
थ्रोम्बोलिसिस सहसा जरी यशस्वी होत असले तरी, 25% रुग्णांमध्ये रक्ताची गुठळी विरघळण्यास उपचार सक्षम होत नाही. आणखी 12% रुग्णांच्या रक्तवाहिनीत गुठळ्या किंवा अडथळे पुन्हा विकसित होतात.
याव्यतिरिक्त, केवळ थ्रोम्बोलायसिस – यशस्वी असतानाही – आधीच रक्त प्रवाह बंद झाल्यामुळे आधीच खराब झालेल्या ऊतींवर उपचार करता येत नाहीत. त्यासाठी अधीक उपचारांची आवश्यकता असू शकते.
स्ट्रोकच्या रूग्णांना थ्रोम्बोलिसिस उपचार
मिरजेच्या समर्थ न्यूरो आणि सुपरस्पेशालिटी हॉस्पिटल सारख्या प्रगत मेंदू उपचार रुग्णालयांमध्ये, स्ट्रोकच्या रूग्णांमध्ये थ्रोम्बोलायसीस अतिशय विशिष्ट पद्धतीने केले जाते. स्ट्रोकचा रूग्ण हॉस्पिटलमध्ये येत असल्याची माहिती रुग्णालयाला मिळताच आपत्कालीन कक्ष आणि सीटी स्कॅन कक्ष सज्ज ठेवण्यात येतात. रुग्णाला सीटी स्कॅन रूममध्ये पोहोचवल्यानंतर मेंदूची सीटी स्कॅन तपासणी केली जाते. मेंदूमध्ये रक्ताची गुठळी आढळल्यास रिकॉम्बिनंट टिश्यू प्लास्मिनोजेन अॅक्टिव्हेटर [rtPA] या औषधाने त्वरित उपचार सुरू केले जातात आणि सतत बारीक निरीक्षण करण्यासाठी रुग्णाला आय.सी.यु. मध्ये स्थानांतरित केले जाते.
जर रुग्ण “गोल्डन अवर” मध्ये आला असेल किंवा स्ट्रोकनंतर पहिल्या ६० मिनिटांत आला असेल तर, रुग्ण स्ट्रोकमधून अगदी कमी वेळात पूर्णपणे बरा होण्याची शक्यता असते.
लॅकुनर इन्फार्क्ट्स
लॅकुनर इन्फार्क्ट्स
By Dr.Ravindra Patil
परिचय
पक्षाघात आणि संवेदना कमी होण्यास कारणीभूत असणारा सर्वात सामान्य आजारांपैकी एक म्हणजे स्ट्रोक. मेंदूचा एक मोठा भाग रक्ताच्या गुठळ्या होऊन रक्त प्रवाह बंद होऊन किंवा सेरेब्रल हॅमरेजमुळे रक्तापासून वंचित राहिल्यास अनेकदा शरीराच्या एक बाजूत अर्धांगवायू होतो.
तथापि, स्ट्रोकचा आणखी एक प्रकार आहे, पण तो खूपच कमी प्रमाणात होतो. याला लॅकुनर स्ट्रोक म्हणतात, हा एक अशा प्रकारचा स्ट्रोक आहे जो मेंदूच्या मुख्य धमन्यांच्या लहान व खोल जाणार्या फांद्यात रक्ताच्या लहान गाठी अडकल्यामुळे होतो. लॅकुनर स्ट्रोक मध्ये सर्व सेरेब्रल धमन्यांच्या शाखांचा समावेश होतो.
बहुतेक लॅकुनर स्ट्रोकमध्ये नॉन-कॉर्टिकल भागांचा समावेश होतो आणि त्या विशेष लक्षणे दिसत नाहीत. कारण यात मेंदूचे फक्त लहान भाग प्रभावित होतात. तथापि, जर मेंदूच्या अनेक लहान भागांना इस्केमिया होतो [अशी स्थिती जिथे शरीराच्या एखाद्या भागाला रक्तपुरवठा होत नाही आणि त्याचा मृत्यू होतो, ज्याला इन्फार्क्ट म्हणून ओळखले जाते], तर अनेक लहान लॅक्युनर इन्फार्क्ट्समुळे बरेच मोठे हालचाल, संवेदनाक्षमता आणि कार्यात्मक अपंगत्व येऊ शकते.
Table of Contents
कारणे
लॅकुनर इन्फार्कशनमध्ये, सबकोर्टिकल भागांना पुरवठा करणार्या लहान भेदक सेरेब्रल वाहिन्या, विविध धमन्यांच्या रोगांमुळे बंद होतात.
काही प्रकरणांमध्ये, रक्ताच्या गुठळ्यांचे लहान तुकडे, ज्याला एम्बोलिक तुकडे म्हणतात, ते मेंदूच्या लहान रक्तवाहिन्यांमधून वाहू शकतात आणि पण त्यांच्या शाखा, ज्या खोल भेदक धमन्या असतात, तिथे अडतात, रक्तप्रवाह थांबतो, व इस्केमिया आणि इन्फार्कशन होऊ शकते.
उच्च रक्तदाब, मधुमेह, धूम्रपान, रक्तात एल.डी.एल कोलेस्टेरॉलटी उच्च पातळी, कॅरोटीड धमनी एथेरोस्क्लेरोसिस, पेरिफेरल धमनी रोग, टी.आय.ए. आणि हायपरहोमोसिस्टीनेमिया यामुळे लॅकुनर इन्फार्क्ट्स आणि स्ट्रोक होतात.
काही अनुवांशिक घटकांमुळे लहान वाहिन्यांचे आजार होण्याचा धोकाही वाढतो.
पॅथोफिजियोलॉजी
लहान भेदक धमन्यांमधील अडथळ्यामुळे लहान लॅक्युनर स्ट्रोक होतात. त्यांचा आकार 3 मिमी ते 20 मिमी पर्यंत असु शकतो. तथापि, केवळ 17% लॅकुनर स्ट्रोक 10 मिमी पेक्षा कमी आकाराचे असतात.
लहान धमन्यांचे अडथळे लिपहायलिनोसिस आणि मायक्रो-एथेरोमा निर्मितीमुळे होतात.
रोगाचा इतिहास आणि शारीरिक परीक्षा
इस्केमिक स्ट्रोक प्रमाणे, लॅकुनर इन्फार्क्ट्स सहसा अचानक न्यूरोलॉजिकल डेफिसिटच्या प्रारंभासह उपस्थित होतात. तथापि, काही लॅक्युनर इन्फार्क्ट्स पायरी पायरीने वाढू शकतात आणि थोड्याच वेळात खूब खराब होतात.
थॅलेमस, बेसल गॅंग्लिया, पोन्स आणि अंतर्गत कॅप्सूलच्या पांढर्या पदार्थामध्ये लॅकुनर इन्फार्क्ट्स सामान्यपणे होतात.
लॅकुनर इन्फार्क्ट्स असून अजिबत लक्षणे नसू शकतात.
लॅकुनर इन्फार्क्ट्सची लक्षणे मेंदूच्या कुठल्य क्षेत्रात इन्फार्क्ट्स झाले आहेत त्यावर अवलंबून असतात.
काही लॅकुनर इन्फार्क्ट्स, जसे की अंतर्गत कॅप्सूल किंवा पोन्सच्या मागील अंगात, गंभीर हेमिप्लेजिया म्हणजे पक्षघात होऊ शकतो.
लॅकुनर स्ट्रोक, स्मृती, भाषा आणि निर्णय घेण्याच्या कलेवर क्वचितच दुष्परिणाम करतात.
लॅकुनर इन्फार्क्ट्सचे प्रकार
शुद्ध मोटर हेमिपेरेसिस – चेहरा, हात आणि पाय यांचे कॉन्ट्रालेटरल (विरुध्ध बाजूला) हेमिपेरेसिस. [४५%].
10% ते 18% प्रकरणांमध्ये अॅटॅक्सिक हेमिपेरेसिसचा समावेश होतो. यामुळे कॉन्ट्रालेटरल चेहरा आणि पाय आणि कॉन्ट्रालेटरल हातापायचा हेमिपेरेसिस (कमी प्रमाणात लकवा) होते. समन्वयाचा अभाव हे या स्ट्रोकचे प्रमुख वैशिष्ट्य आहे.
शुद्ध संवेदी स्ट्रोकमध्ये थॅलेमस किंवा कोरोना रेडिएटा समाविष्ट असतात; हे चेहरा, हात आणि पाय यांच्या विरुद्ध बाजूच्या अनुपस्थित किंवा असामान्य संवेदनासह सादर करते. लॅकुनर स्ट्रोकच्या 7% प्रकरणांमध्ये हे होते.
डिसआर्थ्रिया: क्लमझी हँड सिंड्रोम आणि व्हॉईस बॉक्स स्नायूंच्या कमकुवतपणामुळे शब्द उच्चारण्यात समस्या येते.
सेन्सरी मोटर स्ट्रोक हा लॅकुनर स्ट्रोकचा दुसरा सर्वात सामान्य प्रकार आहे. हे 20% प्रकरणांणध्ये होते.
मूल्यमापन
न्यूरोलॉजिकल डेफिसिट अचानक सुरू झाल्यास डोके आणि मानेचा साधा सी.टी. स्कॅन आणि सी.टी. अँजिओग्राम करवणे आवश्यक आहे. एम.आर.आय. ही एक उत्कृष्ट इमेजिंग पद्धत आहे. कॅरोटीड अल्ट्रासाऊंड एक्स्ट्रॅक्रॅनियल कॅरोटीड धमनीच्या एथेरोस्क्लेरोटिक संकुचिततेचे निदान करण्यास मदत करते.
उपचार
तीव्र-टप्प्यावरील उपचारांचे प्रारंभिक लक्ष्य वैद्यकीय स्थिरता सुनिश्चित करणे आणि रुग्ण थ्रोम्बोलिसिससाठी योग्य आहे की नाही हे निर्धारित करणे आहे. ‘टिश्यू प्लास्मिनोजेन अॅक्टिव्हेटर’ (टी.पी.ए.) वापरून उपचार केल्यास इस्केमिक स्ट्रोकच्या रुग्णांचे बरे होण्याचे परिणाम सुधारतात. पण या साठी टी.पी.ए. पहिली लक्षणे आल्यावर 4.5 तासांच्या आत दिले गेले पाहिजे. परंतु टी.पी.ए. उपचारापूर्वी सेरेब्रल हॅमरेज झालेले नाही, याची खात्री केली पाहिजे. तीव्र लॅकुनर इन्फार्क्टवर टी.पी.ए. या औषधाने प्रभावीपणे उपचार होऊ शकतात.
4.5 तासांनंतर, लक्षणे दिसू लागल्यानंतर 24 तासांच्या आत ऍस्पिरिन आणि क्लोपीडोग्रेल अशा दुहेरी अँटीप्लेटलेट उपचार सुरू करतात आणि २१ दिवस उपचार चालू ठेवतात. तीव्र अवस्थेतील लक्षणे सुरू झाल्यापासून दुहेरी अँटीप्लेटलेट उपचार 90 दिवसांपर्यंत दिल्या इस्केमिक स्ट्रोक होण्याची शक्यता प्रभावीपणे कमी करते.
जर रक्तदाब असेल तर रक्तदाबाचा उपचार. पण यात रक्तदाब सामान्य पातळीवर कमी झाला तर मेंदूला ऑक्सिजनची उपासमार होऊ शकते. म्हणून १८५/११० मीलीमीटर मर्क्युरी हून खाली रक्तदाब ठेवणे योग्य असते. रक्तातील साखरेचे व्यवस्थापन ६०-१८० मीलीग्राम प्रति डेसीलीटर इतकी ग्लुकोज पातळी राखण्यात येते. आयसोटोनिक सलाईन देऊन शरीरातील रक्ताचे घन-प्रमाण योग्य केले जाते आणि ऑक्सिजन संपृक्तता (ऑक्सिजन सॅचुरेशन) 90% पेक्षा जास्त ठेवणे आवश्यक असते. जर एल.डी.एल. कॉलेस्टेरॉल जास्त असेल तर एल.डी.एल. कमी करण्यासाठी स्टॅटिन थेरपी सुरू केली जाते.
स्ट्रोक प्रतिबंध
लॅकुनर इन्फार्क्ट रुग्णाला स्ट्रोक होण्याची शक्यता असते. त्यामुळे प्राथमिक आणि दुय्यम स्ट्रोक प्रतिबंध हा उपचार योजनेचा एक आवश्यक भाग आहे. प्राथमिक प्रतिबंधामध्ये स्ट्रोकच्या पहिल्या भागाचा प्रतिबंध समाविष्ट आहे आणि दुय्यम प्रतिबंधामध्ये पुनरावृत्ती रोखणे समाविष्ट आहे.
प्राथमिक प्रतिबंधासाठी एन्टी-हायपरटेन्सिव्ह औषधे, मधुमेह नियंत्रण, कोलेस्ट्रॉल-कमी करणारी औषधे, धूम्रपान बंद करणे, आहारात योग्य हस्तक्षेप, वजन कमी करणे आणि योग्य तो व्यायाम करणे याचा समावेश होतो.
स्ट्रोकची पुनरावृत्ती टाळण्यासाठी दुय्यम प्रतिबंध केला जातो. त्यात ऍस्पिरिन, क्लोपीडोग्रेल, हळु-हळु रिलीज होणारे डिपायरिडामोल, आणि टिक्लोपीडाइन आणि अंतर्निहित जोखीम घटकांचे व्यवस्थापन करणे यासारख्या अँटीथ्रोम्बोटिक औषधांचा समावेश असतो. अँटीप्लेटलेट एजंट्स लॅकुनर स्ट्रोक असलेल्या रुग्णांमध्ये पुनरावृत्ती होण्याचा धोका कमी करतात.
विभेदक निदान (डिफरन्शियल डायगनोसीस, इतर रोग नाहीत ते पहाणे)
लॅकुनर इन्फार्क्ट्सच्या विभेदक निदानांमध्ये खालील गोष्टींचा समावेश होतो:
- मध्य सेरेब्रल धमनी प्रदेशात इस्केमिक स्ट्रोक
- इंट्राक्रॅनियल रक्तस्त्राव
- फेफरांचे दौरे
- गुंतागुंतीचे मायग्रेन
- मेंदूतील गाठी
- मल्टीपल स्क्लेरोसिस (याला एम.एस. म्हणतात)
लॅकुनर स्ट्रोकच्या रूग्णांचे भविष्य
इतर स्ट्रोकच्या तुलनेत लॅकुनर स्ट्रोकच्या रोग्यांचे भविष्य अधिक चांगले असते असे भूतकाळात केलेल्या शास्त्रीय अभ्यासांनी सुचवले आहे. यात उच्च जगण्याचा दर, कमी पुनरावृत्ती दर आणि तुलनेने चांगली कार्यात्मक पुनर्प्राप्ती असते. परंतु मुख्यतः हृदय व रक्तवाहिन्यासंबंधी कारणांमुळे मृत्यूचा धोका वाढतो.
गुंतागुंत (कॉम्पलिकेशन्स)
लॅकुनर स्ट्रोक हे रक्तवहिन्यांच्या रोगांमुळे होणारा स्मृतिभ्रंश आणि संज्ञानात्मक कमजोरीचे प्रमुख कारण मानले जाते. अनेक जुने-नवे लॅकुनर इन्फार्क्ट्स मिळून शारीरिक अपंगत्वामुळे इतर रोग-संबंधित गुंतागुंत करवू शकतात, ज्यामध्ये एस्पिरेशन न्यूमोनिया, डीप व्हेन थ्रोम्बोसिस, पल्मोनरी एम्बोलिझम, मूत्रमार्गात संसर्ग, नैराश्य आणि डेक्यूबिटस अल्सर यांचा समावेश आहे, परंतु इतके रोगच होतील याची खात्री नाही, याहून जास्तही गुंतागुंती (कॉम्पलिकेशन्स) होऊ शकतात.
पुनर्वसन
शारीरिक अपंगत्व असलेल्या लॅकुनर स्ट्रोक रुग्णांसाठी फिझियोथेरपी आणि पुनर्वसन ही आवश्यक पावले आहेत. स्पीच थेरपी, ऑक्युपेशनल थेरपीची, शक्ती आणि कार्ये पुन्हा मिळविण्यासाठी हॉस्पिटलमधून रजा मिळाल्यावर आवश्यक असू शकतात. पुनर्वसनाचे उद्दिष्ट असते कार्यात्मक पुनर्प्राप्ती मिळवणे.
स्ट्रोक कसे टाळावेत
लोकांनी स्ट्रोकच्या जोखीम घटकांबद्दल जागरूक असणे आवश्यक आहे. मधुमेह, बीपी, अँटीथ्रोम्बोटिक एजंट्स वगैरें सारखी औषधे आवश्यक असल्यास नियमितपणे घ्या. आहार निरोगी ठेवा, नियमित व्यायाम करा, धूम्रपान टाळा आणि जास्त मद्यपान टाळा. लिपिडचा विकार असल्यास औषधांनी दुरुस्त करा.
लॅकुनर स्ट्रोकमधून बरे होण्याची टाइमलाइन प्रत्येकासाठी वेगळी असते. घरात रूग्णाची सुरक्षा आवश्यक आहे. शारीरिक अपंगत्वामुळे पडण्याचा धोका असतो. ज्यांना पक्षाघाताचा झटका आला आहे अशा लोकांमध्ये नैराश्य सामान्य रीते येते आहे आणि ते उपस्थित असल्यास त्याकडे लक्ष दिले पाहिजे. अनेक सबकॉर्टिकल स्ट्रोकमुळे होणारी संज्ञानात्मक कमजोरी व्हॅस्कुलर डिमेंशियामध्ये प्रगती करू शकते आणि त्याचे परीक्षण केले पाहिजे.
आरोग्य सेवा कार्यसंघ परिणाम वाढवणे
लॅकुनर इन्फ्रक्शन असलेल्या रुग्णांना सर्वसमावेशक काळजी घेण्यासाठी न्यूरोलॉजिस्ट, कौटुंबिक चिकित्सक, नर्सिंग स्टाफ आणि शारीरिक, व्यावसायिक आणि सामाजिक थेरपिस्ट, सर्व एक आंतरव्यावसायिक संघ म्हणून कार्य करणार्या व्यक्तींनी व्यवस्थापित केले पाहिजे. सांगली जिल्ह्यातील मिरज शहरातील समर्थ न्यूरो आणि सुपर स्पेशालिटी हॉस्पिटलमध्ये तीव्र लॅकुनर स्ट्रोकवर उपचार करण्यासाठी सर्व सुविधा आणि तज्ञ डॉक्टर आहेत.
इन्फार्कशन होण्यापूर्वीची रुग्णाची परिस्थिती परत आणण्यासाठी न्यूरोलॉजिकल फंक्शनला जास्तीत जास्त वाढवण्यासाठी पुनर्वसन थेरपी चालू ठेवली पाहिजे.
दीर्घकालीन काळजी ही फॅमिली डॉक्टरची जबाबदारी असते असे म्हणता येईल. स्ट्रोकच्या जोखीम घटकांचे व्यवस्थापन करण्यावर भर देण्यामध्ये तीव्र अँटीहाइपरटेन्सिव्ह थेरपी, लिपिड व्यवस्थापन आणि लॅकुनर इस्केमिक इव्हेंटनंतर रक्तातील साखरेचे कडक नियंत्रण आवश्यक आहे.
